Reporte de casos
Complicaciones perianales causadas por agentes modeladores
inyectados en glúteos
Sergio Martínez-Millán, Julimar Briceño, Peter Pappe, Luis Angarita
Unidad de Coloproctología, Servicio de Cirugía General, Centro Médico Docente La Trinidad, Caracas, Venezuela
Los autores declaran ausencia de conflictos de interés.
Sergio Martínez-Millán: msa2505@gmail.com
Recibido: febrero de 2023. Aceptado: febrero de 2023
Sergio Martínez-Millán: https://orcid.org/0000-0003-4250-6432
Julimar Briceño: https://orcid.org/0000-0002-9543-931X
Peter Pappe: https://orcid.org/ 0000-0002-4288-0873
Luis Angarita: https://orcid.org/0000-0003-1934-4201
RESUMEN
En este reporte presentamos tres pacientes en quienes ocurrieron condiciones inflamatorias perianales tardías, luego de la administración de sustancias modeladoras no identificadas en los glúteos. El diagnóstico inicial y supuesto no fue correcto, ya que no se investigó durante la evaluación preliminar el antecedente de la administración de elementos modeladores. Recomendamos que los pacientes con patologías inflamatorias del ano, sobre todo aquellos cuyo curso es extraño, se les pregunte acerca de la administración de agentes modeladores en los glúteos. Esta práctica puede contribuir a la eficacia del diagnóstico de manifestaciones perianales caracterizadas por flogosis, que se presentan de forma inusual.
Palabras clave: enfermedades del ano, complicación; reacción a cuerpo extraño, glúteos, biopolímeros
ABSTRACT
In this report we present three patients in which late perianal inflammatory conditions occurred after administration of unidentified modeling agents to the buttocks. The initial diagnosis was not correct because of the administration of modeling agents was not investigated during the initial evaluation. We recommend inquiring patients with inflammatory pathologies of the anus, especially those whose course is unusual, about the administration of modeling agents to the buttocks. This approach can contribute to the efficiency of the diagnosis of perianal complaints characterized by inflammation, but rare in its appearance.
Keywords: diseases of the anus, adverse effect, foreign body reaction, buttock, fillers
INTRODUCCIÓN
La inyección subcutánea de agentes modeladores (AM) ha sido usada en cirugía plástica y medicina cosmética para la restauración o mejoramiento de la silueta corporal. Las sustancias inyectadas son variadas: dimetil-siloxano (silicona), aceites minerales (petrolato o parafina), aceites vegetales e incluso industriales, ácido hialurónico y colágeno, entre otras.
Las reacciones adversas y complicaciones luego de la aplicación de estos agentes han recibido diferentes nombres: oleoma, parafinoma, siliconoma, alogenosis iatrogénica, enfermedad por modelantes y reacción a AM.1, 2
En este artículo se reporta la aparición tardía de alteraciones perianales luego de la inyección de AM en los glúteos. El coloproctólogo debe considerar este posible diagnóstico en los pacientes con este antecedente que presentan procesos inflamatorios del área perianal de curso clínico inusual.
CASO 1
Paciente masculino de 50 años, quien mantiene sexo con hombres, consultó por una tumoración perianal que drenaba líquido seropurulento. Tenía antecedente de infección por VIH desde 2001 y VPH perianal tratado con agentes locales. Asimismo, mencionó haber recibido inyección de AM en ambos glúteos, pero no indicó con precisión el tipo de AM que se aplicó, ni el tiempo que había transcurrido luego de la administración.
Al examen físico anorrectal se observaron
lesiones verrugosas perianales tipo condiloma y una lesión nodular de un
centímetro de diámetro localizada en el margen anal en la línea media
posterior. De este nódulo brotaba líquido seropurulento espontáneamente. En la
anoscopía se observaron lesiones verrugosas en el canal anal. El diagnóstico inicial
fue fístula anorrectal y condilomas peri e intraanales.
Los hallazgos intraoperatorios confirmaron lo que se encontró en el examen anorrectal respecto a las lesiones condilomatosas. Sin embargo, el orificio del nódulo perianal se comunicaba con una cavidad localizada en la región coccígea. No se identificó otro trayecto hacia los glúteos o el ano.
Se destecharon y desbridaron el trayecto y la cavidad de la región coccígea de la que se drenó abundante material mucoide. Se tomó biopsia de las paredes de la cavidad y de las lesiones verrugosas, que fueron fulguradas. El resultado de la biopsia del material obtenido de la cavidad en la región coccígea se muestra en la Fig.1. El diagnóstico final fue reacción a cuerpo extraño (agente modelador) en lugar de fistula anorrectal y condiloma acuminado con displasia de alto grado.
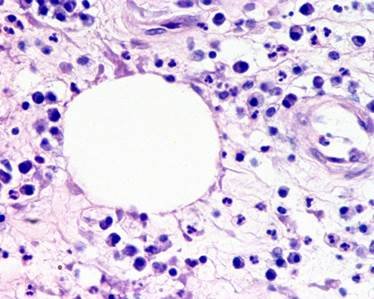
Figura 1. Caso 1. Histopatología del material de desbridamiento de una cavidad coccígea surgida post administración de agentes modeladores en los glúteos. Se observa una vacuola de grasa correspondiente al material exógeno, rodeada de infiltrado inflamatorio polimorfonuclear neutrófilo y linfoplasmocitario. (Fuente: María Eugenia Orellana, Servicio Anatomía Patológica, Centro Médico Docente La Trinidad).
Durante el cuidado postoperatorio se realizó cura con apósitos hidrosolubles hasta obtener cicatrización de la cavidad en aproximadamente cuatro semanas (Fig. 2). Dada la ausencia de flogosis aguda y el carácter local de la lesión a cuerpo extraño, no se administraron medicamentos sistémicos.
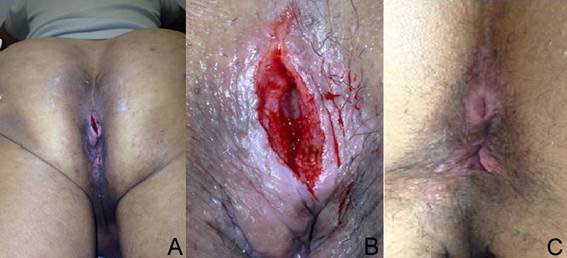
Figura 2. Caso 1. A. Aspecto durante el periodo postoperatorio de la incisión y desbridamiento de la cavidad encontrada en la región coccígea B. Material mucoide en el fondo de la cavidad. C. Cicatrización casi completa a la tercera semana del postoperatorio.
CASO 2
Paciente femenina de 50 años sin antecedentes médicos ni quirúrgicos relevantes. Fue intervenida quirúrgicamente debido a una fistula anorrectal transesfinteriana alta con orificio externo en el cuadrante posterior izquierdo aproximadamente a 6 cm del margen anal y orificio interno en la línea dentada en la región media posterior. Este trayecto comunicaba con una cavidad vecina. Dada la longitud del trayecto fistuloso y la presencia de dicha cavidad, la identificación del trayecto y del orificio interno fue difícil y requirió instrumentación prolongada y laboriosa con diferentes probadores de fístula. Una vez identificado el trayecto, se realizó en el primer tiempo operatorio el desbridamiento de la cavidad y la colocación de un sedal de drenaje con sutura de poliéster (Mersilene™) como preparación para un avance de mucosa rectal, a realizar en el segundo tiempo quirúrgico semanas después.
La paciente acudió al décimo día postoperatorio por dolor severo en el área operatoria y el glúteo izquierdo. Se observó área de aproximadamente 8 x 10 cm, eritematosa, de consistencia pétrea y bordes delimitados. La impresión diagnóstica fue la de un absceso postoperatorio. Sin embargo, no había leucocitosis (9.062 leucocitos/mm³) ni neutrofilia (neutrófilos 53%). Se solicitó resonancia magnética nuclear de pelvis en la que se descartó la existencia de absceso y se observó la presencia de cuerpos extraños en regiones glúteas consistentes con AM. La paciente fue reinterrogada y mencionó la aplicación de AM en ambos glúteos ocho años antes, lo que permitió el diagnóstico de alogenosis perianal en el postoperatorio de fístula anorrectal.
Fue evaluada de forma multidisciplinaria con Cirugía Plástica/Reconstructiva y Medicina Interna quienes indicaron metilprednisolona 16 mg/día durante una semana. Progresivamente ocurrió mejoría del área de flogosis glútea izquierda. A las seis semanas de la cirugía inicial se retiró el sedal de drenaje y se realizó avance de mucosa transanal como tratamiento definitivo de la fístula diagnosticada inicialmente. A los seis meses de esta cirugía la paciente no reportó reaparición de la fístula ni de la lesión por AM.
CASO 3
Mujer de 37 años que consultó por proctalgia severa de dos días de evolución, que aumentaba con la defecación y fiebre de 38,5°C. Los antecedentes médicos y quirúrgicos no eran relevantes. Al examen físico se encontró aumento de volumen y eritema leve en el glúteo derecho, en el área correspondiente a la fosa isquiorrectal, doloroso a la presión. El tacto y la anoscopía fueron omitidos debido al dolor. El resto del examen físico no fue relevante. El laboratorio mostró recuento leucocitario de 11.100 leucocitos/mm³ con neutrofilia de 89,8%, sin otras alteraciones.
El diagnóstico preoperatorio fue absceso isquiorrectal derecho. Sin embargo, durante el tacto rectal y la anoscopía realizados bajo anestesia solo se encontró una pequeña cavidad en la fosa isquiorrectal derecha, la cual fue desbridada, aproximadamente 30 ml de líquido seropurulento. Esta cavidad no se comunicaba con el canal anal y sus características no parecían corresponder a un absceso de origen criptogénico. La paciente fue dada de alta al día siguiente.
Debido a que los hallazgos intraoperatorios no correspondían a un absceso anorrectal y el análisis bacteriológico del líquido drenado no reportó crecimiento bacteriano, a las 72 horas se interrogó de nuevo a la paciente. Ella informó que años atrás se había inyectado AM en ambos glúteos, aunque desconocía el tipo. Se realizó resonancia magnética nuclear de la pelvis que mostró la presencia de imágenes hipointensas correspondientes a AM en ambos glúteos y en el área perianal derecha (Fig. 3) diagnosticándose alogenosis perianal. Dado que la flogosis mejoró luego del procedimiento quirúrgico, no se indicó otro tratamiento adyuvante. Luego de un año de seguimiento, la paciente no presentó recidiva del cuadro clínico descrito.

Figura 3. Resonancia magnética nuclear de la pelvis. A. Secuencia axial T1 que muestra imágenes redondeadas hipointensas en el tejido subcutáneo de ambas regiones glúteas, en relación con la presencia de agentes modeladores. B. Secuencia axial de SPAIR ponderada en T2 donde se observa hiperintensidad de señal consistente con agentes modeladores (AM), entre el esfínter anal interno (EAI) y el esfínter anal externo (EAE). (Fuente: Yariadny Ramírez, Residencia Asistencial Programada de Radiodiagnóstico, Centro Médico Docente La Trinidad).
DISCUSIÓN
De acuerdo con su naturaleza e integración al organismo, los AM pueden ser bioestimulantes, temporales o permanentes.3 Los agentes bioestimulantes, como el ácido poliláctico y la hidroxiapatita de calcio, ejercen su efecto modelador indirectamente, ya que provocan aumento de volumen al incentivar la formación de colágeno en el sitio de inyección. Los agentes temporales incluyen el ácido hialurónico y diferentes colágenos según el origen (bovino, porcino o humano). Entre los AM permanentes se describen la parafina, la silicona y el polimetilmetacrilato, entre otros. Aunque los agentes bioestimulantes y los temporales pueden producir complicaciones, su frecuencia y gravedad es menor cuando se comparan con las producidas por los AM permanentes. Estos últimos están implicados en la mayor parte de las reacciones indeseables reportadas en la literatura.
Según el momento de aparición, los efectos adversos por la administración de AM se han clasificado como tempranos (antes de 14 días), tardíos (entre 14 días y un año) y retardados (después de un año).
Una vez que estas manifestaciones aparecen pueden seguir un patrón inespecífico de recurrencia. En los casos que reportamos, todos se presentaron de forma retardada. Por tanto, la persona no lo asocia necesariamente con la aplicación de los AM en los glúteos y consulta al coloproctólogo por presentarse síntomas referidos al área anorrectal.
Estas complicaciones tardías se pueden presentar como condiciones supurativas crónicas (Caso 1, en el que la alogenosis perianal fue confundida con una fistula anorrectal) o agudas (Casos 2 y 3 con diagnósticos iniciales de absceso postoperatorio y criptogénico, respectivamente). Los procesos mencionados, presentan características clínicas como palpación de un trayecto desde el orificio externo hacia el ano, en el caso de la fístula, o presencia de cavidades definidas con contenido francamente purulento, olor característico y cultivos positivos que identifican el germen agresor en el caso de los abscesos; hechos clínicos que no observamos en nuestros pacientes.
Por otra parte, el desarrollo de las complicaciones perianales secundarias a los AM inyectados en glúteos puede seguir un curso atípico. Esto ocurrió en la segunda paciente, quien presentó un “absceso postoperatorio” luego de la exploración y colocación de un sedal de drenaje en un trayecto fistuloso, complicación inusual de esta cirugía, si se realiza adecuadamente.
En los dos casos de presentación aguda (Casos 2 y 3), no son claros los desencadenantes. En nuestra segunda paciente, creemos que la instrumentación larga y excesiva de la fistula anorrectal provocó la respuesta inflamatoria. Hay que subrayar que la fístula, por la que se operó, era de origen criptoglandular y no relacionada con la presencia de AM. Finalmente, en la tercera paciente no pudimos identificar ningún desencadenante.
Otro aspecto que creemos puede incidir en la fisiopatología de la alogenosis perianal es la posibilidad de desplazamiento de los AM hacia esa zona por cercanía, llevando a la aparición de síntomas propios de procesos inflamatorios anorrectales. El desplazamiento de los AM aplicados a los glúteos a otras áreas vecinas, como la región lumbar, ya ha sido reportado.4
En cuanto al uso de métodos paraclínicos, la imagenología ofrece las mejores opciones diagnósticas para identificar la presencia de AM, ya sea en el sitio donde se inyectan o migran. Esto se logra mediante ultrasonografía de partes blandas, tomografía axial computada o resonancia magnética nuclear. En la resonancia magnética se aprecian los AM con diferente intensidad de señal, hipo o hiperintensa, según la secuencia de resonancia que se utilice. Se han descrito, según la disposición del AM en los tejidos, diferentes patrones de infiltración: globular, lineal, pseudonodular, difuso o mixto. Adicionalmente, en el caso que macrófagos contengan el AM y estas células se localicen luego en ganglios linfáticos, es posible ver la infiltración de los ganglios regionales.5 De igual forma, en la resonancia magnética, es posible identificar valores de intensidad de señal que sugieren el tipo de AM inyectado, aunque el paciente desconozca la sustancia aplicada. En los pacientes que usamos la resonancia magnética constatamos la efectividad de este estudio, ya que identificamos claramente la presencia del AM y observamos tejidos superficiales, profundos y vecinos, para descartar migración.
Para concluir, con el propósito de dar a conocer complicaciones perianales secundarias a la administración de AM en los glúteos, presentamos tres pacientes en quienes observamos enfermedades confundidas inicialmente con fístula y/o abscesos anorrectales de origen criptogénico o postoperatorio. Nuestros pacientes no presentaron trayectos fistulosos palpables y a la exploración no se comunicaba el supuesto orificio externo con el conducto anal. Tampoco encontramos cavidades delimitadas con contenido purulento y en el cultivo no hubo crecimiento bacteriano. Igualmente, el curso clínico fue inusual porque no evolucionaron como se esperaba para los presuntos diagnósticos iniciales. Además, ningún paciente mencionó que tenían colocados AM en los glúteos cuando se preguntó acerca de antecedentes médicos de relevancia, durante la entrevista inicial.
Por lo tanto, durante la realización de la historia clínica coloproctológica recomendamos indagar acerca de la aplicación de AM en los glúteos, ya que los pacientes ocultan esta práctica o no la consideran digna de mención. Este interrogatorio dirigido tiene especial importancia, sobre todo en la evaluación de los pacientes con síntomas y signos de procesos infecciosos perianales, como absceso y fístula criptogénica o de otra etiología, cuyas características y curso clínico no son los habitualmente vistos en estas enfermedades.
REFERENCIAS
1. Martínez-Villarreal AA, Asz-Sigall D, Gutiérrez-Mendoza D, Serena TE, Lozano-Platonoff A, Sanchez-Cruz LY, et al. A case series and a review of the literature on foreign modelling agent reaction: an emerging problem. Int Wound J. 2017; 14:546-54.
2. Coiffman F. Alogenosis iatrogénica: Una nueva enfermedad. Cir Plast Iberolatinoam. 2008; 34:1-10.
3. Bachour Y, Kadouch JA, Niessen FB. The aetiopathogenesis of late inflammatory reactions (LIRS) after soft tissue filler use: a systematic review of the literature. Aesthetic Plast Surger. 2021; 45:1748-59.
4. Soliman SB. Liquid silicone filler migration following illicit gluteal augmentation. Radiol Case Rep. 2023; 18:984-90.
5. Gonzalez-Hermosillo LM, Ramos-Pacheco VH, Gonzalez-Hermosillo DC, Cervantes-Sanchez AM, Vega-Gutierrez AE, Ternovoy SK, et al. MRI visualization and distribution patterns of foreign modeling agents: a brief pictorial review for clinicians. Biomed Res Int. 2021; 2021:2838246.