REPORTE DE CASO
¿Plastrón o tumor apendicular?
Rocío Pérez Domínguez MAAC, MASACP, Guillermina Candia, Hernán Alejandro Santilli MAAC, MASACP, Sergio Schlain MAAC, MASACP
Hospital Interzonal General de Agudos San Roque, Gonnet
Pérez Domínguez Rocío, MAAC-Miembro Adherente de la SACP. ORCID 0001-8347-0849.
Candia, Guillermina, Residente Higa San Roque. ORCID 0000-0003-2515-8923
Santilli Hernán Alejandro, MAAC-Miembro Adherente de la SACP. ORCID 0001-6749-0655.
Schlain Sergio, MAAC-Miembro Adherente de la SACP. ORCID 0002-5615-3503.
Los autores declaran ausencia de conflictos de interés
Correspondencia: Dr. Sergio Fernando Schlain. mail: sergiofschlain@gmail.com
Dirección Postal: Calle 21 C Número 2152 e/454 y 455 City Bell, CP (1896).
Tel: 0221 5030669
RESUMEN
Un plastrón apendicular es una masa apendicular palpable que contiene el apéndice inflamado, vísceras adyacentes y el omento mayor, asociado a o no a la presencia de pus.
El manejo del plastrón apendicular abscedado es controvertido. Cuando hay signos de sepsis asociados, la indicación es una intervención quirúrgica de urgencia, de lo contrario puede optarse por un tratamiento conservador. La utilización de drenaje percutáneo tiene una alta tasa de efectividad, aunque la tasa de neoplasias no detectadas presenta un porcentaje no despreciable, especialmente en los pacientes mayores de 40 años.
El objetivo de esta presentación es comunicar una paciente de 65 años con diagnóstico presuntivo de plastrón apendicular abscedado quien luego del fracaso de los drenajes percutáneos fue sometida a una laparotomía exploratoria y hemicolectomía derecha. El diagnóstico histopatológico fue de adenocarcinoma mucinoso del apéndice.
Palabras clave: masa apendicular, plastrón apendicular abscedado, neoplasia del apéndice
ABSTRACT
A palpable inflammatory appendiceal mass may contain the inflamed appendix, adjacent viscera, and the greater omentum, associated or not with the presence of pus.
The management of an inflammatory appendiceal mass is controversial. When there are associated signs of sepsis, the indication is emergency surgery, otherwise, you can opt for a conservative treatment. The use of percutaneous drainage has a high rate of effectiveness, although the rate of undetected neoplasia is not negligible, especially in patients older than 40 years.
We present the case of a 65-year-old female patient with a presumptive diagnosis of an appendiceal mass with abscess, who underwent exploratory laparotomy and right hemicolectomy after percutaneous drainage failure. The histopathological diagnosis was mucinous adenocarcinoma of the appendix.
Keywords: inflammatory appendiceal mass, appendiceal abscess, appendiceal neoplasm
INTRODUCCIÓN
La apendicitis aguda es una enfermedad gastrointestinal común que afecta anualmente a 5,7-50 por cada 100.000 individuos, con mayor incidencia en niños y adolescentes. La presentación clínica puede variar desde síntomas leves hasta signos de peritonitis generalizada y sepsis.
El término plastrón apendicular se utiliza para describir una masa palpable en la cual por los propios mecanismos de defensa del paciente se forma un flemón, definido como un tumor inflamatorio que contiene el apéndice inflamado, vísceras adyacentes y el omento mayor, o como una masa apendicular que contiene pus.
El manejo del plastrón apendicular dependerá de la condición clínica del paciente; de existir criterios de sepsis asociados, la indicación es una intervención quirúrgica de urgencia, de lo contrario, puede optarse por un tratamiento conservador. Uno de los problemas del tratamiento no quirúrgico del plastrón apendicular es la tasa de neoplasias no detectadas.
Presentamos una paciente con un presunto plastrón apendicular abscedado con falla del tratamiento percutáneo, en quien luego de la hemicolectomía derecha se realizó el diagnóstico histopatológico de adenocarcinoma mucinoso del apéndice.
CASO
Mujer de 65 años que ingresa por guardia por dolor en la fosa ilíaca derecha asociado a masa palpable dolorosa, equivalentes febriles, disminución de peso y anorexia de 4 semanas de evolución. Al examen físico presenta leve distensión a predominio del hemiabdomen inferior con timpanismo aumentado.
Videocolonoscopia: se progresa hasta ciego, válvula conservada. Mucosa colónica sin lesiones. Recto con patrón vascular conservado, sin lesiones mucosas.
Ecografía: en flanco y fosa iliaca derecha se evidencia un área heterogénea, parcialmente delimitada, de aproximadamente 80 x 70 mm que presenta en su interior asas delgadas aperistálticas y escaso líquido hipoecoico interasa, con burbujas aéreas. Descartar plastrón apendicular.
Tomografía: se observan colecciones de paredes definidas a nivel del espesor del músculo psoas mayor derecho de 10 x 1,2 cm; psoas iliaco de 6,2 x 1,4 cm y músculo ilíaco de 10 x 1,2 cm con extensión al músculo recto femoral y sartorio de la raíz del muslo homolateral. A nivel infrarrenal, en relación al peritoneo parietal posterior se evidencia una colección intraabdominal de 5,8 x 3,3 cm. En la fosa iliaca derecha, en relación al ciego y asas delgadas, se evidencia otra colección parcialmente definida de 5,2 x 3,7 cm y otras dos pequeñas colecciones que promedian 1,5 cm con densificación del tejido graso del mesenterio adyacente y engrosamiento de las fascias, planteando un probable diagnóstico de plastrón apendicular. Escasa cantidad de líquido libre en Douglas. Pequeñas imágenes hipointensas de aspecto quístico de 0,3 cm en segmento VIII y 0,5 cm en segmento VI (Fig. 1).
Ante la sospecha clínica e imagenológica de plastrón apendicular, se decide colocar un drenaje percutáneo multifenestrado, con un débito inmediato de 50 ml de características purulentas que es enviado a cultivo, obteniendo como resultado la presencia de leucocitos, sin hallazgo de germen específico (Fig. 2).
El débito inicial de 150 ml fue en descenso por lo que retira al 10o día, previo control tomográfico (Fig. 3).
La paciente continúa en aceptable estado general, pero en los días sucesivos se registra un aumento progresivo del recuento de leucocitos por lo que al 4º día post extracción del drenaje se realiza un nuevo control tomográfico donde se observa un incremento en el tamaño de las colecciones (Fig. 4).
Con la presunción de patología neoplásica subyacente responsable de la recurrencia de las colecciones, se decide realizar una laparotomía, identificando la presencia de una masa apendicular francamente adherida a los planos posteriores, por lo que se realiza la hemicolectomía derecha con anastomosis primaria y criterio oncológico para evaluación posterior adecuada.
Anatomía patológica: a nivel del apéndice cecal se identifica proliferación atípica de aproximadamente 3 cm que se continúa hasta el ostium apendicular. Corresponde a un adenocarcinoma mucinoso bien diferenciado que compromete toda la circunferencia e infiltra hasta el mesoapéndice (Fig. 5). Se identifica invasión vascular sanguínea y presencia de implante periapendicular. Se aíslan 19 ganglios libres de lesión. pT3N0Mx.
DISCUSIÓN
Las apendicitis se clasifican en no complicadas o complicadas en función de los hallazgos preoperatorios, intraoperatorios y/o histopatológicos. Una apendicitis sin complicaciones es aquella en que el apéndice está inflamado sin perforación, mientras que la apendicitis complicada se aplica a todos los pacientes que presentan apéndice gangrenoso con o sin perforación, flemón periapendicular/plastrón, absceso intraabdominal, o líquido libre purulento. La tasa de perforación varía del 16 al 40% y se produce con mayor frecuencia en pacientes más jóvenes (40-57%) y en mayores de 50 años (55-70%).1
El término plastrón apendicular se utiliza para describir una masa apendicular palpable, en que la inflamación se circunscribe por los propios mecanismos de defensa del paciente. Puede formar un flemón, definido como un tumor inflamatorio que contiene el apéndice inflamado, vísceras adyacentes y el omento mayor, o presentrase en forma de absceso, como una masa apendicular que contiene pus.2 Su incidencia varía entre 2 y 10% aunque puede llegar hasta el 14% si se utilizan estudios de imagen contra el 5,11% si el diagnóstico es exclusivamente clínico.
La forma de presentación clásica es con dolor severo en la fosa ilíaca derecha durante uno o dos días asociado a fiebre, que posteriormente se autolimita o disminuye en intensidad, por lo general tras la administración de tratamiento antibiótico y/o antiinflamatorio. Luego de 7 a 10 días, reaparecen la fiebre y el dolor leve a moderado. El examen físico demostrará una masa palpable en la fosa ilíaca derecha como principal, la eritrosedimentación y la proteína C reactiva, deben hacer sospechar el diagnóstico.
El advenimiento de los métodos de imagen ha permitido mejorar la identificación de los plastrones apendiculares/inflamación cerrada, permitiendo, no solo el diagnóstico sino también, el manejo de las complicaciones.
La ecografía, estudio no invasivo que evita la radiación, tiene una sensibilidad entre del 71-94% y una especificidad del 81-98% en la detección de inflamaciones apendiculares. La tomografía computada abdominal tiene una tasa de sensibilidad y especificidad del 76-100% y 83-100%, respectivamente, probablemente por la utilización del contraste enteral.3
El manejo del plastrón apendicular dependerá de la condición clínica del paciente. En el caso de criterios de sepsis asociados se indica una intervención quirúrgica de urgencia, de lo contrario puede optarse por un tratamiento conservador.
La apendicectomía inmediata puede ser técnicamente exigente debido a que la anatomía distorsionada producto de la inflamación de los tejidos hace dificil la identificación del apéndice y el cierre del muñón apendicular. La exploración quirúrgica tiene una morbilidad 3 veces mayor que la del manejo conservador y en aproximadamente el 3% de los pacientes puede resultar en una resección ileocecal o una hemicolectomía derecha innecesarias por cuestiones técnicas o sospecha de malignidad.
El tratamiento conservador se asocia con una disminución significativa de las complicaciones generales, menor tasa de infección de herida e íleo y una estancia hospitalaria más corta. La tasa de fracaso de este tratamiento se estima en el 7,6%2 y puede obedecer a drenaje incompleto, necesidad de drenajes adicionales y fístulas.
Los abscesos mayores a 5 cm generalmente no resuelven con tratamiento percutáneo y requieren exploración quirúrgica. La cirugía inmediata se ha asociado con una morbilidad del 35,6% en comparación con el 13,5% del tratamiento no quirúrgico.4
Uno de los problemas en la utilización del tratamiento no quirúrgico de la apendicitis complicada es la tasa de neoplasias apendiculares no detectadas, reportadas en forma muy variable, desde el 2%,4 hasta el 29%.5 Un estudio encontró una incidencia aún más elevada, del 33%, en los pacientes mayores sometidos a apendicectomía de intervalo.6.
Wright, et al.,7 investigaron una cohorte de 188 pacientes con apendicitis aguda durante un período de 12 años. La tasa de neoplasia apendicular en la apendicectomía de intervalo fue del 12% en comparación con el 0,5% cuando la apendicectomía se realizó en el ingreso hospitalario. La identificación de neoplasias aumentó en los pacientes mayores de 40 años, ocurriendo en el 16% de esta población después de una apendicectomía de intervalo.
La preocupación de no diagnosticar una neoplasia apendicular si no se indica la apendicectomía de intervalo puede persistir incluso con la investigación del colon, aunque es probable que estos pacientes tengan síntomas recurrentes o cuadros sin resolver.
CONCLUSIÓN
Son múltiples los estudios de imagen capaces de describir en la topografía del apéndice hallazgos de diversas patologías, como mucoceles o neoplasias mucinosas, tumores neuroendocrinos, neoplasias colónicas, o patologías inflamatorias, todas causantes del engrosamiento mural difuso del apéndice y la dilatación de su luz. Estas afecciones pueden dar lugar a “abscesos” que son indistinguibles de la apendicitis aguda perforada.
Por ello es de suma importancia una adecuada anamnesis y el seguimiento estricto de la evolución de los drenajes percutáneos, lo que permitirá ante su mala evolución optar por el tratamiento quirúrgico y evitar apendicectomías de intervalo capaces de retrasar el diagnóstico y tratamiento oportunos de posibles patologías oncológicas.
REFERENCIAS
1. Di Saverio S, Podda M, De Simone B, Ceresoli M, Augustin G, Gori A, Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020;15 :27.
2. Andersson RE, Petzold MG. Nonsurgical treatment of appendiceal abscess or phlegmon. Ann Surg. 2007; 246:741-48.
3. Gorter RR, Eker HH, Gorter-Stam MA, Abis GS, Acharya A, Ankersmit M, et al. Diagnosis and management of acute appendicitis. EAES consensus development conference 2015. Surg Endosc. 2016; 30:4668-90.
4. Tannoury J, Abboud B. Treatment options of inflammatory appendiceal masses in adults. World J Gastroenterol. 2013; 19:3942-50.
5. Furman MJ, Cahan M, Cohen P, Lambert LA. Increased risk of mucinous neoplasm of the appendix in adults undergoing interval appendectomy. JAMA Surg. 2013; 148:703-6.
6. Mohan SCh, Gummalla KM, Chin H’ng MW. Malignant tumours mimicking complicated appendicitis and discovered upon follow-up after percutaneous drainage: a case of two patients. Case Reports in Radiology. 2017; vol. 2017, Article ID 3253928, https://doi.org/10.1155/2017/3253928.
7. Wright GP, Mater ME, Carroll JT, Choy JS, Chung MH. Is there truly an oncologic indication for interval appendectomy? Am J Surg. 2015; 209:442-46.
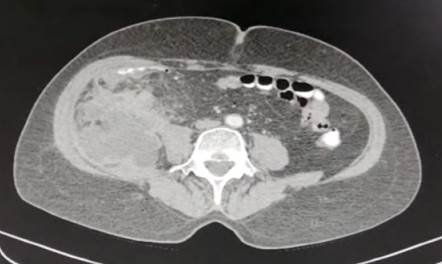
Figura 1. Tomografía computada que muestra una colección multiloculada con burbujas aéreas en su interior en la fosa ilíaca derecha, con compromiso del músculo psoasilíaco derecho.

Figura 2. Características del líquido obtenido en la punción inicial de la colección de fosa ilíaca derecha.
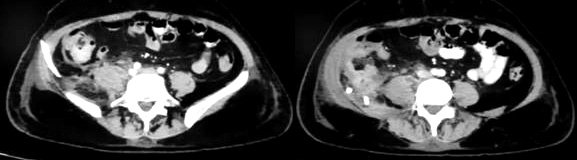
Figura 3. Tomografía computada previa a la extracción del drenaje percutáneo.
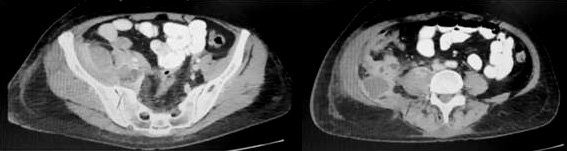
Figura 4. Tomografía computada al 4º día de la extracción del drenaje percutáneo. Se observa l aumento de tamaño de las colecciones residuales.

Figura
5. Pieza de
hemicolectomía derecha donde se observa un tumor del apéndice de 3 cm que llega
hasta su implantación cecal e infiltra el mesoapéndice.
COMENTARIO
Ante una apendicitis aguda evolucionada, sin gran repercusión clínica y muchas veces auto medicada con antibióticos, es común que el apéndice se encuentre digerido y el único hallazgo sea el plastrón con un orificio bloqueado. En esos casos el tratamiento médico puede ser correcto.
La edad del paciente es un dato a tener en cuenta para evaluar si lo que genera ese plastrón es un proceso infeccioso o un tumor apendicular o colónico perforado y abscedado. Si el paciente es joven (menor de 25 años) podemos sospechar un proceso apendicular avanzado y bloqueado, pero si es mayor y además de las colecciones presenta alguna tumoración y plastrón, lo indicado es la exploración y resección quirúrgica, con la adecuada evaluación anatomopatológica.
En este caso en particular, ante una paciente de 65 años, que en la tomografía evidencia cuatro colecciones de moderado tamaño y además el proceso inflamatorio tumoral, podría haberse indicado la cirugía en primera instancia. De todas maneras, la paciente en todo momento estuvo bien controlada y asistida, hasta que se tomó la conducta adecuada.
Es importante remarcar la existencia de los tumores apendiculares, sus diferentes presentaciones y posibles complicaciones.
Felicito y agradezco a los autores la presentación de este caso, que ayuda a los lectores a tener en cuenta esta posibilidad diagnóstica y estar alerta ante un cuadro de estas características.
Dr. Marcelo Pollastri