ANGIOEMBOLIZACIÓN COMO OPCIÓN PARA HEMORRAGIA DIGESTIVA BAJA
Andrés Miranda. Orcid 0000-0003-4312-9851,
Juan Rabellino Orcid 0000-0003-2372-5189,
Fabiana Domínguez. Orcid 0000-0002-1746-7091,
Noelia Brito. Orcid 0000-0002-1394-3994,
Marcelo Viola. Orcid 0000-0003-2733-5276
Departamento de Cirugía Médica Uruguaya (MUCAM)
Montevideo - Uruguay
Resumen
La hemorragia digestiva baja es relativamente frecuente y su incidencia está en aumento. Hasta un 15% de los pacientes requieren terapias invasivas como la endoscopía, la cirugía o la angioembolización. Presentamos un varón de 17 años con una hemorragia digestiva baja importante, originada en un vaso que irrigaba el ángulo izquierdo del colon, diagnosticada con una angiotomografía computarizada. Fue tratado mediante angioembolización con buena evolución.
Palabras clave: hemorragia digestiva baja; arteriografía; angioembolización
ABSTRACT
Lower gastrointestinal bleeding is relatively frequent and its incidence is increasing. Up to 15% of patients require invasive therapies such as endoscopy, surgery, or angioembolization. We present a 17-year-old male with significant lower gastrointestinal bleeding from a vessel that supplied the splenic flexure, diagnosed by CT angiography. He was treated by angioembolization with good outcome.
Keywords: lower gastrointestinal bleeding; arteriography; angioembolization
Introducción
La hemorragia digestiva baja (HDB) se define como cualquier hemorragia distal al ligamento de Treitz. Constituye alrededor del 20% de todos los sangrados digestivos. La gran mayoría provienen del colon y el ano y solo entre el 5 y 10% se originan en el intestino delgado.(1) La incidencia anual varía entre 20,5 y 27 casos cada 100.000 adultos.
La mortalidad global es del 2 al 4%. Ocurre con mayor frecuencia en pacientes de edad avanzada con una edad promedio de 63 a 77 años.(1,2)
La HDB probablemente está aumentando debido al envejecimiento de la población, las mayores tasas de comorbilidades y el uso creciente de aspirina, anticoagulantes y antiinflamatorios no esteroideos.(2)
Dado que no existe un tratamiento específico, el manejo de HDB aún se basa en la reposición del volumen intravascular, la estabilización hemodinámica y la estrecha vigilancia de los pacientes.(2) Hasta un 15% de los pacientes requieren terapias invasivas.(3) La endoscopía es el principal pilar para el diagnóstico y la hemostasia posterior en la HDB aguda. Sin embargo, el tratamiento endoscópico tiene limitaciones en los pacientes con inestabilidad hemodinámica, mala preparación intestinal, sangrado del intestino delgado, o en quienes el foco de sangrado no está localizado debido a la hemorragia masiva.
Otras opciones terapéuticas son la cirugía y la angioembolización.(3) La cirugía de emergencia tiene tasas de mortalidad tan altas que llegan hasta el 30%. Además, cuando el foco sangrante no está localizado, la tasa de mortalidad relacionada con la cirugía aumenta hasta un 50%.(4) Mientras tanto, la angioembolización superselectiva es un procedimiento seguro y efectivo para controlar la hemorragia digestiva.(3)
Nuestro objetivo es presentar el caso de un paciente con HDB resuelto mediante angioembolización.
Caso clínico
Paciente masculino de 17 años de edad, con antecedentes de doble salida ventricular derecha, operado a los 2 años. Ingresa para una nueva cirugía cardíaca correctiva, la cual se realiza sin incidentes. En el postoperatorio comienza con una enterorragia de entidad, dada por sangre mezclada con la materia fecal y coágulos frescos, a la que se asocia un síndrome funcional anémico.
Al examen presenta hipocoloración mucosa, taquicardia (100 x min), normotensión, ausencia de dolor abdominal. En el laboratorio se destaca una anemia de 7.7 g/dl. Una fibrogastroscopía no evidencia sangrado activo, descartando el origen alto.
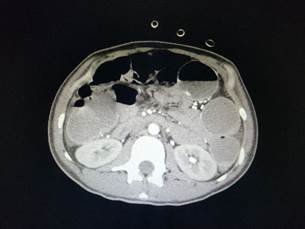
Se inicia reposición hidroelectrolítica y se transfunden seis unidades de glóbulos rojos. Dado que persiste con el sangrado se decide solicitar una angiotomografía computada, que evidencia sangrado activo en el ángulo izquierdo del colon (Fig. 1).
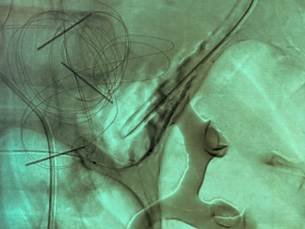
Dada la persistencia del sangrado, se solicita una arteriografía de vasos mesentéricos con eventual angioembolización. Durante el procedimiento se identifica la extravasación del medio de contraste a nivel de una rama que se dirige hacia el ángulo izquierdo del colon, dependiente de la arteria mesentérica superior, con un hematoma parietal del ángulo izquierdo. Se accede a la rama sangrante con un microcatéter Echelon 10 sobre una microguía Traxcess 14, y se emboliza con Histoacryl al 30% (Fig. 2). Los controles angiográficos muestran exclusión completa de la rama y de la solución de continuidad de su pared (Fig. 3).
El paciente presenta una buena evolución con el tratamiento instaurado otorgándose el alta en los días posteriores.
![]()
Figura 1. Angiotomografía que evidencia sangrado activo a nivel del ángulo izquierdo del colon (flecha).
![]()
Figura 2. Arteriografía que muestra extravasación del contraste (flecha).
![]()
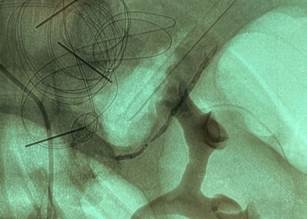
Figura 3. Arteriografía donde se observa el vaso ocluido, sin extravasación del contraste.
Discusión
Según las guías de la British Society of Gastroenterology, después de la reanimación inicial, el diagnóstico y tratamiento de la hemorragia digestiva baja sigue siendo un desafío para los cirujanos; identificar el origen del sangrado es una prioridad clínica y puede ser más difícil que en la hemorragia digestiva alta.(4) Particularmente en nuestro caso llama la atención la presencia de esta patología en un paciente joven.
Las opciones para diagnosticar el origen del sangrado incluyen a la angiotomografía, la angiografía mesentérica con catéter y la colonoscopía.(4)
La colonoscopía es el procedimiento diagnóstico de elección en pacientes estables con previa preparación colónica, lo que mejora la visibilidad y favorece la posibilidad de encontrar el origen del sangrado.(4)
La angiotomografía debería ser la primera opción diagnóstica en pacientes con sangrado activo. Es preferida sobre la colonoscopía en pacientes inestables ya que puede localizar la fuente del sangrado en todo el tubo digestivo, está ampliamente disponible, se puede acceder a ella con rapidez y no requiere de preparación del intestino.(4)
La angiografía es una herramienta que no está al alcance como opción terapéutica en nuestro medio en todos los centros, por lo que no siempre la tenemos presente. Puede proporcionar tanto la localización como el tratamiento. Esta localiza la fuente del sangrado en el 25-70% de los casos. La angioembolización superselectiva logra hemostasia inmediata en casi el 100% de los casos, con una tasa de resangrado que oscila entre el 0-50%. La principal complicación es la isquemia intestinal, aunque su frecuencia es baja (1-4% de los casos).(5)
Enfatizamos la importancia del uso de algoritmos diagnósticos y terapéuticos al enfrentarnos a un caso de HDB, siendo la angioembolización, en caso de estar disponible, una herramienta fundamental que para tener en cuenta.
Referencias
1. Adegboyega T, Rivadeneira D. Lower GI bleeding: An update on incidences and causes. Clin Colon Rectal Surg. 2020; 33:28-34.
2. Diamantopoulou G, Konstantakis C, Kottorοu A, Skroubis G, Theocharis G, Theopistos V, et al. Acute lower gastrointestinal bleeding: characteristics and clinical outcome of patients treated with an intensive protocol. Gastroenterol Res. 2017; 10:352-58.
3. Kickuth R, Rattunde H, Gschossmann J, Inderbitzin D, Ludwig K, Triller J. Acute lower gastrointestinal hemorrhage: minimally invasive management with microcatheter embolization. J Vasc Interv Radiol. 2008; 19:1289-96.e2.
4. Oakland K, Chadwick G, East JE, Guy R, Humphries A, Jairath V, et al. Diagnosis and management of acute lower gastrointestinal bleeding: Guidelines from the British Society of Gastroenterology. Gut. 2019; 68:776-89.
5. Strate LL, Gralnek IM. ACG Clinical Guideline: Management of patients with acute lower gastrointestinal bleeding. Am J Gastroenterol. 2016; 111:459-74.