CAPÍTULO 6
Terapia neoadyuvante total (TNT)
Esta estrategia difundida más recientemente es tratada en un capítulo aparte dado que introduce un nuevo concepto. Este es el de agregar al clásico objetivo de reducir las recidivas locales, el beneficio de prolongar potencialmente la sobrevida, introduciendo el tratamiento sistémico entre las primeras armas terapéuticas administradas, especialmente a pacientes con alto riesgo de enfermedad a distancia.
Las primeras experiencias reportadas se inician en el Reino Unido, donde se realizaron algunos estudios con la indicación de QT neoadyuvante en forma previa a la QRT administrada en forma concurrente. Cunningham y el grupo del Royal Marsden Hospital condujeron un estudio fase II en el que asignaron a 77 pacientes de alto riesgo en base a los hallazgos de la RMAR (T3c-T4 o N2 o MCR amenazado, o ubicación a la altura o por debajo de los músculos elevadores del ano), a un tratamiento consistente en 12 semanas de CAPOX, seguido de QRT sincrónica con capecitabine, ETM a las 6 semanas y otras 12 semanas de capecitabina postoperatoria. La tasa de respuesta radiológica fue del 88 %. Además, 86 % de los pacientes tuvieron respuestas sintomáticas en un promedio de 32 días (es decir, poco más de un ciclo de CAPOX). Después de la QRT, la tasa de respuesta tumoral se incrementó a 97 %. Tres pacientes permanecieron inoperables. Se observó RPC en 16 pacientes (24 %, IC 95 %, 14 % a 36 %) y en otros 32 pacientes (48 %), solo se encontraron focos de tumor microscópico en los especímenes quirúrgicos. Ocurrieron cuatro muertes durante la terapia neoadyuvante de CAPOX como consecuencia de una embolia pulmonar, cardiopatía isquémica, muerte súbita con historia de dolor de pecho y colitis neutropénica.33 En 2010 el mismo grupo presenta una experiencia algo más amplia, en la que incluyen 105 pacientes luego de excluir a aquellos con antecedentes cardiológicos significativos. Con este criterio de inclusión, solo fue reportado un evento tromboembólico. Hubo un 20 % de RPC y en los pacientes resecados la sobrevida libre de enfermedad a 3 años fue del 74 %.37 Estos resultados son alentadores desde el punto de vista oncológico y muestran que algunos pacientes podrían beneficiarse además, porque el alivio sintomático les permite llegar en mejores condiciones clínicas a la cirugía.
Con estos antecedentes, la estrategia conocida como TNT implica el agregado de QT previa a la cirugía, asociada a un esquema de neoadyuvancia, el cual puede ser tanto QRT de curso largo como RT de curso corto.
El grupo del MSKCC realizó un estudio que veremos en detalle más adelante comparando retrospectivamente TNT con QRT de curso largo.29 Los pacientes del grupo de TNT recibieron mayores porcentajes de la dosis prescrita de QT planificada que los del grupo de QRT, y la tasa de respuesta completa fue mayor.
A partir de esta experiencia, la TNT es vista desde dos objetivos diferentes, pero ambos pueden estar presentes en el mismo caso:
- El primero, y fundamental, es atacar la enfermedad micrometastásica en los pacientes con alto riesgo (N+, EMVI+, etc.).
- El segundo, es en realidad una consecuencia, que si bien era esperable, aparece como un hallazgo de los resultados obtenidos, y es el de aumentar la respuesta y el downstaging con el fin de preservar esfínter y aun el órgano.
En esta estrategia, la QT no se administra con un criterio ni en dosis radiosensibilizantes, sino que se indica en dosis terapéuticas para la enfermedad sistémica.
Con relación al primer objetivo, la lógica que subyace se fundamenta en que más allá de los avances en la técnica quirúrgica y la terapia neoadyuvante, si bien hubo mejoras en RL y en los resultados postoperatorios, no hubo idénticas mejoras en la sobrevida a largo plazo, ya que persiste siendo elevado el riesgo de recaída a distancia, que es del 25 % en estadios II y 40 % en estadios III. Con el esquema tradicional de QT adyuvante posterior a la neoadyuvancia y la ulterior cirugía, se calcula que, aproximadamente, solo el 50 % de los pacientes reciben la dosis completa de quimioterapia. Más aún, la realidad es que en el mejor de los casos comenzarán con quimioterapia a los 5 a 6 meses del diagnóstico y completarán el tratamiento aproximadamente al año. Y los estudios que utilizaron quimioterapia sistémica junto con la radioterapia no mostraron mejoría en tasas de respuesta patológica completa ni sobrevida libre de enfermedad pero sí aumentaron la toxicidad.
Por lo tanto, en los pacientes con cáncer rectal localmente avanzado y alto riesgo de una resección con margen positivo (tumores T4 o con MRC comprometido), o en aquellos con tumores bajos y ganglios claramente metastásicos, es cuando puede considerarse la estrategia conocida como TNT (es decir, quimioterapia basada en oxaliplatino combinada con QRT de curso largo o RT de curso corto) en lugar de solo QRT de curso largo o RT de curso corto.
Como ya se vio en el estudio del MSKCC, la TNT brinda varios beneficios. En primer lugar, se asocia con una mayor adherencia a la quimioterapia debido a la mayor tolerabilidad en el preoperatorio en comparación con el postoperatorio. Pero también lleva a una mejora en el control local y agrega además la posibilidad de considerar el TNO si se consigue una RCC, más aún si el paciente rechaza la cirugía.
En el caso de los tumores T3N0 altos sin compromiso del MRC o T1-T2 N0, aún en los de ubicación baja la indicación de TNT no es recomendable, ya que estos pacientes difícilmente requerirán QT para el manejo de su enfermedad, y exponerlos a este tratamiento implica un riesgo probablemente innecesario. También fue dicho que, si bien algunos ensayos como el OPRA y el PRODIGE 23 incluyeron pacientes de estas características, esto no debería considerarse fuera de un protocolo de investigación.41,65
Una discusión que se plantea en la actualidad es si la TNT debe utilizarse en casos en los que existe un riesgo escaso o ausente de enfermedad metastásica en los que nunca habrá indicación de quimioterapia sistémica (por ejemplo, tumores T1-3 N0 distales sin un MRC amenazado), para evitar una anastomosis baja y mejorar la probabilidad de preservación del recto (no solo del esfínter). Si bien es cierto que la TNT mejoró las tasas de preservación de órganos en un año, la quimioterapia por sí sola se asocia con un riesgo de mortalidad. En cualquier caso, los esquemas basados en oxaliplatino pueden dejar como secuela una neuropatía duradera sin haber aportado nada al control del cáncer. Este es un escenario que nadie desearía para sí o para cualquier paciente.
Finalmente, en los tumores T3 N0 pero de ubicación baja que podrían requerir una AAP (o una anastomosis coloanal), parece más razonable discutir con el paciente esta opción con el fin de buscar una RCC y preservar el esfínter y el órgano.
Variantes de la TNT
Aún hay muchas preguntas sin responder, relacionadas con la droga quimioterápica de elección (oxaliplatino, irinotecan o ambas) y su tiempo de administración (3, 4 o 6 meses).
Existen dos formas diferentes de aplicar la TNT, que dependen de la forma de secuenciar la QT en el tiempo (Figura 1):
- Cuando la QT como parte de TNT se administra antes de la RT, ya sea QRT de curso largo o RT de curso corto, se le da el nombre de QT o TNT de inducción.
- Por el contrario, cuando la QT se aplica luego de la RT en cualquiera de sus 2 formas (corta o larga), recibe el nombre de QT o TNT de consolidación.
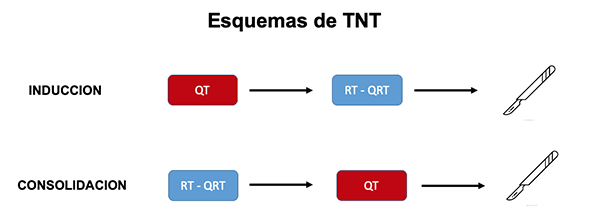
Figura 1: Esquemas de TNT.
En ambos casos, el objetivo es atacar la enfermedad micro-metastásica, pero también con las dos variantes se ha demostrado el beneficio para aumentar la resecabilidad y el número de RPC. Este segundo efecto podría deberse no solo a la acción de la QT, sino también, en el caso de la QT de consolidación, al mayor tiempo que transcurre desde el fin de la RT hasta la operación.
Finalmente, la TNT puede administrarse asociada a RT de curso largo o a QRT de curso corto. En los siguientes puntos evaluaremos la evidencia con todas estas variantes.
TNT + QRT de Curso largo
QT de inducción
Analizaremos aquí tres estudios que compararon TNT de inducción asociada a QRT de curso largo vs. otras alternativas de neoadyuvancia:
- Un estudio publicado por Fernandez Martos en 2010 randomizó en una población QT de inducción + QRT + ETM vs. QRT + ETM.54 Si bien no hubo diferencias en la tasa de RPC ni en los niveles de respuesta, se observó en el primer grupo menor toxicidad grado 3-4 y que un mayor número de pacientes comenzaban (100 vs. 75 %) y completaban (92 vs. 51 %) la quimioterapia. Sin embargo, en un análisis posterior del mismo grupo de pacientes luego de un seguimiento de 69,5 meses, esta mayor adherencia a la QT no se tradujo en diferencias en la sobrevida global ni libre de enfermedad (Figura 2).55
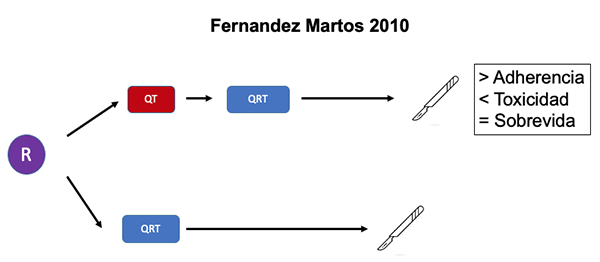
Figura 2: TNT de inducción vs. QRT de curso largo.
- En ASCO 2020 se presentó un informe preliminar del estudio fase III conocido como PRODIGE 23.41 En este ensayo, se randomizó a 461 pacientes con tumores T3-T4 a QT de inducción con FOLFIRINOX durante 3 meses (5FU, oxaliplatino e irinotecan) + QRT + ETM + QT adyuvante por otros 3 meses vs. QRT + ETM + QT adyuvante por 6 meses. La adherencia a la QT fue del 92 % en el grupo de inducción y del 75 % en el grupo control. Más aún, en el grupo de QT de inducción la RPC fue del 28 % vs. el 12 %, y la sobrevida libre de enfermedad a 3 años fue del 76 % vs. el 69 %, ambas diferencias significativas (Figura 3).
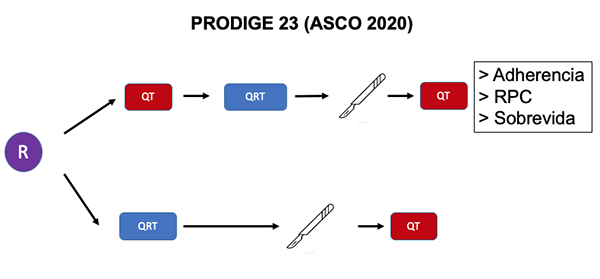
Figura 3: TNT de inducción vs. QRT de curso largo.
- El grupo del MSKCC realizó un análisis retrospectivo de 811 pacientes con tumores T3-T4 o N+, entre los cuales 320 recibieron QRT seguido de cirugía y QT adyuvante y 308 TNT con QT de inducción.29 Los pacientes del grupo de TNT tuvieron mayor adherencia a la QT y, si bien entre los pacientes operados no hubo diferencias en la tasa de RPC (18 % TNT vs. 17 % QRT), cuando se analizó y se sumó a aquellas el número de pacientes no operados por haber logrado una RCC sostenida más allá de un año, el porcentaje ascendió al 36 % en TNT vs. 21 % en QRT. Durante el periodo estudiado (2009-2015) en el MSKCC se incrementó la indicación del TNO. Lo que se observó es que el número de pacientes incluidos en este protocolo fue también mayor con TNT (27 vs. 7,5 %) (Figura 4).
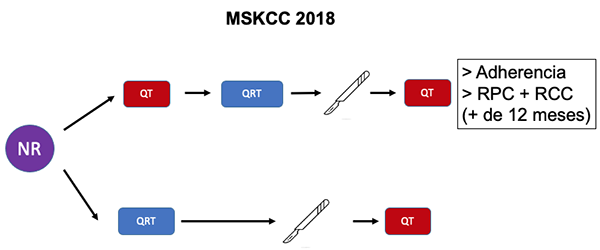
Figura 4: TNT de inducción vs. QRT de curso largo.
En conclusión, la TNT de inducción asociada a QRT de curso largo aumenta la respuesta, favorece la adherencia a la QT y reduce la toxicidad, pero aún faltan datos definitivos acerca de sus beneficios en términos de sobrevida.
QT de consolidación
A continuación analizaremos tres estudios que compararon TNT de consolidación asociada a QRT de curso largo con alguna forma de QRT:
- En 2014 Myerson et al. presentaron la experiencia en un grupo de 76 pacientes con tumores T3-4, a los que se les aplicó un esquema de RT de curso corto seguido de QT de consolidación con FOLFOX. El 95 % de los pacientes finalizaron el tratamiento y obtuvieron 25 % de RPC con solo 9 % de toxicidad grado 3.157 En un análisis posterior, este mismo grupo de pacientes fue comparado con una población tratada con QRT y se comprobó que la TNT permitió obtener una mejor tasa de SLE (85 vs. 68 %) y de sobrevida libre de metástasis (88 vs. 70 %) (Figura 5).142
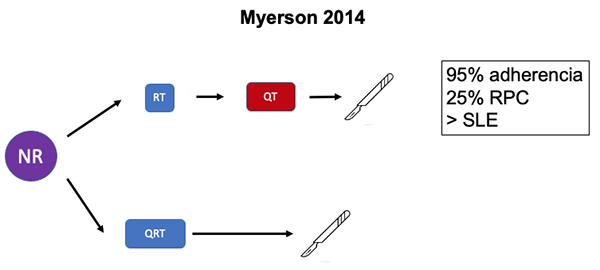
Figura 5: TNT de consolidación vs. QRT de curso largo.
- García Aguilar et al. en un estudio multicéntrico realizado en EEUU y Canadá compararon QRT seguida de cirugía vs. QRT seguida de 2, 4 o 6 ciclos de QT de consolidación con FOLFOX y ulterior cirugía. Lo que se obtuvo fue un aumento en las tasas de RPC, que fueron del 18 % vs. 25, 30 y 38 % respectivamente.66 En un análisis posterior de esta misma serie de pacientes se demostró nuevamente una mayor tasa de RPC e incluso un mejor estadio patológico (yp), y que el esquema de TNT con QT de consolidación con FOLFOX (en comparación con la QRT seguida de adyuvancia) tenía mejores tasas de SLE con valores estadísticamente significativos (Figura 6).138
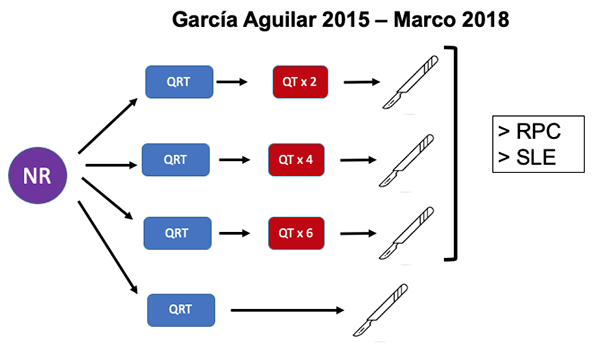
Figura 6: TNT de consolidación vs. QRT de curso largo.
- Chapman et al. compararon QRT de curso largo vs. RT de curso corto + TNT con QT de consolidación vs. QRT de curso largo + TNT con QT de consolidación. El objetivo fue comparar el NeoAdjuvant Rectal Score (NAR Score, al que nos referiremos luego) como subrogante de la SG, demostrando que ambas formas de TNT de consolidación tuvieron un NAR score más favorable que la QRT, y que la QRT de curso largo + consolidación fue el esquema de tratamiento que obtuvo el menor (mejor) NAR score (Figura 7).32
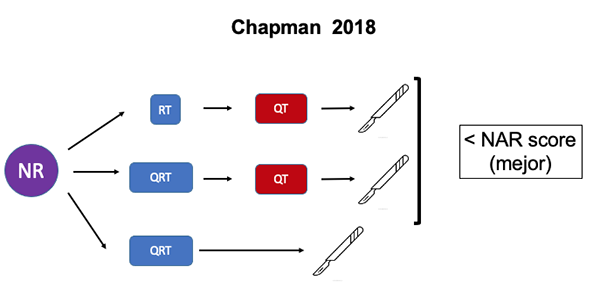
Figura 7: TNT de consolidación vs. QRT de curso largo.
Estos estudios parecen mostrar que la TNT de consolidación asociada a QRT de curso largo, además de los beneficios de la TNT de inducción, agrega alguna influencia para mejorar las tasas de SLE, aunque no se demuestran beneficios definitivos en términos de SG.
TNT + RT de Curso Corto
Los siguientes estudios compararon TNT asociada a RT de curso corto con los esquemas tradicionales de neoadyuvancia:
- El estudio conocido como Polish II Trial, comparó en un grupo de 541 pacientes con tumores T3 fijos y T4 un esquema de TNT con QT de consolidación con FOLFOX asociado a RT de curso corto vs. QRT de curso largo pero con el agregado de oxaliplatino.39 No hubo diferencias en la tasa de resecciones completas ni de RPC ni en la sobrevida a 8 años y, si bien la toxicidad fue menor en el grupo de TNT con QT de consolidación, cabe mencionar que el agregado de oxaliplatino a los esquemas de QRT ha sido discutido por su alta toxicidad (Figura 8).
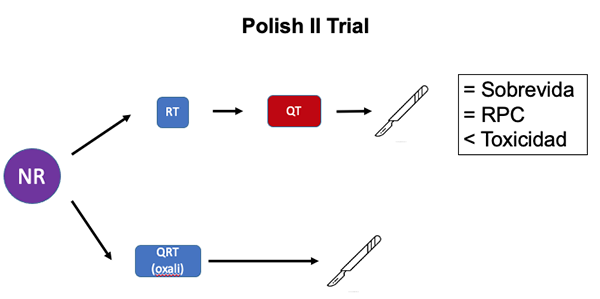
Figura 8: TNT de consolidación vs. QRT de curso largo.
- El estudio RAPIDO enroló 920 pacientes con tumores de muy alto riesgo (T4, EMVI+, N2, GL +, MRC +) y comparó RT de curso corto seguida de 18 semanas de QT de consolidación con CAPOX o FOLFOX, y ulterior cirugía vs. QRT de curso largo seguido de cirugía y QT adyuvante también basada en oxaliplatino.4,236 La adherencia a la QT fue del 84 % en el brazo experimental vs. 57 % con QRT y, si bien la toxicidad fue mayor, esto no se tradujo en mayores complicaciones postoperatorias. También se observaron diferencias significativas a favor de TNT en la tasa de RPC (28 % vs. 14 %), en las recaídas (24 % vs. 30 %) y en la aparición de metástasis (20 % vs. 27 %) a 3 años. No hubo diferencias en las recaídas locorregionales (Figura 9).
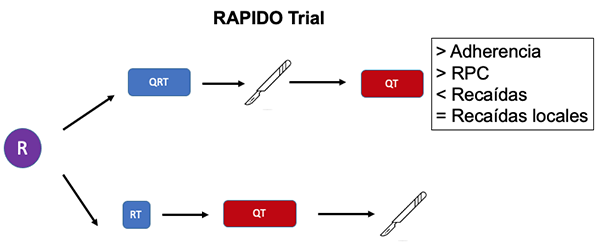
Figura 9: TNT de consolidación con RT de curso corto vs QRT de curso largo.
- Un metaanálisis reciente que incluyó varios ensayos clínicos randomizados mostró que TNT aumenta la tasa de PCR, pero no la preservación esfinteriana, y que mejora la sobrevida libre de enfermedad pero no la sobrevida global.112
A pesar de esta falta de evidencia y del riesgo de sobretratamiento que implica la TNT, las últimas guías del NCCN incluyen TNT entre las diversas opciones para pacientes con tumores T3 con MRC comprometido, T4 o N1-2, o para pacientes localmente irresecables o médicamente inoperables.
Si bien los estudios han mostrado una mayor adherencia a la QT, el beneficio en la sobrevida es aún teórico, ya que aún no se ha demostrado una diferencia a su favor en comparación a los esquemas clásicos de neoadyuvancia con RT o QRT seguidos de QT adyuvante.
Inducción vs. consolidación
Se realizaron algunos estudios que compararon la TNT de inducción vs. su variante con QT de consolidación, con el foco en la utilidad de esta estrategia con el fin de lograr la preservación del órgano:
- Este punto se abordó en el estudio de fase II conocido como CAO/ARO/AIO-12.58 En este ensayo se observó que TNT de consolidación estaría asociado a una menor toxicidad, a una mayor adherencia durante la RT y a una mayor tasa de RPC que con TNT de inducción. Sin embargo, el intervalo a la cirugía fue de 6 semanas en aquellos aleatorizados a consolidación versus 12 semanas en los de inducción. Por otro lado, la adherencia a la QT fue mayor con inducción, y la SLE no fue analizada (Figura 10).
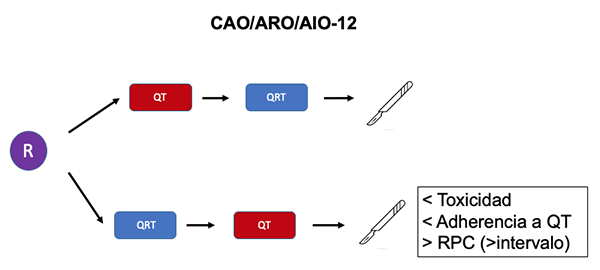
Figura 10: TNT de inducción vs. consolidación.
- También se trató este interrogante en el ensayo Organ Preservation of Rectal Adenocarcinoma (OPRA), en el que 324 pacientes en estadios II o III por la RMAR fueron asignados aleatoriamente a cuatro meses de quimioterapia basada en oxaliplatino antes (inducción) o después (consolidación) de QRT.65 Luego de 8 a 12 semanas se reestadificaron con tacto rectal, sigmoideoscopía flexible y RMAR, y a aquellos con una respuesta completa o casi completa se les ofreció TNO, mientras que el resto fue a ETM. Luego de un seguimiento medio de 2 años, el cumplimiento de la quimioterapia sistémica fue similar en ambos brazos (81 % vs. 82 %) al igual que la sobrevida libre de enfermedad a tres años (77 % vs. 78 %). Sin embargo, los pacientes tratados con QT de consolidación en lugar de inducción tuvieron tasas significativamente más altas de preservación del órgano (58 % vs. 43 %) (Figura 11).
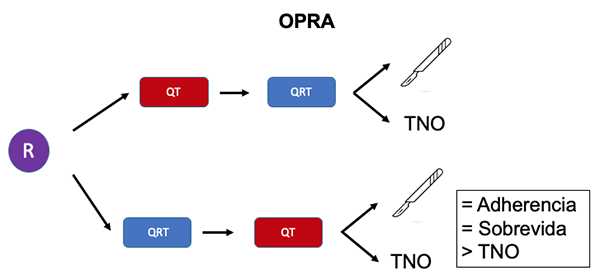
Figura 11: TNT de inducción vs. consolidación.
De estos estudios se desprende que la QT de consolidación permite una tasa de respuesta aún mayor que la que se logra con QT de inducción, la que ya había demostrado superar en este sentido a los esquemas tradicionales de neoadyuvancia.
Conclusiones relacionadas a la TNT
Luego de evaluar toda la evidencia que surge a partir de los estudios analizados se pueden sacar algunas conclusiones:
- Cuando el objetivo de la TNT es tratar la enfermedad micrometastásica en pacientes de alto riesgo, la QT de inducción podría ser la opción preferida con el fin de no demorar el inicio de tratamiento sistémico, ya que no se han demostrado ventajas definitivas con la QT de consolidación en términos de sobrevida.
- Cuando lo que se busca es solo preservar el órgano o el esfínter, es más razonable iniciar con RT o QRT, evaluar respuesta clínica y, si la misma es evidente pero no completa, optar por QT de consolidación. De esta manera, se evitará administrar y exponer al riesgo de la QT a pacientes que probablemente nunca la requieran.
- La RT de curso corto seguida de TNT de consolidación reúne todas las ventajas, ya que prácticamente no demora el inicio de la QT sistémica y logra tasas muy altas de respuesta, por lo que aparece como una opción ideal y es cada vez más considerada.