5. Complicaciones de la Resección Local Transanal
REV ARGENT COLOPROCT | 2019 | VOL. 30, N° 3: 33-37
RELATO ANUAL
CAPÍTULO 5
Complicaciones de la Resección Local Transanal
Históricamente se ha asociado la resección local transanal convencional (en inglés TransAnal Excision: TAE) con una baja morbilidad posoperatoria1. Sin embargo, comparada con la cirugía endoscópica transanal (TEM por Transanal Endoscopic Microsurgery), sus resultados posoperatorios en términos de márgenes libres y fragmentación de la pieza quirúrgica han sido inferiores (71% vs. 90% y 65% vs. 94%, para TAE y TEM, respectivamente)2-5. Es por ello por lo que, en la actualidad, la TEM se considera el procedimiento de elección para el abordaje de lesiones rectales benignas, así como también en casos seleccionados de cáncer invasor temprano.
La TEM, tal como fuera descripta por Buess y col., y sus variantes (TEO: Transanal Endoscopic Operation y TAMIS: TransAnal Minimally Invasive Surgery) representan un grupo de procedimientos mínimamente invasivos asociados a una baja morbimortalidad6-8. Las complicaciones asociadas al procedimiento se pueden clasificar en tres grandes grupos: complicaciones intraoperatorias, posoperatorias tempranas y posoperatorias tardías.
COMPLICACIONES INTRAOPERATORIAS
El ingreso en la cavidad peritoneal es una complicación intraoperatoria cuya incidencia varía entre 5 y 28%, particularmente en las denominadas lesiones de “alto riesgo” de perforación9. Entre los factores de riesgo se encuentran: mujeres de contextura pequeña y lesiones localizadas en la pared anterior del recto por encima de los 10 cm del margen anal10. Entre las opciones de reparación se puede mencionar el cierre del defecto por la misma vía transanal, laparoscópica o laparotómica. Afortunadamente, la mayor parte de las veces, el defecto puede ser suturado vía TEM mediante la utilización de portaagujas y suturas de preferencia reabsorbibles. En este sentido, la sutura del defecto vía TEM es factible en el 80-100% de los casos dependiendo de las distintas series analizadas8-11. Las recomendaciones de los expertos dan como contraindicación relativa la resección de lesiones de “alto riesgo”, a menos que el cirujano actuante tenga experiencia en el manejo de suturas endoluminales vía TEM11,12. Más aún, el hecho de que el ingreso en la cavidad peritoneal constituya una situación relativamente frecuente en lesiones de “alto riesgo” y que esta, a su vez, pueda ser resuelta por lo general mediante sutura endoscópica transanal sin mayores complicaciones, ha llevado a que algunos autores lo consideren un evento inesperado más que una complicación10. Entre los factores que dificultan el cierre del defecto se encuentran el inconveniente para mantener el recto distendido (por pérdida del neumorrecto), el sangrado y las perforaciones de cara lateral. La confección de una ileostomía de derivación ha sido descripta, aunque generalmente no es necesaria, a menos que exista gran contaminación fecal13.
El ingreso en la vagina es menos frecuente, y lógicamente ocurre en lesiones de cara anterior. Keller y col. proponen la infiltración del tabique rectovaginal con anestésicos locales, así como también la utilización del tacto vaginal como guía a la hora de realizar la disección. En caso de que el ingreso en la vagina sea diagnosticado durante el acto operatorio, se sugiere el cierre primario por planos. Si luego de la cirugía se establece una fístula rectovaginal, existen diferentes formas de abordaje y manejo que se discutirán más adelante13.
Otras complicaciones intraoperatorias son el sangrado que usualmente puede ser controlado mediante electrocauterización o bien mediante la utilización de dispositivos de sellado vascular de alta energía. También se ha descripto como complicación el cierre y la oclusión de la luz rectal al momento del cierre de una brecha luego de una resección local. La colocación de una esponja o gasa proximal para su posterior extracción es una maniobra útil a fin de disminuir el riesgo de esta complicación. En caso de dudas, es de buena práctica finalizar el procedimiento realizando una rectoscopia rígida o flexible con el fin de certificar la indemnidad de la luz rectal14.
COMPLICACIONES POSOPERATORIAS TEMPRANAS
La morbilidad global de TEM varía entre el 7 y el 31% dependiendo de los criterios utilizados para registrar las complicaciones. Sin embargo, más del 50% son complicaciones leves que no requieren más intervención que la simple observación. Una forma útil de estratificación de las complicaciones posoperatorias es la propuesta por Dindo, Clavien y col15. Así, en un reciente trabajo, Serra-Aracil y col. Reportaron, sobre un total de 639 pacientes operados vía TEM, una morbilidad del 23,7% (151 pacientes) con una proporción del 76% (115 pacientes) de complicaciones leves (D-C: I-II) y 24% de complicaciones clínicamente relevantes (D-C: III, IV y V). A su vez, entre los factores predictores de morbilidad posoperatoria, los autores destacan las lesiones mayores de 6 cm, poca experiencia del cirujano actuante, lesiones de localización lateral, así como también aquellas localizadas más allá de 8 cm del margen anal16.
Las complicaciones tempranas más frecuentes luego de TEM son el sangrado rectal y las complicaciones urinarias (retención/infección). El sangrado rectal es la complicación más frecuente y su incidencia varía entre el 9 y el 27%, según las distintas series12,17,18. Uno de los factores asociados a sangrado posoperatorio es dejar el defecto rectal abierto19-21. La mayor parte de los sangrados posoperatorios pueden manejarse mediante una conducta expectante y observación. En un estudio recientemente publicado, la incidencia de sangrado rectal posoperatorio fue del 20% (108 de 639 pacientes), y solo un 2,9% (19 pacientes) requirieron algún tipo de intervención: 10 (9%) por vía endoscópica y 9 (8,1%) fueron reoperados vía TEM. Ningún paciente debió ser reoperado por vía abdominal (laparotomía/laparoscopia)16. La utilización de dispositivos de sellado vascular de alta energía, así como también la de materiales hemostáticos (Surgicel®) pueden ser útiles en el caso de reoperación vía TEM.
Las complicaciones urinarias, como la retención aguda de orina, son frecuentes en cualquier procedimiento anorrectal; a su vez, la colocación de una sonda vesical predispone al desarrollo de infecciones urinarias. En el caso de TEM, las complicaciones urinarias varían entre el 2 y el 20% según las distintas series22. Con la intención de disminuir su incidencia se ha propuesto la utilización de tamsulosina de manera profiláctica para este tipo de procedimientos23. El enfisema subcutáneo, así como el retroneumoperitoneo son complicaciones poco frecuentes y usualmente asintomáticas. Sin embargo, se han descripto algunos casos de enfisema masivo con hipercapnia severa e insuficiencia respiratoria24. La presencia de enfisema subcutáneo en el posoperatorio inmediato hace necesaria la observación cercana del paciente ya que puede estar asociada a neumoperitoneo y, por ende, ser secundaria a una perforación hacia la cavidad peritoneal. Descartada esta situación, el enfisema subcutáneo y el retroneumoperitoneo generalmente tienen un curso asintomático y son secundarios a la insuflación rectal persistente (neumorrecto) con CO2 durante la cirugía TEM (fig. 1).
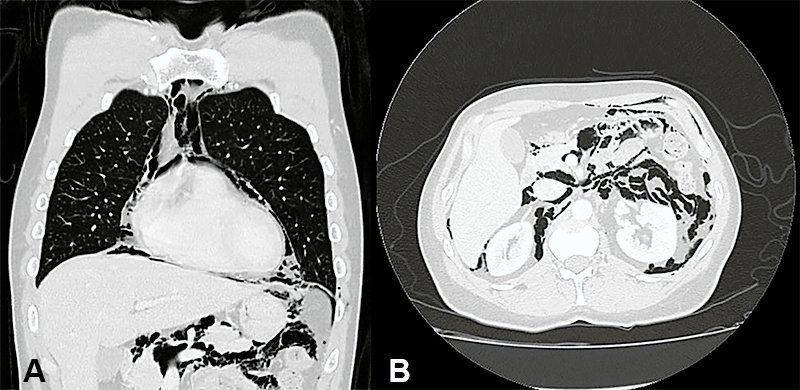
Figura 1: Tomografía computarizada toracoabdominal realizada al segundo día posoperatorio de resección local transanal de un cáncer de recto temprano por TEO. A) Corte coronal de tórax que evidencia neumomediastino. B) Corte axial de abdomen con retroneumoperitoneo.
Las resecciones de espesor total de la pared pueden facilitar la difusión de CO2 a través del mesorrecto. Habitualmente, la grasa del mesorrecto y la fascia propia del recto contienen esta difusión; sin embargo, en ocasiones puede existir escape hacia el retroperitoneo y el tejido celular subcutáneo. La presencia de hipercapnia o enfisema en el intraoperatorio o el posoperatorio inmediato hace obligatorio que el procedimiento se ejecute rápidamente o deba suspenderse en el primer caso, o requiera una observación cercana y prolongada en la sala de recuperación posoperatoria.
El dolor es otra complicación que puede aparecer durante el posoperatorio temprano, principalmente luego de la resección de lesiones próximas a la línea pectínea. La utilización de metronidazol vía oral ha demostrado disminuir el dolor posoperatorio luego de una hemorroidectomía y también puede ser utilizado en caso de dolor luego de una resección local por TEM25,26. El dolor posoperatorio también ha sido asociado a otro escenario clínico: las resecciones locales por tumores de recto residuales luego de realizar quimiorradioterpia neoadyuvante. Oliva Perez y col.27 compararon los resultados de 23 pacientes consecutivos sometidos a una resección local transanal luego de quimiorradioterapia con los de 13 pacientes a los que se les realizó una resección local por lesiones benignas o malignas sin recibir tratamiento neoadyuvante previo. Todos los pacientes fueron operados mediante cirugía endoscópica transanal (TEO) con cierre primario del defecto de la pared rectal. Los autores observaron que quienes habían recibido quimiorradioterapia neoadyuvante fueron más propensos a desarrollar complicaciones posoperatorias grados II/III (56% vs. 23%, p=0,05), a presentar mayor dehiscencia de la línea de sutura de la brecha quirúrgica (70% vs. 23%, p= 0,03) y a readmisión hospitalaria debido a dolor rectal secundario a la dehiscencia de la brecha quirúrgica (43% vs. 7%, p=0,02).
La fiebre posoperatoria asintomática es otra complicación que ha sido descripta en el 8% de los casos, según algunos autores. Se define como aquella fiebre que aparece dentro de las primeras 24-48 horas sin otro síntoma asociado. Generalmente se debe a una complicación o evento subestimado como puede ser un absceso o colección pélvica (fig. 2). En caso de dolor abdominal y leucocitosis asociada se ha reportado el denominado síndrome pos-TEM que puede llevar a realizar una laparoscopia/laparotomía exploradora mayormente sin hallazgos patológicos19.
Otra complicación de considerable relevancia es la incontinencia fecal posoperatoria, la cual será abordada en el capítulo correspondiente a los resultados funcionales luego de una resección local transanal.
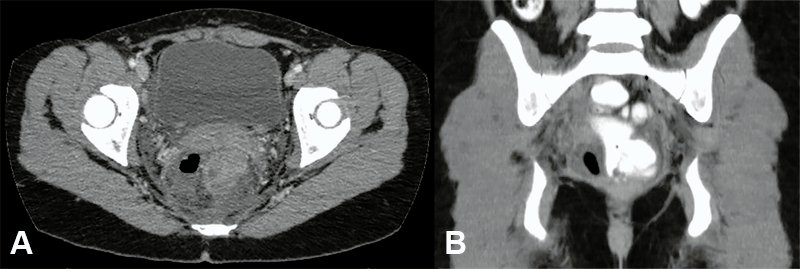
Figura 2: Tomografía computarizada de abdomen y pelvis realizada por fiebre y leucocitosis al tercer día posoperatorio de resección local transanal de adenoma velloso circunferencial de recto medio por TEO. A y B) Corte axial y coronal (con contraste endorrectal), respectivamente, que evidencian colección pararrectal derecha con nivel hidroaéreo. Se realizó tratamiento conservador mediante antibioticoterapia endovenosa con buena evolución.
El advenimiento de la cirugía endoscópica transanal ha extendido las indicaciones de las resecciones locales a lesiones localizadas en el recto medio y superior, las cuales eran inaccesibles para la cirugía transanal convencional. Cabe destacar que, mientras que la resección de lesiones próximas al margen anal permite realizar el cierre del defecto con relativa facilidad, la sutura de la brecha secundaria a la resección de lesiones más altas puede resultar un desafío técnico y muchas veces la prolongación del tiempo operatorio sin un claro beneficio. En este sentido, no abundan reportes en la literatura acerca del real impacto de cerrar o no el defecto de la pared rectal en relación con la morbilidad posoperatoria. Es decir que, en ausencia de una entrada a la cavidad peritoneal, los beneficios del cierre de la brecha no han sido bien establecidos.
El recto y su meso circundante proporcionan una excelente barrera para la infección, como lo evidencia la baja incidencia de abscesos pelvianos, incluso con defectos abiertos28. A la fecha solo existen dos trabajos aleatorizados que evalúan las complicaciones luego de una resección local en pacientes con defectos cerrados o abiertos; el resto de los datos provienen de trabajos no aleatorizados y, en todos los casos, se trata de un limitado número de ejemplos. En este sentido, Ramírez y col. aleatorizaron 40 pacientes sometidos a resección local por pólipos rectales en dos grupos: con cierre del defecto o con defecto abierto, sin encontrar diferencias entre ambos grupos en términos de complicaciones posoperatorias29. De manera similar, Lee y col. tampoco encontraron diferencias significativas en términos de morbilidad posoperatoria global, aunque los pacientes en los que se dejó el defecto abierto presentaron tendencia a mayor sangrado posoperatorio (9% vs. 3%; p=0,045)28. Con respecto a las series no aleatorizadas, los resultados son contradictorios. Hahnloser y col. no encontraron diferencias en la tasa de complicaciones posoperatorias (sangrado o infecciones) ni en las puntuaciones de incontinencia fecal entre los pacientes en los que se cerró el defecto contra aquellos cuyo defecto se dejó abierto30. A la inversa, Brown y col. detectaron que los pacientes con defectos cerrados después de la TEM tuvieron menos complicaciones y menos readmisión hospitalaria, aunque el grupo abierto presentó lesiones significativamente más bajas21. La ausencia de datos claros hace que la decisión de cerrar el defecto de la pared rectal después de una resección local vía TEM, TEO o TAMIS, o incluso convencional, quede a criterio y preferencia del cirujano actuante. Más aún, dejar el defecto abierto, en ausencia del ingreso en la cavidad peritoneal, no parecería incrementar la morbilidad posoperatoria.
Complicaciones posoperatorias tardías
Las complicaciones tardías o alejadas están representadas fundamentalmente por la estenosis de la luz rectal y la fístula rectovaginal. La estenosis posoperatoria ha sido comunicada en el 1-3% de los casos y mayormente aparece luego de resecciones de lesiones circunferenciales (adenomas vellosos de gran tamaño), resecciones de recidivas mucosas o tumores de recto que recibieron quimiorradioterapia neoadyuvante. La dilatación sucesiva mediante rectoscopia rígida o dilatación endoscópica con balón o bujías resulta eficaz en la mayoría de los casos11,13.
La fístula rectovaginal es una complicación poco frecuente (1-2%)13. Dependiendo de su localización y de la preferencia del equipo quirúrgico, esta puede ser reparada por vía transvaginal, transrectal o mixta, mediante la utilización de colgajos de avance mucoso para el caso de las fístulas próximas al margen anal. En el caso de fístulas más altas o recidivadas se requiere un abordaje más agresivo como una resección anterior, la interposición de un colgajo pediculado (gracilis o recto interno) o, en algunos casos, una amputación abdominoperineal.
BIBLIOGRAFÍA
- Calvo F, De Giuli M, Sandrucci S, Mussa A. [Villous adenoma of the rectum. Review of the literature and personal experience]. G Chir. 1990; 11(1-2):37-43.
- Allaix ME, Arezzo A, Cassoni P, Famiglietti F, Morino M. Recurrence after transanal endoscopic microsurgery for large rectal adenomas [Internet]. Surg Endosc. 2012; 26: 2594–600. Available from: http://dx.doi.org/10.1007/s00464-012-2238-z
- Allaix ME, Arezzo A, Cassoni P, Famiglietti F, Morino M. P.13.4 Reecurrence aftertransanal endoscopic microsurgery for large rectal adenomas [Internet]. Digest Liver Dis. 2012; 44: S169. Available from: http://dx.doi.org/10.1016/s1590-8658(12)60476-9
- Moore JS, Cataldo PA, Osler T, Hyman NH. Transanal Endoscopic Microsurgery is more Effective than Traditional Transanal Excision for Resection of Rectal Masses [Internet]. Dis Colon Rectum. 2008; 51: 1026-31. Available from: http://dx.doi.org/10.1007/s10350-008-9337-x
- de Graaf EJR, Burger JWA, van IJsseldijk ALA, Tetteroo GWM, Dawson I, et al. Transanal endoscopic microsurgery is superior to transanal excision of rectal adenomas [Internet]. Colorectal Dis. 2011; 13: 762-7. Available from: http://dx.doi.org/10.1111/j.1463-1318.2010.02269.x
- Buess G, Mentges B. Transanal Endoscopic Microsurgery [Internet]. Operative Strategies in Laparoscopic Surgery. 1995. p. 258-61. Available from: http://dx.doi.org/10.1007/978-3-642-57797-0_47 ¿ N.° de la revista?
- Rocha JJR da, Féres O. Transanal endoscopic operation: a new proposal. Acta Cir Bras. 2008;23 (Suppl 1):93-104; discussion 104.
- Atallah S, Albert M, Larach S. Transanal minimally invasive surgery: a giant leap forward. Surg Endosc. 2010; 24(9):2200-5.
- Molina G, Bordeianou L, Shellito P, Sylla P. Transanal endoscopic resection with peritoneal entry: a word of caution [Internet]. Surg Endosc. 2016; 30: 1816-25. Available from: http://dx.doi.org/10.1007/s00464-015-4452-y
- Mege D, Petrucciani N, Maggiori L, Panis Y. Peritoneal perforation is less a complication than an expected event during transanal endoscopic microsurgery: experience from 194 consecutive cases [Internet]. Tech Coloproctol. 2017; 21: 729-36. Available from: http://dx.doi.org/10.1007/s10151-017-1676-y
- Caycedo-Marulanda A, Jiang HY, Kohtakangas EL. Transanal minimally invasive surgery for benign large rectal polyps and early malignant rectal cancers: experience and outcomes from the first Canadian centre to adopt the technique [Internet]. Can J Surg. 2017; 60: 416-23. Available from: http://dx.doi.org/10.1503/cjs.002417
- Restivo A, Zorcolo L, D’Alia G, Cocco F, Cossu A, Scintu F, et al. Risk of complications and long-term functional alterations after local excision of rectal tumors with transanal endoscopic microsurgery (TEM) [Internet]. Int J Colorectal Dis. 2016; 31:257-66. Available from:http://dx.doi.org/10.1007/s00384-015-2371-y
- Keller DS, Tahilramani RN, Flores-Gonzalez JR, Mahmood A, Haas EM. Transanal Minimally Invasive Surgery: Review of Indications and Outcomes from 75 Consecutive Patients. J Am Coll Surg. 2016; 222(5):814-22.
- Baraza W, Shorthouse A, Brown S. Obliteration of the Rectal Lumen After Stapled Hemorrhoidopexy: Report of a Case [Internet]. Dis Colon Rectum. 2009; 52: 1524-5. Available from: http://dx.doi.org/10.1007/dcr.0b013e3181ac5ed0
- Dindo D, Demartines N, Clavien P-A. Classification of Surgical Complications [Internet]. Ann Surg. 2004; 240: 205-13. Available from: http://dx.doi.org/10.1097/01.sla.0000133083.54934.ae
- Serra-Aracil X, Labró-Ciurans M, Rebasa P, Mora-López L, Pallisera-Lloveras A, Serra-Pla S, et al. Morbidity after transanal endoscopic microsurgery: risk factors for postoperative complications and the design of a 1-day surgery program [Internet]. Surg Endosc. 2019; 33: 1508–17. Available from: http://dx.doi.org/10.1007/s00464-018-6432-5
- Barendse RM, Dijkgraaf MG, Rolf UR, Bijnen AB, Consten ECJ, Hoff C, et al. Colorectal surgeons’ learning curve of transanal endoscopic microsurgery [Internet]. Surg Endosc. 2013; 27:3591-602. Available from: http://dx.doi.org/10.1007/s00464-013-2931-6
- Lee L, Burke JP, deBeche-Adams T, Nassif G, Martín-Pérez B, Monson JRT, et al. Transanal Minimally Invasive Surgery for Local Excision of Benign and Malignant Rectal Neoplasia: Outcomes From 200 Consecutive Cases With Midterm Follow Up. Ann Surg. 2018; 267(5):910-6.
- Haugvik S-P, Groven S, Bondi J, Vågan T, Brynhildsvoll SO, Olsen OC. A critical appraisal of transanal minimally invasive surgery (TAMIS) in the treatment of rectal adenoma: a 4-year experience with 51 cases. Scand J Gastroenterol. 2016; 51(7):855-9.
- Menahem B, Alves A, Morello R, Lubrano J. Should the rectal defect be closed following transanal local excision of rectal tumors? A systematic review and meta-analysis [Internet]. Tech Coloproctol. 2017; 21: 929-36. Available from: http://dx.doi.org/10.1007/s10151-017-1714-9
- Brown C, Raval MJ, Phang PT, Karimuddin AA. The surgical defect after transanal endoscopic microsurgery: open versus closed management. Surg Endosc. 2017; 31(3):1078-82.
- Lee L, Edwards K, Hunter IA, Hartley JE, Atallah SB, Albert MR, et al. Quality of Local Excision for Rectal Neoplasms Using Transanal Endoscopic Microsurgery Versus Transanal Minimally Invasive Surgery: A Multi-institutional Matched Analysis. Dis Colon Rectum. 2017; 60(9):928-35.
- Widmar M, García-Aguilar J. Complications after TEM (Transanal Endoscopic Microsurgery) and TAMIS (Transanal Minimally Invasive Surgery) [Internet]. Gastrointestinal Surgery. 2015. p. 417–25. Available from: http://dx.doi.org/10.1007/978-1-4939-2223-9_40
- Kerr K, Mills GH. Intra-operative and post-operative hypercapnia leading to delayed respiratory failure associated with transanal endoscopic microsurgery under general anaesthesia. Br J Anaesth. 2001; 86(4):586-9.
- Xia W, Manning JPR, Barazanchi AWH, Su’a B, Hill AG. Metronidazole following excisional haemorrhoidectomy: a systematic review and meta-analysis. ANZ J Surg. 2018; 88(5):408-14.
- Solorio-López S, Palomares-Chacón UR, Guerrero-Tarín JE, González-Ojeda A, Cortés-Lares JA, Rendón-Félix J, et al. Efficacy of metronidazole versus placebo in pain control after hemorrhoidectomy. Results of a controlled clinical trial. Rev Esp Enferm Dig. 2015; 107(11):681-5.
- Pérez RO, Habr-Gama A, Julião GPS, Proscurshim I, Neto AS, Gama-Rodrigues J. Transanal Endoscopic Microsurgery for Residual Rectal Cancer After Neoadjuvant Chemoradiation Therapy Is Associated With Significant Immediate Pain and Hospital Readmission Rates [Internet]. Dis Colon Rectum. 2011; 54: 545-51. Available from: http://dx.doi.org/10.1007/dcr.0b013e3182083b84
- Lee L, Althoff A, Edwards K, Albert MR, Atallah SB, Hunter IA, et al. Outcomes of Closed Versus Open Defects After Local Excision of Rectal Neoplasms: A Multi-institutional Matched Analysis. Dis Colon Rectum. 2018; 61(2):172-8.
- Ramírez JM, Aguilella V, Arribas D, Martínez M. Transanal full-thickness excision of rectal tumours: should the defect be sutured? a randomized controlled trial [Internet]. Colorectal Dis. 2002; 4: 51-5. Available from: http://dx.doi.org/10.1046/j.1463-1318.2002.00293.x
- Hahnloser D, Cantero R, Salgado G, Dindo D, Rega D, Delrio P. Transanal minimal invasive surgery for rectal lesions: should the defect be closed? [Internet]. Colorectal Dis. 2015; 17: 397-402. Available from: http://dx.doi.org/10.1111/codi.12866
