Experiencia Inicial en la Adaptación del Instrumental del Tratamiento Video Asistido Modificado de las Fistulas Perianales Complejas (VAMAFT)
REV ARGENT COLOPROCT | 2019 | VOL. 30, Nº 2: 65-70
ARTÍCULO ORIGINAL
Experiencia Inicial en la Adaptación del Instrumental del Tratamiento Video Asistido Modificado de las Fistulas Perianales Complejas (VAMAFT)
Elvis Vargas, Ingrid Melo, Sthephania López, Goncalves Aura, González Gina, Pérez Mariangela
Hospital Domingo Luciani. IVSS, Caracas
RESUMEN
Introducción: Las fístulas perianales tienen dos problemas fundamentales, la tasa de recurrencia y de incontinencia fecal postoperatoria, complicaciones que varían en frecuencia dependiendo de varios factores como el tipo de fistula, la técnica quirúrgica usada y la experiencia del cirujano. Debido a esto existen técnicas quirúrgicas no conservadoras y conservadoras de esfínteres donde se incluye el tratamiento video asistido que aparece desde el año 2006 y en la cual se utiliza un sistema de video endoscopio sofisticado y de alto valor económico el cual hemos adaptado a nuestro medio.
Pacientes y método: De septiembre del 2015 al 2017 en la Unidad de Coloproctología del Hospital Domingo Luciani IVSS se realizó un estudio prospectivo experimental, donde se incluyeron 18 pacientes con fístulas perianales complejas diagnosticadas previamente con Ecofistulografía 3D y los cuales se operaron con un sistema adaptado usando citoscopio pediátrico de 4 mm y energía láser. Se evaluaron parámetros referentes a la técnica así como la tasa de éxito y riesgo de incontinencia.
Resultados: Tiempo quirúrgico de 40 a 80 minutos, con tasa de éxito de 89%, recidiva en 2 pacientes, con tiempo de seguimiento entre 12 a 36 meses y sin cambios en la escala de incontinencia pre y post quirúrgica.
Conclusión: El tratamiento video asistido modificado para fistulas anales (VAMAFT) es una técnica innovadora y factible de realizar al adaptar algunos instrumentos, con una tasa de éxito adecuada y sin riesgo de incontinencia, pero más trabajos aleatorizados con mayor números de pacientes deben ser realizados.
Palabras claves: Fistulas Perianales Complejas, Tratamiento Vídeo Asistido Modificado para Fístula Anal (VAMAFT), Recurrencia, Incontinencia Anal
ABSTRACT
Introduction: Anal fistulas have two basic problems, rate of recurrence and postoperative anal incontinence. These complications vary according to several factors such as type of anal fistula, surgical technique and the surgeon´s experience. For each cases there are different surgical techniques with and without conservation of anal sphincters like conservative video assisted anal fistula treatment, described in 2006, this technique uses a sophisticated and expensive endoscope system but that we modified to use in our hospitals.
Patients and method: Between September 2015 to 2017 in the Unit of Coloproctology of ¨Domingo Luciani¨ Hospital, was perfomed a prospective and experimental trial in 18 patients with anal complex fistulas previously diagnosed using tridimensional anal ultrasound and operated with a modified system consisting of pediatric cystoscope of 4 mm and laser energy. Some parameters were evaluated including surgical technique, recurrence and anal incontinence rate.
Results: Surgical times were between 40 to 80 minutes, success rate of 89%, recurrence in two patients with follow up of 12 to 36 months and no changes in pre and post surgical anal incontinence scale.
Conclusion: Video assited modified anal fistula treatment (VAMAFT) is an innovative and feasible surgical technique to do adapting some instruments, with suitable success rate and without anal incontinence risk but many randomized research with more patients have to be perfomed.
Key words: Complex Anal fistulas, Video Assisted Modified Anal Fistula Treatment (VAMAFT), Recurrence, Anal Incontinence
Elvis Daniel Vargas Castillo
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
INTRODUCCIÓN
Las fístulas perianales son un problema común entre la población general, afectando alrededor de 10 por 100.000 personas al año. Sin embargo, la verdadera prevalencia es desconocida. La distribución por sexos hombres/mujeres varía desde 2:1 a 7:1, dependiendo de las series, con mayor afectación de los varones. La distribución por edad se extiende durante toda la vida adulta con un pico de incidencia entre la tercera y la quinta década de la vida (30- 50 años).6,7
Las fístulas y los abscesos perianales son, en la mayoría de los casos, estadios sucesivos de una enfermedad supurativa. El absceso es la fase aguda, y la fístula la fase crónica, representando el 70% de todas las enfermedades supurativas del ano y la región perianal, siendo la incidencia de una fístula anorrectal posterior a un absceso anal mayor al 50% de los casos. Para la comprensión de su etiología, clasificación y tratamiento quirúrgico es imprescindible conocer la anatomía del ano y de la región perianal.4,5
La Clasificación de Parks (1976) en la rutina clínica es la más usada y relaciona el trayecto fistuloso con el esfínter. Por lo que se conocen 4 tipos de fístulas de origen criptoglandular y una de origen no criptoglandular.1-3 Se basa, por un lado, en el origen de la infección que siempre es interesfinteriana y por otra parte, en la situación del trayecto fistuloso con relación al conjunto esfinteriano1 clasificándose en:
- Tipo I o fístula interesfinteriana (45%),
- Tipo II o fístula transesfínteriana (30%),
- Tipo III o fístula supraesfinteriana (20%)
- Y tipo IV o fístula extraesfinteriana (5%).
Existe otro tipo de fístula que no sigue esta teoría: la fístula subcutáneo-mucosa, generalmente secundaria a una fisura crónica infectada o a intervenciones como una esfinterotomía interna o una hemorroidectomía.8
Las fístulas bajas o simples son la fístulas interesfintéricas y transesfintéricas distales, mientras que son denominadas altas o complejas las fístulas transesfintéricas proximales y supraesfintéricas; siendo las más frecuentes las fístulas no complejas con trayectos distales.3,5,6
Dentro de las fístulas complejas, de acuerdo con Fazio, se incluyen aquellas que afectan a más del 30-50% del EAE (fístulas altas), las fístulas anteriores en la mujer, las fístulas recurrentes y las fístulas en pacientes con historia de incontinencia fecal, radioterapia, o enfermedad inflamatoria intestinal. Otros autores también consideran como fístulas complejas aquellas que presentan múltiples orificios externos, morfología en herradura, prolongaciones o cavidades.9
Sin embargo, cuando hacemos referencia a la altura de las fístulas (altas o bajas) nos referimos al nivel en el cual el trayecto fistuloso primario cruza el canal anal. No está bien establecido a partir de qué altura las fístulas se consideran altas o bajas. La mayoría de los autores hablan de fístulas perianales altas cuando éstas atraviesan el canal anal por su mitad superior. Murad-Regadas et al. demostraron que los trayectos que cruzan el EAE a la altura o por encima del orificio fistuloso interno (OFI) comprometen más del 50% del EAE y los consideran trayectos fistulosos altos.10
En cambio, otros autores como Van Koperen, definen como fístulas bajas solo las que afectan al tercio inferior del EAE. Actualmente, la clasificación de las fístulas por la altura es arbitraría y difiere entre los autores. En la mayor parte de los casos está en relación al tratamiento que consideremos más apropiado para conseguir una mayor tasa de curación sin secuelas.11
La única opción de tratamiento para las fístulas anorrectales es el tratamiento quirúrgico, constituyendo esto un reto para el cirujano, ya que las consecuencias de la cirugía incorrecta potencialmente incluyen la incontinencia fecal y el deterioro de la calidad de vida. El principal objetivo del tratamiento de las fístulas anorrectales es: curarla, preservar la función de la continencia anal, minimizar los defectos de la cicatrización, ofreciendo al paciente una recuperación más rápida y evitando así la recurrencia.12-15
De igual manera deben cumplirse los principios de la cirugía de fístulas anorrectales inicialmente identificarse los orificios fistulosos tanto el interno como el externo, identificar correctamente el o los trayectos y por último minimizar al máximo la lesión del complejo esfinteriano.12
Para las fístulas simples y más distales, la opción quirúrgica convencional parece ser relativamente segura y por lo tanto bien aceptado en la práctica clínica. Sin embargo, para las fístulas complejas o altas, dada la proporción significativa del compromiso del esfínter anal, sigue siendo una gran preocupación el daño esfinteriano y los pobres resultados funcionales.16
Las técnicas más utilizadas son la fistulotomía, fistulotomía con o sin reparación del esfínter, fistulectomía, colocación de setón de corte o de drenaje, avance de colgajo mucoso, aplicación de fibrina, tapón de colá de biodegradable, LIFT (de sus siglas en inglés: Ligation of Intersphincteric Fistula Tract) y más recientemente la técnica video-asistida (VAAFT), los cuales serán aplicados de acuerdo al tipo de fístula y su clasificación:13
- En fístulas simples, o bajas como las interesfintéricas y transesfintéricas bajas: se utiliza principalmente la fistulotomía, teniendo ésta alta tasa de éxito.11
- Fístulas complejas: transesfintéricas altas, colgajo de avance, fistulotomía y esfinterorrafia. Mientras que las transesfintéricas altas con absceso se indica setón en primer tiempo, con avance posterior.
- Transesfintéricas altas con fibrosis, el uso del avance mucoso.
- Supraesfintéricas colgajo de avance, o sedal laxo.
- Extraesfintéricas: core out, colostomía.
Todas éstas técnicas con diferentes tasas de éxito y de incontinencia post-opertaoria. Visscher, AP, 2015 evalúa en 141 pacientes los factores asociados con la incontinencia fecal después de la cirugía para las fístulas de origen criptoglandular simples y complejas, así como el impacto de la incontinencia en la calidad de vida, obteniendo que la incontinencia fue peor después de la cirugía de la fístula compleja (puntuación de Wexner, 4,7 [DE 6,2], p = 0,001), por lo que concluye que la fistulotomía y fistulectomía es el factor de riesgo más fuerte para la incontinencia fecal.15 La gravedad de la incontinencia aumenta con la complejidad de la fístula, influenciando negativamente la calidad de vida. Por lo que se debe prestar especial atención a estos pacientes con el fin de mitigar los síntomas más adelante en la vida. Así mismo, un cambio hacia procedimientos para preservar el esfínter parece justificado.15
Dentro de las técnicas conservadoras de esfínteres, Meinero y Mori en el 2006, describieron la técnica VAAFT que consiste en el tratamiento de la fístula anal video-asistida. Se realiza con un kit que incluye un fistuloscopio fabricado por Karl Storz GmbH (Tuttlingen, Alemania), un obturador, un electrodo unipolar, el endobrush y 0,5 ml de pegamento de cianoacrilato sintético (Glubran® 2, GEM SRL, Viareggio, Italia). El fistuloscopio tiene un ángulo 80 ocular y está equipado con un canal óptico y también un canal de trabajo y riego. Su diámetro es de 3,3 mm x 4,7 mm y su longitud operativa es de 18 cm. El fistuloscopio tiene 2 grifos, uno de los cuales está conectado a una bolsa de 5000 ml de glicina-manitol solución al 1%, dependiendo de la posición de la fístula.16
VAAFT consiste en una fase de diagnóstico, seguida de una fase operativa. En la fase de diagnóstico, el fistuloscopio se inserta a través del orificio externo y se avanza por el riego de la glicina-manitol que expande el tracto de la fístula. El fistuloscopio por lo general, sale a través del orificio interno. Una vez que el orificio interno se encuentra, se colocan de 2 a 3 puntos de sutura para aislar sin cerrarla. Durante la siguiente fase operativa, el objetivo es destruir la fístula, legrar y cerrar el orificio interno.16
Para este propósito, el electrodo sustituye al obturador de la apertura externa, bajo visión directa. La pared de la fístula se cauteriza y todo el material desperdiciado se elimina en el recto a través del orificio interno. En última instancia, este se sutura por una grapadora lineal o semicircular (roticulado). Cuando el tejido alrededor de la abertura interna es demasiado grueso para ser grapado, se debe realizar un colgajo cutáneo o mucoso para reforzar la sutura o línea de grapas, así como también aplicar 0,5 ml de pegamento de cianoacrilato sintético.16 En su estudio con 136 pacientes con fístula anorrectal donde incluyó pacientes con enfermedad de Crohn, describió la localización del orificio interno en el 85% de los casos con tasa de éxito general de 87.1% con un seguimento de 6 a 12 meses. No se informó de la incontinencia o de su empeoramiento en el postoperatorio. Creemos que el uso racional de esta técnica, en cuanto a la precisión e identificación del tracto de la fístula es fuerte, así mismo ofrece heridas postoperatorias mínimas. Sin embargo, no debe ser negado que en algunos casos, una dilatación excesiva de la fístula para insertar el fistuloscopio tiene el riesgo de perder otras vías secundarias o el propio orificio interno, de igual manera el riesgo de daño térmico por el electrodo (que es más alta que la del láser), el alto costo del kit, además de la grapadora, pero tiene una tasa de éxito comparable con otros procedimientos. Por lo tanto, las mejoras de la técnica sugieren realizar nuevos estudios.16
Debido a la complejidad del manejo de las fístulas anales no simples por el riesgo de incontinencia postoperatoria o de recurrencia, decidimos hacer este trabajo donde mostramos la experiencia en esta novedosa técnica y adaptando parte del instrumental a lo disponible en nuestro medio.
MATERIAL Y MÉTODOS
Es un estudio prospectivo, experimental donde se incluyeron pacientes con fistulas perianales complejas diagnosticadas por clínica y con ecofistulografía 3D (fig. 1) que acudieron a la consulta del postgrado de coloproctología del hospital Domingo Luciani del IVSS, en Caracas, Venezuela entre Septiembre del 2015 al 2017. La muestra estuvo conformada por 18 pacientes con diagnóstico de fístula perianal compleja a los cuales se les explicó detalladamente la técnica quirúrgica a realizar conocida como Tratamiento Video Asistido Modificado de la Fístula Anal (VAMAFT). Los pacientes manifestaron por escrito el consentimiento informado.
- Edad entre 18 y 70 años.
- Diagnóstico clínico y ultrasonográfico de fistula perianal compleja.
- Enfermedad fistulosa sólo de origen criptoglandular, recidivada ó no
- Etapa crónica de dicha patología (Fístula perianal).
Criterios de exclusión
- Fistula perianal simple según la clínica y la ultrasonografía 3D (Parks).
- Enfermedad fistulosa perianal de origen no criptoglandular (post traumáticas, post radiación o por enfermedad inflamatoria intestinal).
- Portadores de ostomías, relacionadas o no con la enfermedad perianal.
- Etapa aguda de la patología (Abscesos anales).
Procedimientos
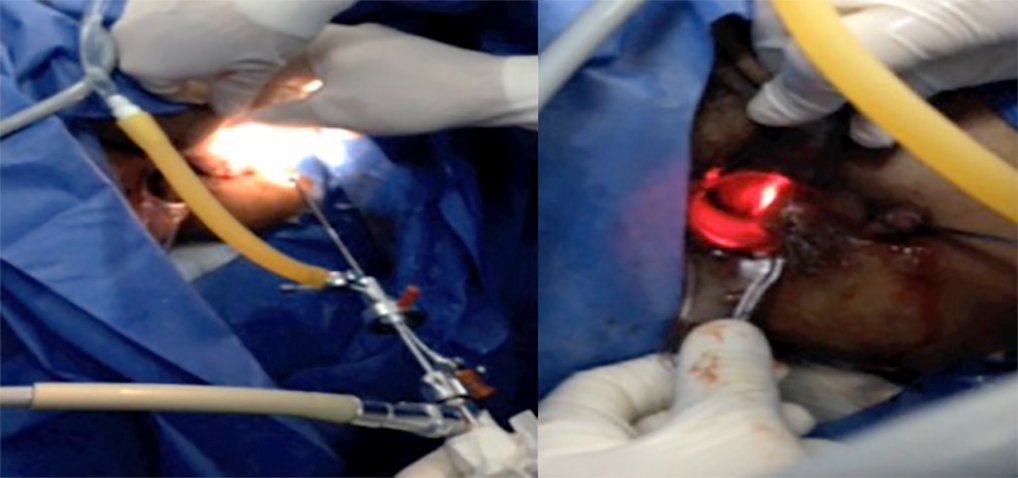
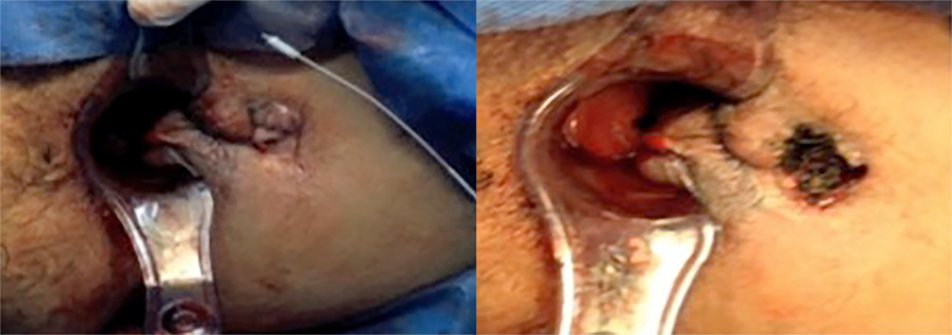
Se realizó el Tratamiento Vídeo Asistido Modificado de Fistulas Anales (VAMAFT) con un sistema adaptado usando citoscopio pediátrico de 4 mm que sustituye al fistuloscopio de la Karl StorzR (Fistuloscopio de Meinero, fig. 2) y energía laser Holmium YagR con una fibra de 2 mm de diámetro (fig. 3) que sustituye a la energía monopolar de la técnica original. El citoscopio adaptado tiene un canal óptico, de trabajo y de riego; por este ultimo se conecta una bolsa de 1000 cc de agua destilada para dilatar el trayecto y para el adecuado funcionamiento de la energía laser. En la primera fase como en la técnica original, el citoscopio se inserta a través del orificio externo y se avanza, beneficiado por el riego del agua destilada que expande el tracto de la fístula (fig. 4). El citoscopio por lo general, sale a través del orificio interno. Una vez que el ó los orificios internos se encuentran, se colocan de 2 a 3 puntos de sutura para aislar la(s) fístula(s), pero sin cerrarla(s). Durante la siguiente fase, se trata de destruir la fístula desde el interior, usando la energía laser (fig. 5), se legra el trayecto y se cierra el orificio interno usando una autosuturadora lineal cortante o con un pequeño colgajo mucoso (figs. 6 y 7). Por último se refuerza el cierre del trayecto usando 0,5 cc de cianocrilato sintético (fig. 8). Se evaluaron parámetros referentes a la técnica como el tiempo quirúrgico, localización de orificio(s) interno(s), trayectos secundarios, dolor post operatorio, así como la tasa de éxito y riesgo de incontinencia.
Figura 1: Ecofistulografía 3D. A) Fístula interesfintérica larga y B) Tranesfintérica anterior.
Figura 2: A) Fístuloscopio de Minero de la Karl Storz® y B) Citoscopio pediátrico de 4 mm de la Wolf®.
Figura 3: Fuente de energía laser Holmium Yag R con fibra de 2 mm.
Figura 4: Introducción del citoscopio con el sistema de riego instilando agua destilada
por el orificio externo fistuloso y visualización de la luz en canal anal a través
del orificio interno.
Figura 5: Visión endoscópica del trayecto fistuloso y fulguración del mismo usando
energía laser.
Figura 6: Referencia con puntos de sutura del orificio interno y resección del mismo
usando autosuturadora lineal cortante EchelonR de 45 mm carga blanca o en su
defecto flap mucoso.
Figura 7 y 8: Curetaje y lavado del trayecto con cepillo para fistulas y resección de
cicatriz retráctil y fibrosis del orificio externo. Colocación final en el trayecto de 0,5
cc de cianocrilato.
Análisis estadístico
Las variables cualitativas se expresan en valores absolutos y sus porcentajes y las variables continuas se expresan como media ± desviación estándar y rango. El análisis de los datos se realizó con el paquete estadístico SPSS versión 22.0.
RESULTADOS
La tabla 1 muestra los resultados relacionados con los pacientes donde se evidencia que la edad promedio fue de 38 años ± 12 años. El sexo masculino predominó en un 55% (10) de los casos. El 75% (13) de los pacientes no presentaba morbilidades asociadas, sólo un 20% (4) HTA y 5% (1) diabetes mellitus. El 38% (7) de los pacientes tenían fistulas recidivadas en promedio de 2 cirugías previas y la evaluación de la escala de Wexner para incontinencia fecal fue de 5 puntos en pacientes con cirugías previas y de 0 puntos para los que no.
Con relación a las características de las fístulas perianales por la ecofistulografía 3D realizada previamente: 33% (6) eran transesfinterianas altas posteriores, 28% (5) anteriores, 17% (3) interesfintéricas altas, 11% (2) trayecto doble y 5,5% (1) extraesfintéricas y supraesfintéricas, respectivamente. Sobre los hallazgos quirúrgicos obtuvimos relación con la ecofistulografía 3D en el 100% de los casos. El orificio interno fue localizado en todos los pacientes y el tiempo promedio de cirugía fue de 55 minutos ± 20 minutos. Con nuestra técnica el manejo del trayecto se realizó en todos casos con el uso de energía laser, legrado y colocación de 0,5 cc de cianocrilato posterior al cierre del orificio interno que se realizó en 43% (8) de los casos con autosuturadora lineal cortante y 57% (10) con un colgajo mucoso. El seguimiento ha sido entre 12 a 36 meses con tasa de éxito de 89% (16) y sin cambios en la escala de Wexner postoperatoria.
TABLA 1: CARACTERÍSTICAS DE LOS PACIENTES SEGÚN EDAD, SEXO, MORBILIDADES ASOCIADAS, CIRUGÍAS PREVIAS DE LA
FÍSTULA, ESCALA DE WEXNER DE INCONTINENCIA ANAL PREOPERATORIA Y TIPO DE FISTULA POR ECOFISTULOGRAFÍA 3D
| Paciente | Edad (años) | Sexo (M/F) | Morbilidades (Si/No) | Cirugías previas (N) | Escala de Wexner Preoperatorio | Ecofistulografía 3D | |
| 1. E.C. | 34 | M | NO | 2 | 5 | Transesfinteriana alta posterior | |
| 2. A.O. | 42 | M | NO | NO | 0 | Transesfinteriana alta posterior | |
| 3. P.V. | 32 | F | NO | NO | 0 | Interesfinteriana alta | |
| 4. J.C. | 43 | M | HTA | 2 | 7 | Transesfinteriana anterior | |
| 5. P.O. | 46 | M | DM | NO | 2 | Transesfinteriana alta posterior | |
| 6. M.L. | 46 | F | NO | 3 | 4 | Supraesfinteriana | |
| 7. A.M. | 49 | M | HTA | NO | 0 | Transesfinteriana alta posterior | |
| 8. R.P. | 34 | M | NO | 2 | 5 | Transesfinteriana anterior | |
| 9. E.O. | 26 | F | NO | NO | 0 | Interesfinteriana alta | |
| 10. D.C | 32 | M | NO | 1 | 6 | Transesfinteriana alta posterior | |
| 11. A.N. | 51 | F | HTA | NO | 0 | Doble trayecto | |
| 12. J.B. | 29 | F | NO | NO | 0 | Transesfinteriana anterior | |
| 13. C.J. | 39 | M | NO | 2 | 4 | Extraesfinteriana | |
| 14. A.G. | 32 | F | NO | NO | 0 | Transesfinteriana anterior | |
| 15. M.S. | 44 | M | NO | NO | 2 | Doble trayecto | |
| 16. C.V. | 49 | M | HTA | NO | 0 | Transesfinteriana anterior | |
| 17. E.B. | 35 | F | NO | 2 | 6 | Transesfinteriana alta posterior | |
| 18. S.L. | 33 | F | NO | NO | 0 | Interesfinteriana alta | |
DISCUSIÓN
La única opción de tratamiento para las fístulas perianales es el tratamiento quirúrgico, constituyendo esto un reto para el cirujano, ya que las consecuencias de la cirugía incorrecta potencialmente incluyen la incontinencia fecal y deterioro de la calidad de vida. Como ya sabemos, los objetivos del tratamiento de las fístulas son: curarla, preservar la función de la continencia anal, minimizar los defectos de la cicatrización, ofrecer al paciente una recuperación rápida y evitar la recurrencia.9,13-15 Hasta la actualidad se han descrito numerosas técnicas quirúrgicas sobre todo para el abordaje de las fístulas complejas; cada una con diferentes tasas de éxito, costes económicos y complicaciones. Meinero en su última publicación sobre la técnica VAAFT incluyó 203 pacientes de los cuales 149 eran fístulas recidivadas con resultados de 76% de cicatrización primaria y 11% extra despues de repetir la técnica en pacientes que habían fracasado. Es decir 87% de éxito en total, esto sin producir alteraciones en la continencia, con heridas pequeñas y sin complicaciones mayores postquirúrgicas.17 Estos resultados son comparables con nuestra serie que aunque incluyen un número mucho menor de pacientes mostraron una tasa de éxito superior, sin modificación en la escala de incontinencia anal postquirúrgica y con seguimiento inclusive mayor a los 24 meses, tiempo necesario para determinar que una fístula perianal está completamente curada. La mayor tasa de éxito intuimos que podría estar asociada a la modificación de la técnica al usar energía laser en vez de monopolar como lo describe la técnica original que nos permitió combinar dos técnicas: VAAFT y FiLaC (Fistula Laser Closing). Esta última usa la energía laser en procedimientos convencionales del tratamiento de las fístulas con tasa de éxito promedio de 85.5%.18
CONCLUSIÓN
En nuestra experiencia al no contar con el fistuloscopio de Meneiro fabricado por la casa comercial Karl StorzR usamos un citoscopio pediátrico de 4 mm con 3 canales (óptico, riego y de trabajo) que sin eventualidades mayores nos permitió hacer el procedimiento descripto, pudiendo afirmar que la técnica VAMAFT es un procedimiento seguro y eficaz al modificar parte del instrumental quirúrgico. Sin embargo se necesitan más trabajos con mayor número de pacientes y seguimiento.
BIBLIOGRAFÍA
- Ommer A, Herold A, Berg E, FA, H A, Sailer M, Schiedeck T. Clinical practice guideline: Cryptoglandular anal fistula. DtschArzteblInt 2011; 108 (42):707–13.
- Zbar AP y Wexner D, Coloproctology, 161 doi: 10.1007/978-1-84882-756-1_13, © Springer-Verlag London limited 2010.
- Park AG. Pathogenesis and treatment of fistula in ano. Hospital, London from the research department, St. Mark's hospital. Br Med Jrnl. 1961; (18):463-469.
- Sloots C, Felt-Bersma R, Poen A, Cuesta M. Assessment and clasification of never operated and recurrent cryptoglandular fistulas-in-anus using hydrogen peroxide enhanced transanal ultrasound. Colorectal Dis. 2001; (3): 42-46.
- Buchanan G, Williams A, Bartram C, Malligan S, Nicholls R, Cohen C. Potential clinical implications of directions of a transsphincteric anal fistula track. Br J Surg. 2003; 90:1250-5.
- Salim L y Ferreyra D. Ecografía endoanal 360º en la evaluación diagnóstica de las fístulas perianales. Correlación entre el informe ecográfico y el hallazgo quirúrgico. Nuestra experiencia. Rev Argent Coloproct. 2013; (24): 65-67.
- Garcés M, García S, Esclapez P, Sanahuja A, Espí A, Flor B, García E. Evaluation of three-dimensional endoanal endosonography of perianal fistulas and correlation with surgical findings. Cir Esp. 2010; 87(5):299–305.
- Matthew R. Anal abscesses and fistulas. Anz J Surg 2005; (75): 64-72.
- Fazio, VW. Fistula Anal Complex. GastroenterolClin Norte Am. 1987; 16(1):93-114.
- Murad-Regadas SM, Regadas FS, Rodrigues LV, Holanda Ede C, Barreto RG, Oliveira L. The role of 3-dimensional anorectalultrasonography in theassessment of anterior transsphincteric fistula. Dis Colon Rectum. 2010 Jul;53(7):1035-40. doi: 10.1007/DCR.0b013e3181dce163.
- Koperen P, Bemelman W, Bossuyt P, Gerhards M, Eijsbouts Q, Van Tets W, Janssen L, Dijkstra R, Van Dalsen A and Slors J. Surgycal treatment of perianal and rectal fistula. 2010; (http://hdl.handle.net/11245/1.342332).
- Roig J, García J, Jordán J, Moro D, García E and Alos R. Fistulectomy and sphincteric reconstruction for complex cryptoglandular fistulas. The Association of Coloproctology of Great Britain and Ireland. Colorectal Disease, 2010; (12): 145-152.
- Vergara O y Espino LA. Ligation of intersphinteric fistula tractprocedure. World J Gastroenterol. 2013; 19 (40): 6805-6813.
- Sirany AM, Nygaard R and Morken J. The ligation of the intersphincteric fistula tract procedure for anal fistula: a mixed bag of results. Dis Colon Rectum. 2015; 58(6):604-12.
- Visscher AP, Schuur D, Roos R, Van Der M, Meijerink W and Felt Bersma R. Long-term Follow-up after Surgery for Simple and Complex Cryptoglandular Fistulas: Fecal Incontinence and Impact on Quality of Life. Dis Colon Rectum. 2015; 58 (5):533-9.
- Limura E and Giordano P. Modern management of anal fistula. World J Gastroenterol. 2015; 7 21 (1): 12-20.
- Meinero P, Mori L, Gasioli G. Video-assisted anal fistula treatment: a new concept of treating anal fistula. Dis Colon Rectum. 2014; 57 (3):354-9. Doi: 10.1097/DCR0000000000000082.
- Wilhelm A, Fiebig A, Krawczak M. Five years of experience with the FiLaCTM laser for fistula-in-ano management: long term follow-up from a single institution. Tech Coloproctol 2017; 21:269-276. Doi: 10.1007/s10151-017-1599-7.
COMENTARIO
El presente trabajo resulta de gran interés, ya que se describe una técnica que combina los beneficios de dos procedimientos como el VAAFT y FiLaC utilizados para el tratamiento quirúrgico de fístulas anales complejas. Por un lado, el abordaje videoasistido permite tratar el trayecto fistuloso bajo visión directa preservando la función esfinteriana, mientras que el uso de energía láser en vez de monopolar podría asociarse a mayor tasa de éxito. Por otro lado, el uso de equipamiento alternativo al del VAAFT permitiría reducir los costos y acercar esta técnica a instituciones con menos recursos económicos.
La serie de 18 pacientes analizada por los autores describe una tasa de éxito de 89% con un tiempo de seguimiento mayor a 24 meses. Todo esto, según lo publicado, sin cambios en la escala de Wexner luego de la cirugía. Si bien estos números parecen prometedores, es necesario incluir en el futuro un mayor número de casos para obtener conclusiones más significativas.
Sebastián Guckenheimer, Hospital Dr. I. Pirovano, C.A.B.A.