Laparotomía Abreviada y Terapia de Presión Negativa para el Cierre Temporal del Abdomen como Tratamiento de la Peritonitis Diverticular Hinchey III/IV
REV ARGENT COLOPROCT | 2019 | VOL. 30, N° 4: 104-113
SERIE DE CASOS Y REVISIÓN BIBLIOGRÁFICA
Laparotomía Abreviada y Terapia de Presión Negativa para el Cierre Temporal del Abdomen como Tratamiento de la Peritonitis Diverticular Hinchey III/IV
Cristian Rodriguez1, Luis Pedro5, Darío Venditti2, Mauricio Fantozzi1, Julio Lococo4, Pablo Vecchio4, José Lucena4, Juan Tricarico4, Alejandro Mittidieri3, Nicolás Barbalace3, Vicente Dezanzo6
1Médico de Staff del Servicio de Coloproctología del Hospital Churruca-Visca y Sanatorio Trinidad Ramos Mejía.
2Médico de Staff del Servicio de Cirugía General del Hospital Churruca-Visca y Sanatorio Trinidad San Isidro.
3Médico Residente del Servicio de Coloproctología del Hospital Churruca-Visca.
4Médico de Staff del Servicio de Coloproctología del Hospital Churruca-Visca.
5Subjefe del Servicio de Coloproctología del Hospital Churruca-Visca y Coordinador Cirugía General Sanatorio Trinidad Palermo, Trinidad San Isidro, Trinidad Ramos Mejía. Coordinador de Cirugía de Urgencia – Osde.
6Jefe del Servicio de Coloproctología del Hospital Churruca-Visca.
Lucena Jose - https://orcid.org/0000-0001-5279-8526; Vecchio Pablo - https://orcid.org/0000-0001-6800-0478; Mittidieri Alejandro - https://orcid.org/0000-0003-2368-1868; Rodriguez Cristian - https://orcid.org/0000-0001-7582-2664; Pedro Luis - https://orcid.org/0000-0002-7239-6492; Fantozzi Mauricio - https://orcid.org/0000-0002-8243-1028; Tricarico Juan - https://orcid.org/0000-0002-8962-4578; Lococo Julio - https://orcid.org/0000-0002-8382-4739; Barbalace Nicolas - https://orcid.org/0000-0003-4998-949X; Dezanzo Vicente - https://orcid.org/0000-0001-7411-2169
RESUMEN
Introducción: Los pacientes que se presentan con cuadros de peritonitis de origen diverticular (estadios Hinchey III o IV) en un contexto de sepsis severa con inestabilidad hemodinámica (shock séptico) la realización de anastomosis primaria presenta una alta tasa de dehiscencia anastomótica y mortalidad operatoria, aconsejándose la realización de una resección y abocamiento a la manera de Hartmann. Sin embargo, la alta tasa de complicaciones relacionadas a la confección del ostoma, la complejidad de la cirugía de restauración del tránsito intestinal, asociado a que entre el 40 % y el 60 % de los Hartmann no se reconstruyen, ha estimulado a que se intenten otras variables de resolución para esta compleja y grave patología.
Diversas publicaciones en los últimos años han propuesto la táctica de “cirugía del control del daño” con el objeto de disminuir la morbimortalidad de estos gravísimos cuadros sépticos y a su vez reducir la tasa de ostomías. El objetivo de este trabajo es presentar nuestra experiencia inicial con esta modalidad de manejo de la peritonitis diverticular Hinchey III/IV sepsis severa e inestabilidad hemodinámica (shock séptico) y realizar una revisión bibliográfica del tema.
Material y método: Estudio observacional, descriptivo, de series de casos. Entre noviembre de 2015 y diciembre de 2016. Servicio de coloproctología del complejo médico hospitalario Churruca-Visca de la ciudad de Buenos Aires y práctica privada de los autores. Se utilizó la técnica de laparotomía abreviada y cierre temporal del abdomen mediante un sistema de presión negativa.
Resultados: En el periodo descripto se operaron 17 pacientes con peritonitis generalizada purulenta o fecal de origen diverticular. catorce casos fueron Hinchey III (82,36%) y 3 casos Hinchey IV (17,64%).
En 3 casos se observó inestabilidad hemodinámica en el preoperatorio o intraoperatorio. Todos ellos correspondientes al estadio IV de Hinchey. Se describen los 3 casos tratados mediante esta táctica quirúrgica.
Discusión: La alta tasa de morbimortalidad de este subgrupo de pacientes incentivó a diversos grupos quirúrgicos a implementar la técnica de control del daño, permitiendo de esta manera estabilizar a los pacientes hemodinámicamente y en un segundo tiempo evaluar la reconstrucción del tránsito intestinal.
En concordancia con estas publicaciones, dos de nuestros pacientes operados con esta estrategia, pudieron ser anastomosados luego del segundo lavado abdominal.
Conclusión: En pacientes con peritonitis diverticular severa asociado a shock séptico el concepto de laparotomía abreviada con control inicial del foco séptico, cierre temporal del abdomen con sistema de presión negativa y posterior evaluación de la reconstrucción del tránsito intestinal, es muy alentador. Permitiendo una disminución de la morbimortalidad como así también del número de ostomías.
Palabras clave: Enfermedad diverticular - Peritonitis - Hinchey III/IV - Laparotomia abreviada
ABSTRACT
Introduction: Patients presenting with diverticular peritonitis (Hinchey III or IV stages) in a context of severe sepsis with hemodynamic instability (septic shock), performing primary anastomosis has a high rate of dehiscence anastomotic and operative mortality, advising the realization of a resection and ostoma in the manner of Hartmann. However, the high rate of complications related to performing of ostoma, the complexity of intestinal transit restoration surgery, associated with the 40% to 60% of Hartmann reversal not performed, has encouraged other variables to be attempted resolution for this complex and serious pathology. Several publications in recent years have proposed the tactic of "damage control surgery" in order to reduce the morbidity of these serious septic charts while reducing the rate of ostomies. The objective of this study is to present our initial experience with this modality of management of the diverticular peritonitis Hinchey III/IV severe sepsis and hemodynamic instability (septic shock) and to carry out a bibliographic review of the subject.
Material and method: Observational, descriptive study of case series. Between November 2015 and December 2016. Coloproctology service of the Churruca-Visca hospital medical complex in the city of Buenos Aires and private practice of the authors. The technique of abbreviated laparotomy and temporary closure of the abdomen was used by a negative pressure system.
Results: In the period described, 17 patients with generalized purulent or fecal peritonitis of diverticular origin were operated. Fourteen cases were Hinchey III (82.36%) and 3 cases Hinchey IV (17.64%).In 3 cases, hemodynamic instability was observed in the preoperative or intraoperative period. all of them corresponding to Hinchey's Stage IV. The 3 cases treated using this surgical tactic are described.
Discussion: The high morbidity rate of this subgroup of patients encouraged various surgical groups to implement the damage control technique, thus allowing patients to stabilize hemodynamically and in a second time evaluate reconstruction intestinal transit. In line with these publications, two of our patients operated on with this strategy could be anastomosated after the second abdominal wash.
Conclusion: In patients with severe diverticular peritonitis associated with septic shock, the concept of abbreviated laparotomy with initial control of the septic focus, temporary closure of the abdomen with negative pressure system and subsequent evaluation of transit reconstruction intestinal, it's encouraging. Allowing a decrease in morbidity as well as the number of ostomies.
Key words: Diverticular Disease - Peritonitis - Hinchey III/IV - Abbreviated Laparotomy
Ninguno de los autores del trabajo presenta conflicto de interés.
Cristian Rodriguez
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
Recibido: Julio de 2019. Aceptado: Septiembre de 2019. Publicado: Octubre de 2019.
INTRODUCCIÓN
La diverticulitis aguda representa uno de los trastornos digestivos de mayor frecuencia de consulta en las salas de urgencias. Su incidencia se estima entre 3,4 a 4,5/100.000 habitantes por año en los Estados Unidos1. La peritonitis de origen diverticular (estadios Hinchey III o IV) es poco frecuente en relación a la de los estadios iniciales de la diverticulitis aguda. Cuando hace su debut de esta manera, su mortalidad es muy elevada (13% Hinchey III y 43 % Hinchey IV).2
Una vez resecado el foco en su resolución quirúrgica los factores que determinan la realización de una anastomosis primaria o una ostomía (operación tipo Hartmann), pasaran por las condiciones locales, la estabilidad hemodinámica, las comorbilidades del paciente y la experiencia del grupo quirúrgico.
En aquellos pacientes que se presentan en un contexto de sepsis severa con inestabilidad hemodinámica (shock séptico) la realización de anastomosis primaria presenta una alta tasa de dehiscencia anastomótica y mortalidad operatoria, aconsejándose la realización de una resección y abocamiento a la manera de Hartmann.
Sin embargo, una tasa no despreciable de complicaciones relacionadas a la confección del ostoma, que comprometen la calidad de vida del paciente, la complejidad de la cirugía de restauración del tránsito intestinal asociado a que entre el 40% y el 60% de los Hartmann no se reconstruyen, ha estimulado a que en los centros de alta complejidad se intenten otras variables de resolución para esta compleja y grave patología.2,3
Diversas publicaciones en los últimos años han propuesto la táctica de “Cirugía del Control del daño” con el objeto de disminuir la morbimortalidad de estos gravísimos cuadros sépticos y a su vez reducir la tasa de ostomías.1,4,5
Alentados por la experiencia del grupo en el manejo del Abdomen Abierto y Contenido con cierre temporal de la herida mediante sistema de presión negativa, hemos comenzado a trasladar dicho concepto a los casos de Peritonitis Diverticular.
El objetivo de este trabajo es presentar nuestra experiencia inicial con esta modalidad de manejo de la Peritonitis Diverticular Hinchey III/IV sepsis severa e inestabilidad hemodinámica (shock séptico) y realizar una revisión bibliográfica del tema.
MATERIAL Y MÉTODOS
Estudio observacional, descriptivo, de series de casos realizado sobre una base de datos prospectiva, de todos aquellos pacientes con Diverticulitis complicada estadios Hinchey III y IV asociado a sepsis severa y shock séptico, operados entre los meses de noviembre de 2015 y diciembre de 2016, en el Servicio de Coloproctología del Complejo Médico Hospitalario Churruca-Visca de la ciudad de Buenos Aires, y práctica privada de los autores en la misma ciudad.
TÉCNICA QUIRÚRGICA
La técnica de Laparotomía Abreviada consistió en dos etapas. Primera etapa, resección limitada del segmento perforado del colon, cierre de ambos cabos colónicos y abandono de ellas en la cavidad abdominal, prolijo lavado peritoneal y cierre temporal del abdomen mediante un sistema de presión negativa. Posteriormente, luego de la recuperación clínica del paciente se planea la relaparotomía. Segunda etapa, en este punto se decide acerca de la reconstrucción del tránsito intestinal (Operación tipo Hartmann, anastomosis primaria con ileostomía/colostomía de protección o continuar con sistema de compactación) de acuerdo al estado general del paciente o la persistencia de peritonitis.
Para la terapia de presión negativa de la herida utilizamos el sistema ABThera (KCI, San Antonio, Texas, USA). Cubriendo las vísceras completamente con la interface fenestrada y no adherente del sistema. Luego colocamos una esponja subcutáneamente y la fijamos con un film adherente. Finalmente se aplicó una presión negativa de (-125 mmHg).
Con este sistema no se efectúan lavados peritoneales programados reiterados mientras se mantenga la compactación.
RESULTADOS
En el periodo descripto se operaron 17 pacientes con peritonitis generalizada purulenta o fecal de origen diverticular. Catorce casos fueron Hinchey III (82,36%) y 3 casos Hinchey IV (17,64%).
En 3 casos se observó inestabilidad hemodinámica en el preoperatorio o intraoperatorio. Todos ellos correspondientes al estadio IV de Hinchey.
Caso clínico N° 1
Paciente femenino, de 71 años de edad. Presenta antecedentes médicos de HTA, Angioplastia c/ colocación de 3 Stents Coronarios, Artritis Reumatoidea en tratamiento con Deltisona (Meprednisona) 8 mg/día. No refiere antecedentes quirúrgicos. BMI=27.
Consulta 2 días previos a Servicio de Emergencias de Centro Médico Privado por dolor en fosa iliaca izquierda, de moderada intensidad, sin defensa ni reacción peritoneal.
Laboratorio: normal sin leucocitosis.
Rx Tórax y Abdomen s/p.
Ecografía: engrosamiento de pared colónica, sin colecciones ni liquido libre.
Se indica tratamiento ambulatorio con Ciprofloxacina – Metronidazol por 7 días.
La paciente evoluciona, con deterioro del cuadro clínico por lo que es traída por familiares estuporosa, con dolor abdominal severo a predominio de fosa iliaca izquierda, con defensa muscular sin reacción peritoneal. Fiebre 38°c. GB 15.300.
Se solicita TAC de abdomen y pelvis donde se constata neumoperitoneo, líquido libre intraabdominal y burbujas aéreas pericólicas izquierdas (figs. 1 y 2).
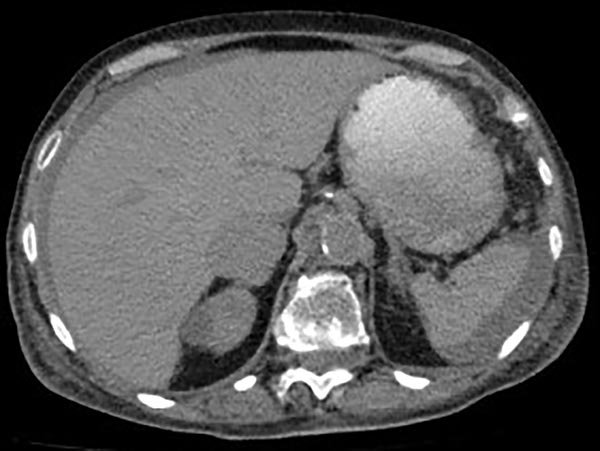
Figura 1: Tac de Abdomen donde se observa neumoperitoneo, líquido libre perihepático y periesplénico.
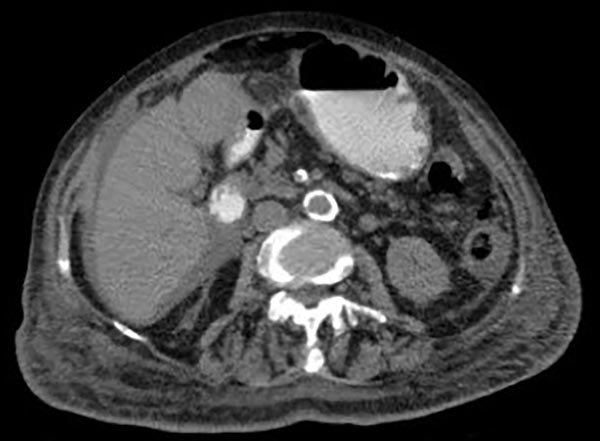
Figura 2: Tac de Abdomen donde se observan burbujas aéreas pericólicas.
La paciente evoluciona con hipotensión sostenida, desaturación. Por lo que se decide intubación orotraqueal, AVM e infusión de vasopresores.
En la cirugía de urgencia se constata Peritonitis Fecal Generalizada por Perforación de divertículo de colon sigmoides (fig. 3).
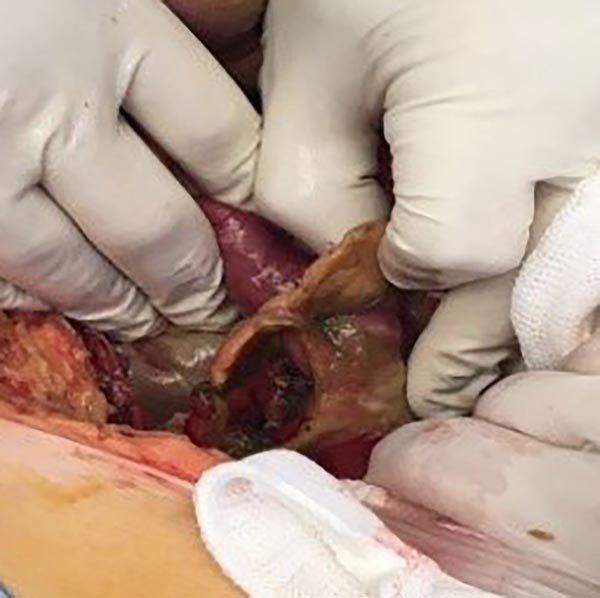
Figura 3: Laparotomía exploradora donde se observa perforación diverticular de colon sigmoides.
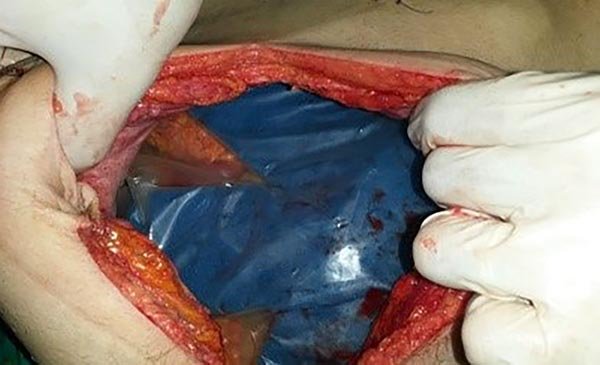
Se decide realizar laparotomía abreviada con resección del colon sigmoides, cierre de cabos colónicos, cierre temporal del abdomen con sistema de presión negativa (Abthera) (figs. 4 y 5).
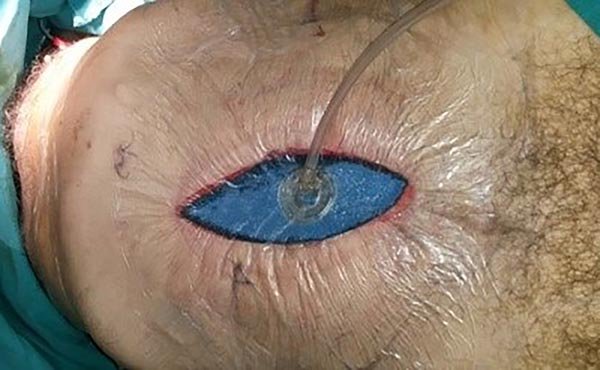
Figuras 4 y 5: Cierre temporal del abdomen con colocación de sistema de presión negativa (Abthera).
La paciente evoluciona satisfactoriamente y al 3° día postoperatorio se reopera, constatándose abdomen limpio, sin adherencias ni colecciones.
En este caso en particular, debido al tratamiento con corticoides se realiza una operación tipo Hartmann y cierre de pared abdominal sin malla.
La paciente se externó a los 14 días.
Caso clínico N° 2
Paciente femenina, de 70 años de edad. Antecedentes médicos de HTA tratada con Enalapril 10 mg/día. Antecedente de apendicectomía convencional en la infancia. BMI = 23,4.
Ingresa a la guardia médica presentando dolor abdominal generalizado de gran intensidad, principalmente a nivel de fosa iliaca izquierda, de 12 horas de evolución. Acompañado de fiebre 37,8° C.
Al examen físico lucida, taquicárdica (110 lat x min), normotensa, temperatura 37, 9° C.
Abdomen distendido, doloroso en forma espontánea y a la palpación superficial y profunda con defensa y reacción peritoneal generalizada. Rha disminuidos.
En la tomografía de abdomen y pelvis se constata neumoperitoneo, líquido libre perihepático, ambos parietocólicos y fondo de saco de Douglas (figs. 6, 7 y 8).
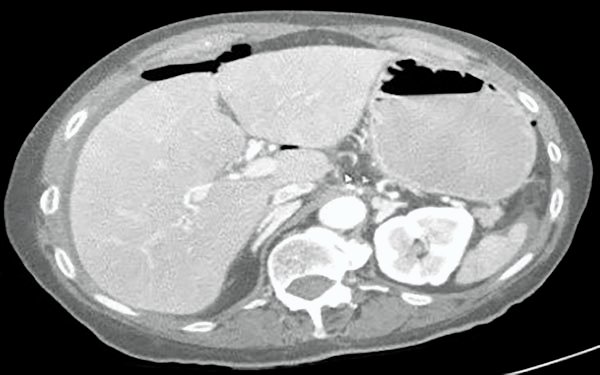
Figura 6: Tac de abdomen y pelvis donde se constata: neumoperitoneo, líquido libre perihepático.
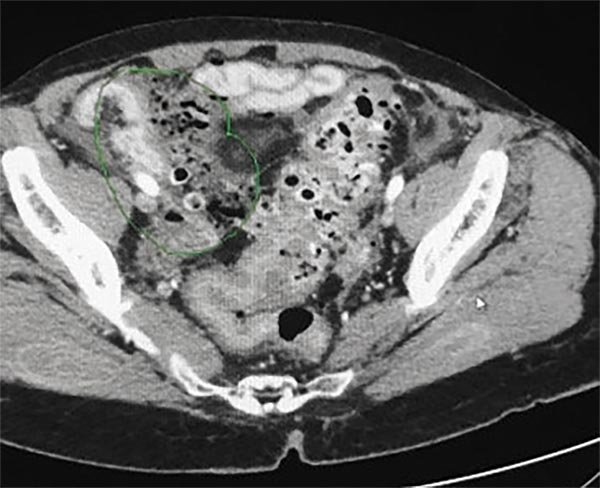
Figura 7 y 8: Múltiples divertículos con burbujas áreas pericólicas.
Se recibe laboratorio: Hto 36,5 % - Gb 18.000. ph 7,30. Resto s/p.
Comienza con livideces en miembros inferiores con tendencia a sostenida a la hipotensión por lo pasa a Unidad de Cuidados Intensivos para compensación previa a la cirugía.
Laparotomía de urgencia. Se observa peritonitis fecal generalizada a punto de partida de perforación libre de divertículo en colon sigmoides.
Se decide realizar laparotomía abreviada con resección del colon sigmoides, cierre de cabos colónicos, lavado de cavidad abdominal y cierre temporal del abdomen con sistema de presión negativa (Abthera).
Una vez estabilizada al 5° día postoperatorio se reopera, constatándose abdomen limpio, sin adherencias ni colecciones. Se efectúa anastomosis colorectal con colostomía transversa de protección.
Paciente evoluciona satisfactoriamente. Se retira asistencia respiratoria mecánica al 7° día. Externación 18° día postoperatorio.
Se cierra la colostomía a los 3 meses sin complicaciones.
Caso clínico N° 3
Paciente femenina, de 41 años de edad. BMI: 23. Antecedente de una internación previa por diverticulitis aguda un año atrás. Sin antecedentes quirúrgicos.
Ingresa a la guardia médica por presentar dolor abdominal generalizado de gran intensidad, a predominio de flanco izquierdo, de 24 horas de evolución. Acompañado de fiebre 38,2° C.
Al examen físico lucida, taquicárdica (108 lat x min), normotensa.
Abdomen distendido, doloroso en forma espontánea y a la palpación superficial y profunda con defensa y reacción peritoneal generalizada. Rha disminuidos.
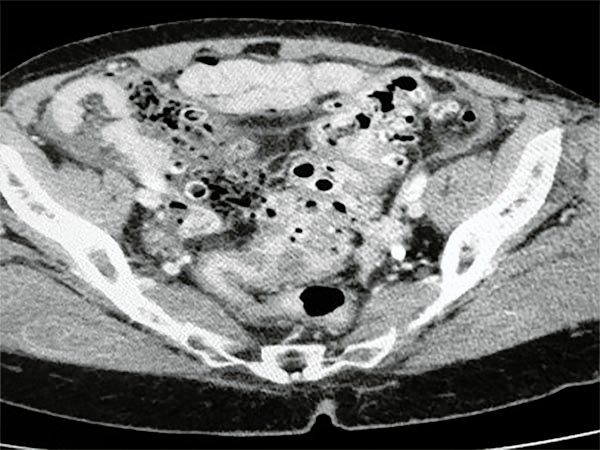
Se decide realizar Tomografía de abdomen y pelvis donde se constata líquido libre perihepático, ambos parietocólicos y fondo de saco de Douglas (figs. 9 y 10).
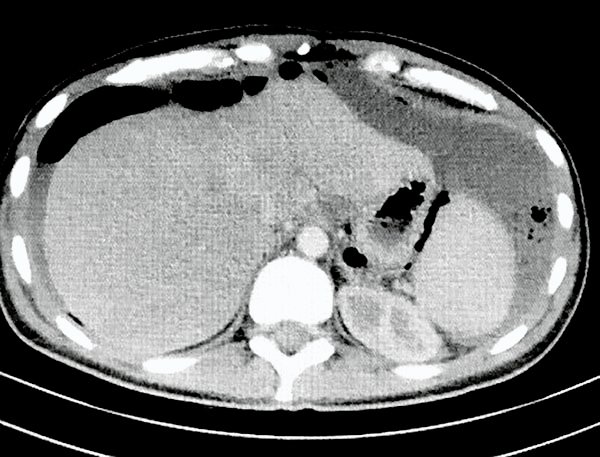
Figura 9: Tomografía de abdomen y pelvis donde se constata líquido libre perihepático.
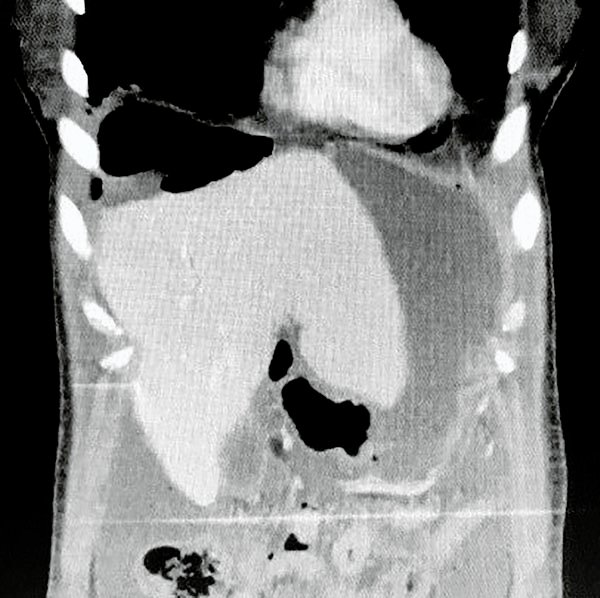
Figura 10: Aambos parietocólicos y fondo de saco de Douglas.
Se recibe laboratorio: Hto 36,5 % - Gb 18.000. ph 7,30. Resto s/p.
Pasa a Unidad de Cuidados Intensivos para compensación previa a la cirugía.
Laparotomía de urgencia. Se observa peritonitis fecal generalizada a punto de partida de perforación libre de divertículo en colon sigmoides (fig. 11).
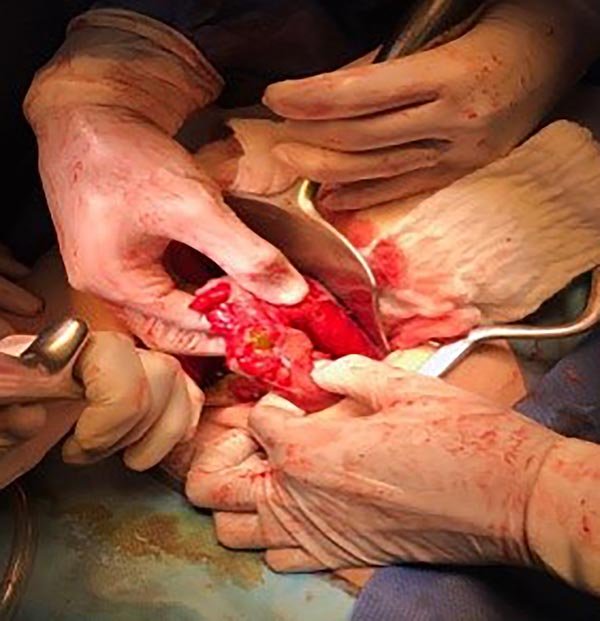
Figura 11: Laparotomía exploradora se observa peritonitis fecal generalizada a punto de partida de perforación libre de divertículo en colon sigmoides.
Paciente con requerimiento de vasopresores al momento de la cirugía. Se decide realizar laparotomía abreviada con resección del colon sigmoides, cierre de cabos colónicos, lavado de cavidad abdominal y cierre temporal del abdomen con sistema de presión negativa (Abthera).
Evoluciona favorablemente por lo que se reopera al 3° día postoperatorio constatándose escaso liquido libre seroso, sin adherencias, paredes colónicos sin edema. Se decide realizar anastomosis colorectal con colostomía transversa de protección.
Paciente evoluciona satisfactoriamente. Externación al 9° día postoperatorio.
Se cierra la colostomía a los 3 meses sin complicaciones.
DISCUSIÓN
La peritonitis diverticular generalizada Hinchey III o IV es una situación grave infrecuente con una alta morbimortalidad, en la cual se debe actuar con celeridad a fin de controlar el cuadro séptico mediante cuidados intensivos, resección del foco séptico y lavado de la cavidad abdominal, siendo necesario frecuentemente la creación de un ostoma temporario (Operación tipo Hartmann) para su resolución.3
Sin embargo, la reconstrucción del tránsito intestinal luego de una Operación tipo Hartmann es una cirugía de alta complejidad que se asocia a una morbilidad cercana al (30%) y una mortalidad de hasta un 15%.2
Por otra parte, entre el 20 a 60 % de los pacientes que fueron sometidos a una Operación de Hartmann nunca vuelven a reconstruir el tránsito intestinal.2
En las últimas décadas se han intentado diferentes estrategias para mejorar el manejo de estos pacientes. Entre estas se destacan la resección y anastomosis primaria versus operación de Hartmann y últimamente el lavado y drenaje laparoscópico.
Sin embargo, los trabajos donde se comparan estas diferentes estrategias caen en el sesgo de selección ya que comparan pacientes con poca o ninguna repercusión general o escaso compromiso peritoneal.3
Consideramos que para decidir la conducta es imprescindible tener en claro que grupo de pacientes vamos a tratar. En aquellos pacientes estables hemodinámicamente y escaso compromiso peritoneal y sin grandes comorbilidades se puede indicar resección colónica y anastomosis primaria. En los casos de pacientes estables y con comorbilidades Operación tipo Hartmann. El problema se plantea en los casos de peritonitis generalizada purulenta o fecal con cuadro séptico e inestabilidad hemodinámica (shock séptico).
Los cirujanos de trauma reconocieron en los primeros años de la década de los ´80, la importancia de corregir rápidamente el círculo vicioso de la hemorragia (tríada letal o de la muerte: hipotermia, acidosis y coagulopatía). Esto derivó en el concepto de laparotomía abreviada (control del foco hemorrágico + cierre temporal del abdomen, estabilización del paciente en UTI, y por último tratamiento definitivo).3-7
Basados en esos principios muchos autores comenzaron a indicarla en los casos de peritonitis diverticular generalizada severa (purulenta o fecal) con shock séptico.8,9
El rol de la laparotomía abreviada en el manejo de la peritonitis secundaria severa fue tema de controversia entre los años ´80 y ´90 en donde se demostró mayores tasas de fistulas enteroatmosféricas, eventraciones gigantes y mortalidad, comparándolo con la laparotomía a demanda. Sin embargo, en trabajos recientes, se pudo constatar que en los pacientes con peritonitis severa con inestabilidad hemodinámica tratados con la técnica de abdomen abierto y cierre temporal del abdomen con terapia de presión negativa se asoció a mejores resultados3. Los autores concluyen que estos resultados se deberían a una disminución de los fluidos peritoneales, lo que disminuye las citoquinas proinflamatorias en el torrente sanguíneo, reduce la inflamación sistémica, mejora la disfunción orgánica, disminuyendo la mortalidad.10
La técnica utilizada para el cierre temporal del abdomen puede influenciar en los resultados. Numerosas técnicas se han descripto a lo largo de la historia del mismo (Tabla 1), pero aquellas que ejercen presión negativa dentro de la cavidad abdominal son las que han cambiado drásticamente los resultados.11 Las tres más utilizadas son la técnica de Barker,12 VAC (KCI, San Antonio, Texas) y ABThera (KCI, San Anton io, Texas).13
Básicamente las diferencias entre estos tres sistemas es el patrón de distribución de presión negativa dentro de la cavidad abdominal. Sammons y col.14 compararon las presiones ejercidas por los sistemas en las diferentes áreas (centro y periferia de la cavidad abdominal), demostrando que tanto la técnica de Barker como VAC tienden a disminuir sus presiones negativas hacia la periferia, a diferencia del sistema ABThera que lo mantiene constante (fig. 12).
Tabla 1: Técnicas para Cierre Temporal de la Herida
| Aproximación de la piel con pinzas de campo o puntos continuos |
| Bolsa de Bogotá |
| Mallas sintéticas |
| Sistema tipo Velcro (Parche de Wittmann) |
| Sistemas de presión negativa |
| Técnica de Barker |
| Sistema VAC (KCI) |
| Sistema ABThera (KCI) |
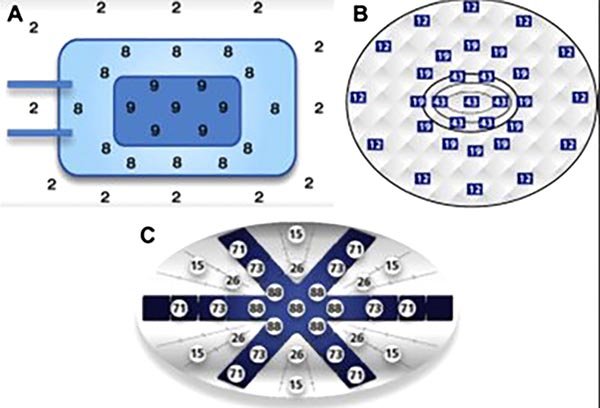
Figura 12: Esquema comparativo de las presiones ejercidas por los 3 sistemas en las diferentes áreas (centro y periferia de la cavidad abdominal), demostrando que tanto la técnica de Barker “A” como VAC “B”, tienden a disminuir sus presiones negativas hacia la periferia, a diferencia del sistema ABThera “C” que lo mantiene constante.
Con el mantenimiento constante de las presiones negativas del centro y la periferia se mejora el drenaje de las “zonas oscuras” del abdomen y de esta manera, se logra una más rápida recuperación del estado general del paciente y de las condiciones locales del abdomen permitiendo en un segundo tiempo, en un ambiente electivo, la posibilidad de realizar una anastomosis primaria. Es de hacer notar que este sistema mientras se mantenga compactada la herida abdominal no requiere relaparotomías programadas.
Las primeras experiencias publicadas al respecto fueron del grupo de Innsbruck,2 donde en 2010 randomizaron 27 pacientes con peritonitis generalizada Hinchey III y IV en tres estrategias quirúrgicas,
grupo 1: resección y anastomosis primaria en pacientes estables,
grupo 2: laparotomía abreviada con cierre temporal del abdomen con terapia de presión negativa y anastomosis diferida en pacientes inestables
y grupo 3: operación de Hartmann en pacientes con taras de tipo social.
En el grupo 1 se enrolaron 6 pacientes, sin complicaciones postoperatorias. En el grupo 2 (9/15 pacientes) se realizó anastomosis diferida en la segunda operación. En solo uno de estos casos se produjo una dehiscencia de la anastomosis. Con una mortalidad global del 26% (7 pacientes), la tasa de anastomosis de los sobrevivientes fue del 70%.
En 2012, Kafka-Ritsch y col.5 publicaron un trabajo prospectivo observacional donde enrolaron 51 pacientes (28 mujeres 55%) con una media de edad de 69 años (rango 28-87 años) con peritonitis Diverticular perforada Hinchey III y IV (n= 40 y 11 respectivamente).
A estos pacientes se les realizó inicialmente resección colónica limitada, ligadura de cabos intestinales, lavado y cierre abdominal temporario seguido de una cirugía reconstructiva a las 24-48 horas, donde todas ellas fueron supervisadas por un cirujano colorectal.
Se reestableció el tránsito intestinal en 38 pacientes (84%), de los cuales a 4 se los protegió con una ileostomía en asa. Hubo 5 dehiscencias anastomóticas (13%) requiriendo en 2 casos una ileostomía de protección y en los 3 restantes una cirugía de Hartmann.
La mortalidad global fue de 9,8% y en el 76% de los casos (35/46 ptes) que sobrevivieron, se les otorgó el alta con el tránsito intestinal reestablecido. Se pudo cerrar la pared en todos los casos.
En 2016 la Sociedad Mundial de Cirugía de Emergencias (WSES),15 publica sus guías de manejo de la diverticulitis aguda. En ellas hace referencia a que podría sugerirse la estrategia de control del daño en pacientes con peritonitis diverticular e inestabilidad hemodinámica (Recomendación 1B).
En concordancia con estas publicaciones, ambos pacientes operados en nuestra institución con esta estrategia, pudieron ser anastomosados luego del segundo lavado abdominal.
Las limitaciones de este tipo de estudios en nuestro medio es la baja casuística de pacientes con peritonitis diverticular generalizada e inestabilidad hemodinámica.
CONCLUSIÓN
En aquellos pacientes con peritonitis diverticular severa asociado a shock séptico el concepto de laparotomía abreviada con control inicial del foco séptico, cierre temporal del abdomen con sistema de presión negativa y posterior evaluación de la reconstrucción del tránsito intestinal, es muy alentador. Permitiendo una disminución de la morbimortalidad como así también del número de ostomías.
Estos resultados iniciales deberán ser valorados en el contexto de trabajos prospectivos multicéntricos randomizados.
BIBLIOGRAFÍA
- Moore FA, Catena F, Moore EE, Leppaniemi A, Peitzmann AB. Position paper: man-agement of perforated sigmoid diverticulitis. World J Emerg Surg. 2013;8(1):55.
- Perathoner A, Klaus A, Mühlmann G, Oberwalder M, Margreiter R, Kafka-Ritsch R. Damage control with abdominal vacuum therapy (VAC) to manage perforated diverticulitis with advanced generalized peritonitis-a proof of concept. Int J Colorectal Dis. 2010;25(6):767-774.
- Demetriades D, Salim A. Management of the open abdomen. Surg Clin North Am. 2014 Feb; 94(1):131-53.
- Coccolini F, Biffl W, Catena F, Ceresoli M, Chiara O, Cimbanassi S, et al. The open abdomen, indications, management and definitive closure. World Journal of Emergency Surgery (2015) 10:32.
- Kafka-Ritsch R, Birkfellner F, Perathoner A, et al. Damage Control Surgery with Abdominal Vacuum and Delayed Bowel Reconstruction in Patients with Perforated Diverticulitis Hinchey III/IV. J Gastrointest Surg. 2012;16(10):1915-1922.
- Batacchi S, Matano S, Nella A, Zagli G, Bonizzoli M, Pasquini A. Vacuum-assisted closure device enhances recovery of critically ill patients following emergency surgical procedures. Crit Care. 2009;13(6):R194.
- Kaplan M, Banwell P, Orgill D, Ivatury R, Demetriades V, Moore F. Guidelines for the management of the open abdomen. Wound 2005; 17. Suppl. 51: 1-27.
- Sartelli M, Abu-Zidan FM, Ansaloni L, et al. The role of the open abdomen procedure in managing severe abdominal sepsis: WSES position paper. World J Emerg Surg. 2015;10(1):35.
- Sohn M, Agha A, Heitland W, Gundling F, Steiner P, Iesalnieks I. Damage control strategy for the treatment of perforated diverticulitis with generalized peritonitis. Tech Coloproctol. 2016;20(8):577-583.
- Kubiak B, Albert S, Gatto L, Snyder K, Maier K, Vieau C, et al. Peritoneal negative pressure therapy prevents multiple organ injury in a chronic porcine sepsis and ischemia/reperfusión model. Shock 2010; 34(5):525–34.
- Amin A, Shaikh I. Topical negative pressure in managing severe peritonitis: a positive contribution? World J Gastroenterol 2009;15(27):3394–7.
- Barker D, Kaufman H, Smith L, Ciraulo D, Richart C, Burns R. Vacuum pack technique of temporary abdominal closure: a 7-year experience with 112 patients. J Trauma 2000; 48(2):201–6 (discussion: 206–7).
- Cheatham ML, Demetriades D, Fabian TC, et al. Prospective study examining clinical outcomes associated with a negative pressure wound therapy system and Barker’s vacuum packing technique. World J Surg. 2013;37(9):2018-2030.
- Delgado A, Sammons A. In vitro pressure manifolding distribution evaluation of ABThera(™) Active Abdominal Therapy System, V.A.C.(®) Abdominal Dressing System, and Barker's vacuum packing technique conducted under dynamic conditions. SAGE Open Med. 2016 Jan 18;4:2050312115624988.
- Sartelli M, Catena F, Ansaloni L, et al. WSES Guidelines for the management of acute left sided colonic diverticulitis in the emergency setting. World J Emerg Surg. 2016;11(1):37.
COMENTARIO
Una de las indicaciones del cierre diferido de la cavidad abdominal (abdomen abierto y contenido) es la sepsis abdominal. Los pacientes con peritonitis purulenta o fecal de origen diverticular, suelen tener un estado general muy comprometido, por su cuadro séptico asociado.
El tratamiento de emergencia es la estabilización clínica, cardiocirculatoria e hidroelectrolítica del paciente y la urgente remoción del foco séptico; para lo cual se debe realizar una laparotomía lo más urgente posible, con aspiración y abundante lavado de toda la cavidad abdominal. A esto se agrega la resección del segmento de colon afectado, lo que conlleva la realización de una ostomía.
Debido a que estos pacientes tienen indicación clara de realizar un cierre abdominal temporal, con el objetivo de proporcionar una re exploración fácil y rápida en las siguientes 48 a 72 horas, para asegurar que no se generen nuevas colecciones y para prevenir la posible producción de una hipertensión abdominal y síndrome compartimental abdominal; es factible evitar la colostomía y dejar los cabos colónicos cerrados, para que en la siguiente exploración, si están dadas las condiciones físicas, realizar una anastomosis colónica con protección. De esta forma se realizaría una anastomosis colorectal segura, evitando una colostomía de difícil resolución posterior, y por otro lado evitaría el daño de la pared abdominal que la exteriorización del colon requiere, que afectaría el correcto cierre definitivo de la pared abdominal.
Como se describió en este artículo y como se desarrolló durante el Relato Oficial del 88 Congreso Argentino de Cirugía del año 2017 por el Dr. Jorge Latif “Manejo del Abdomen Abierto: desde la operación inicial al cierre definitivo”, los sistemas de contención con presión negativa ganaron la preferencia de los cirujanos.
El abdomen abierto y contenido puede salvar vidas cuando se realiza en casos seleccionados de sepsis de origen abdominal con severa repercusión sistémica.
Marcelo Pollastri
Centro de Coloproctología y Enfermedades Digestivas. Rosario, Santa Fé, Argentina.
SESIÓN 14 DE JULIO DE 2017
Dr. Jorge Latif: Hemos escuchado un trabajo muy bien presentado, y muy bien documentado. Lo ponemos a discusión del auditorio.
Dr. Alejandro Moreira Grecco: En primer lugar, felicitarlos a ustedes, es un tema sumamente novedoso. Tenía algunas preguntas desde el punto de vista técnico, cuando ustedes hacen la resección segmentaria acotada, ¿dejan movilizado el colon para una anastomosis después? ¿O lo movilizan en la segunda cirugía? El cierre del colon distal, ¿lo hacen a nivel de la unión rectosigmoidea, o dejan un muñón largo y en la reoperación retoman ese muñón, o hacen una anastomosis al sigmoides largo? Y cómo hacen el cierre de los cabos, si con una sutura mecánica, con una surget con una ligadura. Y les hago una consulta más, las veces que nosotros tenemos que reoperar un paciente para lavarlo, etc., el meso se ha retraído, está duro, no tiene casi elasticidad para llegar a la pared para hacer una ostomía, y ustedes por lo que vos contaste no se han encontrado con esta retracción y edema de los mesos, que imposibilitaría hacer habitualmente una anastomosis.
Dr. Cristian Rodriguez: Con respecto a la movilización, estos pacientes están inestables así que tenemos que ser rápidos, y terminar lo antes posible. Por lo tanto, la resección es lo más acotada posible. De hecho, hay trabajos que lo que también sugieren es si se puede, si el orificio no es muy grande, colocar un punto y solamente eso, a lo cual nosotros no adherimos, preferimos resección del foco séptico en lo posible. Con respecto a la anastomosis en un contexto después el paciente va a estar parcialmente compensado, es ahí donde terminamos de hacer la movilización y la resección, ya sea hasta el recto superior o movilizando el ángulo esplénico. Al tipo de cierre, si hablamos de qué es lo óptimo, sería tener una sutura mecánica y poder cerrarlo lo más rápido posible. Pero si eso aumenta los costos o no están disponibles en una guardia, hay casos durante la noche o no están con estos implementos se puede hacer un surget. Lo que hacíamos en un principio era hacer un punto por transfixión y luego cerrarlo, lo cual lo hemos abandonado porque eso generaba cierta filtración, lo cual nos contaminaba toda la cavidad abdominal. Así que a partir del último tiempo y en estos tres pacientes en particular, lo que hicimos fue cerrarlo con un surget, de hecho, lo cerramos completamente
Y con respecto al meso, justamente al dejar una cavidad abdominal limpia, con escasas secreciones, la retracción que hemos visto es mucho menor que a diferencia de la técnica de Barker que hacíamos antes, en la cual hacíamos lavado cada 24 a 48 horas, y siempre encontrábamos bastante cantidad de líquido hacia los parietocólicos y el fondo del saco de Douglas no se terminaba de resolver correctamente, y en esos casos sí encontrábamos mayor retracción de meso, mayor edema, mayor fluido, por lo tanto no daba quizá para pensar en una anastomosis. Este sistema, con la pequeña casuística que tenemos, pero comparándolo con lo que describen otros autores, los resultados son muy alentadores.
Así que van a preguntar por los otros costos del sistema, en términos absolutos son mayores, pero siempre hay que pensar en los días de terapia que nos evitamos, la cirugía posterior de reconstrucción de Hartmann, y otras cosas más.
Dr. Jorge Latif: El ABThera además de compactar aspira secreciones líquidas intraabdominales, y contribuye a evitar el desplazamiento de los bordes de la herida de la línea media, que facilita el cierre secundario de la herida seguramente con malla. ¿Usted está de acuerdo?
Dr. Cristian Rodriguez: Con malla o sin malla, sí, una de las bondades que tiene este sistema es que la esponja que se coloca a nivel de la herida lo que hace es mantener la aponeurosis afrontada, que era una de las contras que tenía el sistema de la bolsa de Bogotá o el Barker, que se producían eventraciones gigantes. Esto mantiene la aponeurosis afrontada, lo que nos permite después cerrarlo en forma, con malla o sin malla como hemos mostrado en los dos casos. Tenemos una con malla y otra sin malla.
Dr. Jorge Salomón: ¿si está en shock séptico harían solamente la exteriorización de la perforación? VAC hasta el cierre de la pared, o a los cuantos días deciden cerrar el abdomen? Y si hacen lavado del muñón rectal en el intraoperatorio. Felicitarlos.
Dr. Cristian Rodriguez: Exteriorización no hacemos. Hacemos la resección acotada, la técnica que estamos presentando, no hacemos exteriorización. El VAC, este tipo de sistema lo que nos hace es afrontar la pared, por lo tanto, el cierre lo hacemos en la cirugía de la reconstrucción propiamente dicha, que decidimos cerrarlo, y el cierre generalmente tratamos si está en condiciones, que es lo que nos ha sucedido en estos tres casos, que el abdomen lo encontramos limpio, sin colecciones, decidimos hacer el cierre del abdomen en esa misma cirugía. Eran dificultades que nos pasaban antes con la técnica de Barker, en la cual siempre encontrábamos colecciones, fluidos, serohemático, seropurulento, no permitían cerrarlo o posponer la cirugía para otro lavado. En estos tres casos, hemos encontrado un abdomen limpio, por lo tanto, lo cerramos en esta primera instancia.
Y con respecto del lavado del muñón rectal intraoperatorio, lo hacemos en la segunda cirugía, no en la primera. La primera cirugía, cerramos, porque necesitamos ser rápidos. En la segunda cirugía siempre de rutina, tanto de urgencia como programada, nosotros siempre lavamos el muñón rectal.
Dr. Miguel Dardanelli: Indudablemente tienen que tener un banco de ABThera, porque si no, no es fácil conseguirlo. Y, en segundo lugar, si no tuvieran la disponibilidad en el momento de la cirugía, si consideran apropiado realizar el cierre con una bolsa de Bogotá, y si se justificaría a las 48 horas de hacer ese lavado colocar el ABThera.
Dr. Cristian Rodriguez: Bueno, muchas gracias por el aporte. Sí, trabajamos con banco, trabajamos un grupo bastante grande que trabajamos en diferentes sanatorios además del hospital Churruca, en todos ellos hemos previsto con la gente de la empresa tener uno a disposición. Y siempre ellos tienen una guardia pasiva como para hasta algunas, las primeras veces que lo usamos ayudarnos en la colocación, en asistirnos en cómo era la correcta utilización. El sistema es circunferencial, se puede recortar, porque obviamente es adaptable al tamaño de la superficie, la talla corporal del paciente, entonces al principio surgen las dudas por dónde recortar, y no cometer errores, y teníamos la asistencia de ellos que están muy presentes.
Con respecto a si en la primera opción, ha pasado en otro caso, ahora en el congreso de Cirugía vamos a presentar una comparación de las dos técnicas, el Barker contra el ABThera, para peritonitis de cualquier tipo. Nos ha pasado en otro tipo de peritonitis, de otro origen, que no teníamos en la primera situación en ABThera, e hicimos la técnica de Barker, encontramos fluido y en la segunda recolocamos.
Dr. Mario Salomon: Felicitaciones por el trabajo realmente muy interesante. Nosotros no tenemos experiencia en este tipo de equipamiento, siempre que hemos tenido que utilizar hemos tenido que solicitarlo, y con bastante anticipación. Lo que uno ve habitualmente, sin utilizar este procedimiento que los pacientes tienen colecciones intraabdominales, colecciones interasas, abscesos subfrénico, entonces cuál sería el mecanismo fisiopatológico que ustedes le atribuyen a este procedimiento para cuando reoperan a los pacientes a las 24, 48, 72 horas no encuentran una colección purulenta, eso es lo que realmente, si es el mecanismo de vacío que hace eso sería un procedimiento que va a ser muy tenido en cuenta.
Dr. Cristian Rodriguez: Gracias por el aporte. En parte, justamente, esto de que mantiene las presiones negativas tanto en el centro como en el extremo, es la misma presión negativa, que lo que pasa en los otros sistemas que van perdiendo a medida que se va acercando a la periferia. Acá la misma presión negativa que tiene en el centro de la herida, es la misma que estaría teniendo en la gotera parietocólica, por lo tanto, lo que hace es absorber mayor cantidad de fluidos. Y aparte calculo que tiene que ver con lo que demostraron en el modelo de tratamiento porcino, que lo que realiza es una disminución de las citoquinas proinflamatorias sistémicas, disminuyendo la respuesta sistémica del organismo, y de esa manera calculo que tiene que ver con la más rápida recuperación del paciente, y el edema también a nivel intestinal y de los mesos que preguntaba el doctor Moreira Grecco.
Dr. Jorge Arias: Un par de dudas, tampoco tengo ninguna experiencia, es cómo deciden reoperar al paciente, solo por el estado hemodinámico, se basan en las imágenes, en la cantidad de fluidos aspirados, ¿cómo deciden reoperar al paciente? Y cuando reoperan si vieran que hay colecciones se puede reutilizar se le coloca un nuevo sistema, ¿qué es lo que se hace?
Dr. Cristian Rodriguez: En cuanto a la indicación de reoperación, nos guiamos por el estado hemodinámico del paciente. No nos guiamos por la cantidad de fluidos, si hay una disminución o aumento, sino por cómo se encuentra el paciente, su estado clínico. Lo ideal es tratar de lo antes posible, cuanto antes mejore el paciente, y antes lo operemos, mejores van a ser los resultados. Y en cuanto a si encontramos, en alguna de las diapositivas lo puse, en la segunda etapa uno decide ahí, según lo que se encuentra, si seguir adelante con una reconstrucción o si tiene comorbilidades una operación tipo Hartmann. Y si tiene fluidos seguimos con la compactación. Hay que utilizar otro sistema, porque son descartables, así que hay que utilizar uno nuevo, que obviamente hay que programarlo esto, llamar a la gente, o si no lo tiene en el banco llamar a la gente y que lo provean, y estén presentes con ustedes.
Dr. Jorge Latif: La verdad que cuando yo leí el trabajo, y te felicito por la presentación y por la completa bibliografía y casos. Puntualmente presentaste los tres trabajos más importantes, que hablan justamente del tratamiento del abdomen abierto y contenido para la enfermedad diverticular. La inmensa mayoría de los casos habla para peritonitis en general, pero estos tres para diverticular. Y la verdad que cuando ustedes ponen el material y el método, la indicación precisa para los pacientes que están hemodinámicamente inestables es decir con shock séptico, elimina muchos flancos de discusión del caso. Porque a la pregunta que ustedes se hacen en un momento, qué hacer en estos pacientes, ahí lo único que hay que poner en claro es que no hay que hacer laparoscopía, y la paciente está viva. Después que sigamos haciendo ahí… cuando ustedes se preguntan qué método usar, obviamente hay varios trabajos, que hablan de las bondades de los métodos de aspiración y compactación comerciales, aun con el mejor de los caseros que muchas veces tenemos que utilizar, los que no disponemos del banco. Y está claramente demostrado que es mejor. Y que los costos terminan aun mejorando con la evolución del enfermo, y lo más importante de esto es que la absorción de las citoquinas parece ser el aspecto más importante. Lo que llama la atención, es que seguramente, yo escuchaba recién a quienes trabajan detrás de mí en la sala, les cuesta, nos cuesta, entender, que en 48 a 72 horas la evolución de la cavidad abdominal sea tan buena, y que los cabos intestinales, especialmente el proximal, atados, en cinco días en una de las reoperaciones de ustedes no haya tenido edema, no haya estado distendido, no haya tenido ninguna alteración. Con respecto a lo otro, aun en los sistemas caseros aprendimos de ABThera, y ya estamos, le hacemos los brazos a veces, y la plancha de poliuretano que al final es la que absorbe, al final es hasta ahí. Entonces esto es un poco para el subdesarrollo.
A mí me llamaron la atención algunas cosas, por ejemplo, hoy en día, en peritonitis fecal, la condición hemodinámica del paciente, la presencia o ausencia de síndrome compartimental abdominal son las cosas que le dan la espalda al cirujano para indicar esto. En ningún momento del trabajo escuché hablar de la presión intraabdominal, ni medida en el preoperatorio, ni en el intraoperatorio para decidir, porque a lo mejor alguno de esos pacientes está en el intraoperatorio sin presión abdominal alto podrían haberse cerrado. Y en el postoperatorio como un índice de control como decía recién Arias la cuestión clínica las imágenes son tanto, pero si la manifestación de la presión abdominal e intravesical que quizá sea un buen parámetro. Yo hice una encuesta de esto, 1098 encuestados de todo el país, solamente el 8% miden la presión intraabdominal en el intraoperatorio para decidir si cierran o dejan un abdomen aspirable. Y de 100 terapias intensivas de los principales centros del país, 20% de esas miden la presión intraabdominal como un protocolo de los pacientes estos. Entonces, eso llama la atención.
Después que el paciente estable y con el abdomen bien, la discusión de hacer anastomosis o no, se diluye porque ya no estamos comparando el paciente en la primera operación, entonces que el paciente se pueda… y a lo mejor la segunda lectura de este trabajo, el segundo mensaje es preparar a estos pacientes con este método para ir a una anastomosis primaria en una segunda etapa, ese quizá sea otro de los mensajes. Yo los felicito, obviamente la presentación ha sido muy buena, es un tema para discutir y mucho.
Dr. Cristian Rodriguez: Con respecto a la medición intraoperatoria no la realizamos, si lo hacemos en la Unidad de Cuidados Intensivos, como una medida de seguimiento y de control, intraoperatorio por lo menos en estos casos no lo hacemos.