REV ARGENT COLOPROCT | 2018 | VOL. 29, Nº 1 : 25-27
REPORTE DE CASO
Tuberculosis Anal como Diagnóstico Diferencial de Lesión Ulcerada Anal
Daniel Slavkes, Federico Podestá, Diego Ferreyra, Melisa Debuck, Federico Galván
Instituto Privado de Gastroenterología, Sector Coloproctología. San Miguel de Tucumá, Tucumán, Argentina.
RESUMEN
La tuberculosis (TBC) es una enfermedad infecciosa crónica, granulomatosa, transmisible, producida por el microorganismo Mycobacterium tuberculosis o bacilo de Koch.
Puede presentarse como enfermedad pulmonar, extrapulmonar o ambas.
La presentación extrapulmonar, es rara, representando aproximadamente el 11% de todos los casos.
El objetivo del presente trabajo es comunicar un caso clínico de tuberculosis de localización extrapulmonar infrecuente: la región perianal.
Palabras clave: Tuberculosis; Pelvis; Periné; Colon
ABSTRACT
Tuberculosis (TB) is a chronic infectious, granulomatous, transmissible disease produced by the Mycobacterium tuberculosis microorganism or Koch's bacillus.It can present as lung disease, extrapulmonary disease or both.Extrapulmonary presentation is rare, representing approximately 11% of all cases.
The objective of the present work is to report a clinical case of tuberculosis of uncommon extrapulmonary location: the perianal region.
Key words: Tuberculosis; Pelvis; Perineum; Colon
Los autores declaran no tener ningún conflicto de interés.
INTRODUCCIÓN
La tuberculosis (TBC) es una enfermedad infecciosa crónica, granulomatosa, transmisible, producida por el microorganismo Mycobacterium tuberculosis o bacilo de Koch.1
Puede presentarse como enfermedad pulmonar, extrapulmonar o ambas.1
La presentación extrapulmonar, es rara, representando aproximadamente el 11% de todos los casos.1
La localización de la enfermedad en el tracto digestivo puede afectar desde el esófago al ano, estimándose una frecuencia entre 0,1-1% de todas las infecciones por este germen, dividiéndose según frecuencia en 42% para íleon-ciego, 35% yeyuno-íleon, colon 12% y ano 7%, motivo por el cual esta última, raramente es considerada en el diagnóstico diferencial de lesiones perianales debido a que representa el 0.07% de todas las infecciones por TBC.2
El objetivo del presente trabajo es comunicar un caso clínico de tuberculosis de localización extrapulmonar infrecuente: la región perianal.
CASO CLÍNICO
Paciente masculino de 67 años de edad, con antecedentes de tabaquismo, enfermedad de Von Willebrand y hemicolectomía derecha por cáncer de colon derecho (adenocarcinoma bien diferenciado, pt3n0m0 estadio IIa) en el año 2000. Actualmente consulta por proctalgia. Al examen físico presenta lesiones ulcerativas, eritematosas y dolorosas en región perianal.
Al tacto rectal se palpa induración en hemiano izquierdo, indoloro, esfínter normotónico (fig. 1).
RMI: aumento del espesor en segmento distal próximo a unión recto anal, hemicircunferencial, en extensión de 20 mm comprometiendo mucosa sin infiltración de muscular. Adenomegalias rectales superiores, ilíacas externas izquierdas, ilíacas primitivas e inguinales superficiales bilaterales.
El paciente se presenta en comité de tumores donde se decide realizar biopsia rectal y perianal, la cual informa proceso inflamatorio granulomatoso, ulcerado y caseificante, con bacilos ácido alcohol resistentes.
Debido al inesperado hallazgo se interconsulta con el servicio de infectología quienes indican tratamiento vía oral antituberculoso con isoniazida, rifampicina y etambutol.
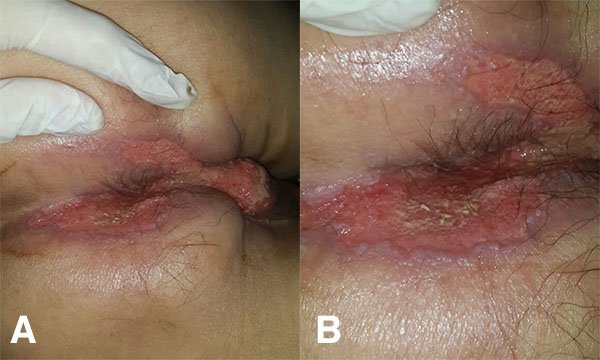
Figura 1: Rectosigmoideoscopia: mucosa eritematosa, congestiva con aumento de consistencia de región perianal.
DISCUSIÓN
La TBC perianal es una forma de presentación extremadamente infrecuente, representando menos del 0,07% de todas las localizaciones.1
La fístula anal es el síntoma más frecuente de la tuberculosis anorrectal. Desafortunadamente, no hay ningún signo patognomónico o sitio de preferencia que permitan distinguir clínicamente entre una fístula tuberculosa de una criptoglandular.1
La forma ulcerada de TBC anal se presenta típicamente como una ulceración superficial, no endurecida, dolorosa, recurrente, de márgenes irregulares, con una base necrótica hemorrágica que es granular y se cubre con secreciones purulentas gruesas de mucosa. Generalmente se asocia a linfadenopatía inguinal, tal cual como se presentaba en nuestro caso.2
Presenta características similares a otras patologías frecuentes de la zona, con un abanico de diagnósticos diferenciales, entre las cuales cabe mencionar la enfermedad de Crohn, la colitis ulcerosa perianal, la amebiasis, la sarcoidosis, el herpes simple, la sífilis, las micosis profundas y los cánceres ulcerados.3
Se puede presentar bajo diferentes formas clínicas: ulcerativa, verrugosa, lupoide, miliar, fisuraría, así como un nódulo de aspecto hemorroidal o un absceso perianal.3
La forma ulcerativa es el tipo más común, se presenta como úlceras poco profundas, dolorosas, de bordes bien definidos, biselados, cubiertas de material pseudomembranoso y que presentan descarga mucopurulenta.4
El tipo verrugoso frecuentemente se extiende desde el margen anal hacia el conducto anal con un patrón de crecimiento similar al de los condilomas.4
El lupoide comienza como un nódulo pequeño y redondo, de color marrón rojizo.4
El diagnóstico definitivo solo se puede realizar a través del estudio histopatológico con la detección del bacilo con la técnica de Ziehl-Nielsen o por cultivo para Mycobacterium tuberculosis en medio de Lowenstein-Jensen.1
Las úlceras por TBC perianal no mejoran espontáneamente si no se tratan y pueden llevar a la muerte por diseminación miliar de los bacilos.1
El tratamiento es el habitual para la enfermedad tuberculosa e incluye tres o cuatro agentes combinados.4
La adherencia terapéutica es el principal determinante del éxito del tratamiento.4
La intervención quirúrgica debería reservarse para pacientes con obstrucción o absceso.4
CONCLUSIÓN
La TBC perianal es una etiología extremadamente infrecuente de ulceración anal. No se han identificado rasgos endoscópicos, clínicos o imagenológicos que diferencien estas patologías, siendo la biopsia el Gold standard para el diagnóstico.
Tenerla presente y realizar precozmente la biopsia de la lesión permitirá un diagnóstico y tratamiento oportunos, logrando así la curación de la enfermedad.
BIBLIOGRAFÍA
- Rev. Méd. Urug. vol.30 no.4 Montevideo dic. 2014. “Tuberculosis anal: manifestación extrapulmonar infrecuente de la tuberculosis”
- www.medigraphic.com/pdfs/cirgen/cg-2002/cg021k.pdf. “ Tuberculosis grastrointestinal”
- Candela F, Serrano P, Arriero JM, Teruel A, Reyes D, Calpena R. Perianal disease of tuberculous origin: report of a case and review of the literature. Dis Colon Rectum 1999; 42(1):110-2.
- Sehgal VN, Wagh SA. Cutaneous tuberculosis. Current concepts. Int J Dermatol 1990; 29(4):237-52.
COMENTARIO
La tuberculosis periorificial es una variante poco frecuente, presente en 2% de los pacientes con tuberculosis primaria.
La localización anal se presenta con predominio en hombres (4:1) y en la cuarta década de la vida, usualmente coexistiendo con tuberculosis pulmonar. Se presenta generalmente como una o más lesiones dolorosas en la mucosa piel periorificial, como es en este caso.
El contagio es producido la mayoría de las veces por autoinoculación de bacilos de los focos pulmonar, intestinal o genitourinario, siendo mucho menos frecuente el compromiso por diseminación linfática, hematógena o por extensión directa desde otros órganos.
Dentro de los diagnósticos diferenciales se deben considerar las lesiones venéreas, amebiasis, neoplasias, lesiones por cuerpos extraños y granuloma piogénico. En este caso los estudios directos como la rectoscopia, para evaluación de extensión local y de imágenes (Resonancia) junto con las biopsias, ayudaron a determinar el diagnóstico final.
El diagnóstico definitivo se basa en el estudio histológico, la demostración mediante la tinción de Ziehl-Neelsen de la presencia del bacilo y el cultivo.
El estudio anatomopatológico suele poner de manifiesto granulomas con necrosis caseosa, úlceras y una importante inflamación submucosa, diferenciándose de otras entidades.
Se debe tener en cuenta la reacción en cadena de polimersa (PCR) del material de biopsia, ya que es más sensible y específica que el cultivo ordinario, con resultados en 48 hs.
El tratamiento se basa en la administración de fármacos anti tuberculosis.
El tiempo y el esquema no difieren del tratamiento estándar de la tuberculosis pulmonar. Pero si no hay mejoría luego de 3 meses, se debe indicar el tratamiento quirúrgico convencional utilizado para tratar las fístulas
inespecíficas de origen criptoglandular.
Mariano Cillo
Hospital Británico de Buenos Aires. C.A.B.A., Buenos Aires.
