CAPÍTULO 10
Coloproctectomía con reservorio ileal y anastomosis ileoanal
10.1 INTRODUCCIÓN
La coloproctectomía con reservorio ileal desde que fuera utilizado por primera vez en 1978 por Parks y cols.1 se ha convertido en la técnica gold standard para el tratamiento de la colitis ulcerosa porque erradica la enfermedad colónica, mantiene la continencia y evita una ileostomía definitiva lo que produce en los pacientes escasos cambios en la imagen corporal,2,3 lo cual con el advenimiento del abordaje laparoscópico ha mejorado aun mas.3,4
Existen contraindicaciones absolutas y relativas para realizar esta técnica, hasta hace pocos años dentro las primeras se encontraban la enfermedad de Crohn colorrectal y las alteraciones en el aparato esfinteriano. En la actualidad y como ya hemos desarrollado en casos excepcionales la coloproctectomía restauradora puede realizarse. El cáncer de recto inferior que invade esfínteres continúa siendo una contraindicación absoluta al igual que las estenosis anorrectales y las fístulas perineales complejas.
Los pacientes que presentan un cáncer de recto medio inferior deben ser estadificados correctamente antes de la cirugía y presentados para una discusión multidisciplinaria en comité de tumores de recto para determinar la mejor opción, y luego la cirugía debe cumplir los principios oncológicos (ligadura alta de los pedículos, resección total del mesorrecto, que en la pieza se hallen al menos 12 ganglios) y las garantías de calidad del manejo del CCR de la misma manera que en los cánceres esporádicos.
Varios trabajos concuerdan en que tanto la radioterapia preoperatoria como postoperatoria, altera la función de los reservorios, así como también puede producir lesiones graves en el intestino delgado tales como: enteritis radiante, perforación y estenosis.5-8 Wu y cols.9 hallan un aumento de la frecuencia de pouchitis en los pacientes que recibieron radioterapia preoperatoria al igual que una mayor tasa de fallos, mientras que Snelgrove y cols.10 encontraron un 100% de fallos del reservorio ileal en pacientes sometidos a radioterapia postoperatoria.
La radioterapia sobre el intestino delgado descendido puede producir empeoramiento de la función, inflamación y disminución de la compliance del reservorio, además de incontinencia.11,12
En cuanto a los pacientes que presentan formas agudas, tratamiento con corticoides a altas dosis y por largo tiempo, y aquellos con malnutrición son candidatos para realizar esta cirugía pero en un segundo tiempo.
Dentro de las relativas encontramos a los pacientes mayores de 55 años aduciendo el mayor riesgo de alteraciones de la continencia, actualmente múltiples estudios sugieren que no existen diferencias en cuanto a las tasas de complicaciones ni en alteraciones del funcionamiento en adultos, por lo tanto no existe un limite de edad para realizar esta cirugía siempre y cuando no presenten compromiso esfintérico que lo contraindique.13,14 Pinto y cols.15 al igual que otros autores16 encuentran una mayor tasa de rehospitalización por deshidratación en mayores de 65 años; mientras que Cohan y cols.17 en un estudio multicentrico que incluyo 2493 pacientes (254 mayores de 60), no encontró diferencias significativas en cuanto a complicaciones postoperatorias. En lo relacionado a la continencia si bien presentan un mayor riesgo de escapes e incontinencia, los pacientes refieren tener una buena calidad de vida.16
Dentro de este grupo también se encuentran los pacientes con cáncer de colon o de recto superior, en esos casos se deben evaluar los riesgos y beneficios antes de realizar esta cirugía. Debemos tener en cuenta la alta morbilidad asociada a la coloproctectomía restaurativa lo cual puede hacer retrasar la adyuvancia en caso de ser necesaria, aquí una opción es la cirugía en dos o tres tiempos, realizando la resección del colon o colorrectal y diferir la confección del pouch.
Otra contraindicacion relativa la constituyen los pacientes obesos (por razones anatómicas: el íleon terminal no llega en forma adecuada sin tensión para realizar la anastomosis ileoanal), los que presentan alteraciones psiquiátricas aquí se debe discutir con los grupos de salud mental ya que la opción de una ostomía definitiva también puede asociarse a disbalances psicoemocionales. A pesar de ello algunos autores lo desaconsejan.18,19
Los pacientes con síndrome de intestino irritable o transito acelerado de intestino delgado deben ser prevenidos sobre el pobre funcionamiento relacionado al número de deposiciones y su consistencia.
10.2 TÉCNICA QUIRÚRGICA
En cuanto la técnica quirúrgica veremos que existen algunos puntos de discusión acerca de tipo de reservorio, necesidad de protección, abordaje convencional o laparoscópico, necesidad de mucosectomía, anastomosis ileoanal manual o mecánica, disección rectal por técnicas mini invasivas (TEM, TAMIS), cirugía en uno, dos o tres tiempos. Un punto que no tiene discusión es la relación entre la experiencia y los resultados por lo cual esta cirugía debería realizarse en centros de alto volumen que realicen al menos 10 coloproctectomías con reservorios ileales al año.20
Esta técnica incluye algunos pasos importantes:
- Colectomía.
- Proctectomía.
- Confección del reservorio.
- Mucosectomía (en el caso de realizarla).
- Anatomosis pouch anal.
- Ileostomía en asa desfuncionalizante (en caso de realizarla).
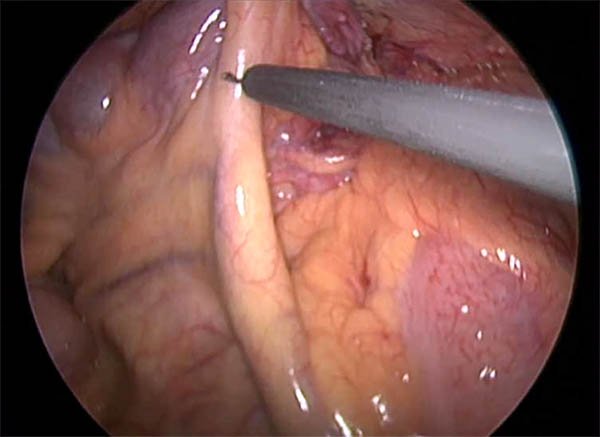
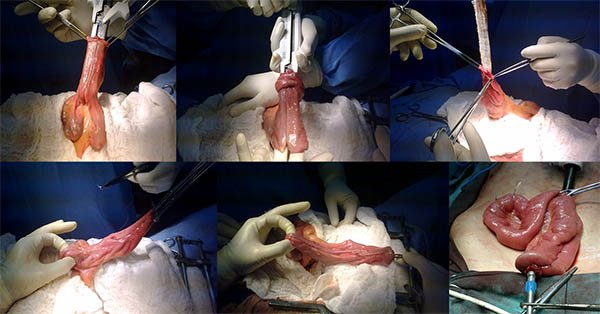
La coloproctectomía no difiere de lo expuesto en el capítulo anterior, donde se hace hincapié en la necesidad de conservar la arteria ileobicecoapendiculocolica (foto 62), luego si realizamos una resección cercana a la pared rectal, se procede a ligar el tronco de las arterias sigmoideas conservando el eje mesentérico inferior-hemorroidal superior para no lesionar los nervios simpáticos que inervan las vesículas seminales y el plexo hipogástrico a la altura del promontorio. La cara posterior rectal es liberada hasta la punta del coxis seccionando el ligamento sacrorrectal, mientras que en la cara anterior se respetara la fascia de Denonvilliers (siempre y cuando no exista un cáncer de recto de cara anterior). Progresando hasta alcanzar el plano de los elevadores y continuando con una disección interesfintérica en la zona superior. Si en cambio realizamos una resección total del mesorrecto se liga el tronco de la arteria mesenterica inferior respetando los plexos nerviosos (foto 63). Una vez alcanzado el plano adecuado se procede al cierre del recto supraanal con sutura curva cortante o con sutura lineal cortante laparoscópica (según abordaje utilizado) (foto 64), existen casos es que es imposible por el diámetro de la pelvis colocar una sutura mecánica, por lo cual se deberá proceder a evertir el recto y cerrarlo con una sutura lineal cortante a nivel de la línea de las criptas o a 1,5 cm de la misma (foto 65), una opción para facilitar su eversión es utilizar una sutura mécnica circular esteril sin carga introducida por el ano y fijarla al recto movilizado para así poder descenderlo a través del orificio anal (foto 66).
Otra alternativa es la realización de una sutura o jareta en bolsa de tabaco distal y la colocación de un clamp por arriba procediendo luego a cortar entre ambas; siempre antes de seccionarlo se deberá corroborar que la altura a la cual se coloco la sutura mecánica o el clamp es la adecuada (extremo superior del conducto anal).
Durante la coloproctectomía se debe tener especial cuidado con los uréteres y el duodeno. En cuanto a la disección del mesenterio este deberá ser disecado alcanzando el borde inferior del pancreas, hasta la emergencia de la mesentérica superior, de tal modo que una vez liberado el intestino delgado y confeccionado el reservorio en el sitio a anastomosar con el conducto anal sobrepase el borde inferior del pubis, disponiendo de 3-5 cm adicionales si la anastomosis fuera realizada en forma manual21,22 (foto 67).
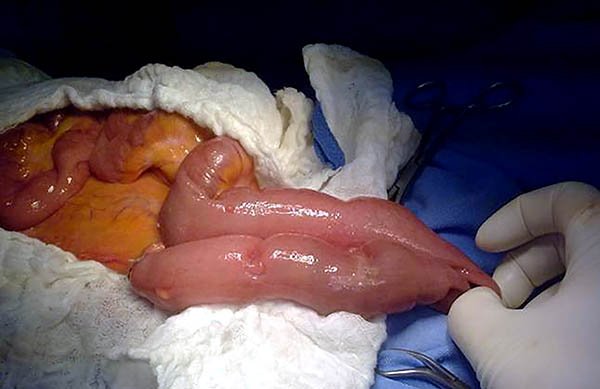
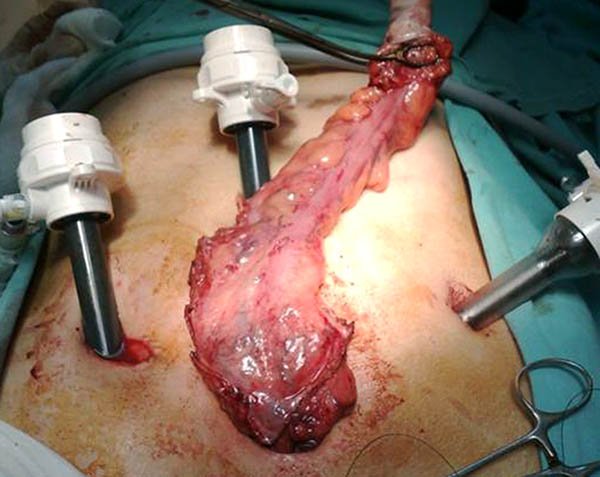
Una vez que se completa la coloproctectomía se procede al cierre del íleon terminal cercano a la válvula ileocecal. Si se utiliza un abordaje laparoscópico, se debe extraer la pieza lo cual podrá realizarse a través del orificio del trocar de fosa ilíaca derecha o a través de una incisión suprapúbica tipo Pfannestiel, pudiendo en este momento sino fue realizado antes seccionar el íleon terminal. Luego de exteriorizarlo se confecciona el reservorio ileal el cual puede tener diversas configuraciones, en la actualidad existen pocas controversias acerca de realizarlo con engrapadoras.23
Si la zona a anastomosar no llegara adecuadamente se pueden realizar diversas maniobras que permiten en la mayoría de los casos liberar la tension2,22-29 (dibujo 14):
- Ligadura de la ileobicecoapendiculocólica.
- Ligadura del tronco final de la mesentérica superior después de la salida de la última rama ileal.
- Ligadura de ambas.
- Incisiones lineales transversales de las hojillas del mesenterio de distal a proximal a modo de descarga, teniendo especial cuidado de que los cortes sean superficiales ya que si se profundizan pueden seccionar vasos que de ligarlos lleven a una isquemia del reservorio, acción que creemos de escaso valor ya que la longitud esta dada por el eje vascular.
- Sección de las arcadas vasculares.
- Liberación del peritoneo de la tercera porción duodenal en su borde superior y a la derecha de la arteria mesenterica superior.
Es de buena práctica la utilización de clamps tipo Bulldog previo a ligar los vasos para evaluar la vitalidad del reservorio.
Foto 62: Imagen laparoscópica donde se observa la IBAC, la cual se preserva.
Foto 63: Imagen de una laparotomía donde se observa una disección por fuera de la fascia propia del recto.
Foto 64: Esquema y foto de cierre del muñón rectal a nivel supraanal.
Foto 65: Esquema y foto de eversión y sección rectal.
Foto 66: Eversión rectal con sutura circular.
Foto 67: Medición del asa adecuada para confeccionar el reservorio, sobrepasando borde inferior del pubis.
Dibujo 14: Maniobras para que el reservorio llegue a la pelvis sin tensión.
10.2.1 Confección del reservorio
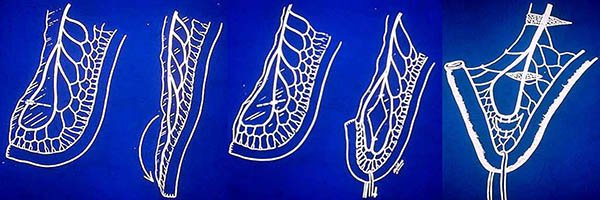
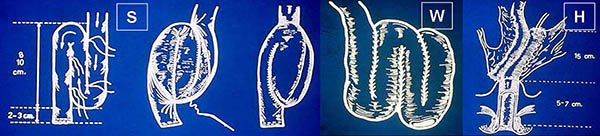
Se han descripto varias tipos de reservorios ileales en un intento de lograr mayor capacidad y por ende un menor número de deposiciones, entre ellas encontramos (dibujo 15):
- configuración en S descripto por Parks,
- en H por Fonkasruld,
- en W por Nicholls,
- en J por Utsonomiya,
- en K por Kock,30 (dibujo 16),
y otras menos utilizadas como en U (para corregir las anastomosis ileoanales).31 Al igual que la mayoría de los grupos3,28,30 nosotros optamos por el reservorio en J por utilizar un menor número de asas, mayor sencillez técnica y excelentes resultados funcionales sobre todo a largo plazo,2,22 asociado a que los reservorios en S y W presentan una mayor necesidad de intubación para evacuarlos, creemos que esto entre otras causas puede deberse a que al modificar su posición (al apoyarse contra el sacro) se crea un mecanismo valvular, hecho que en nuestra experiencia con el reservorio en J fue nulo.
Lovegrove y cols.32 realizaron un meta análisis para evaluar los resultados a corto y largo plazo de los resevorios en J, W y S que incluyo 1519 pacientes con reservorios ileales por Cu y poliposis adenomatosa familiar (689 en J, 306 en W y 524 en S), no encontraron diferencia en las tasas de complicaciones postoperatorias y en lo relacionado a los resultados funcionales, hallaron que las conformaciones en S y W tenían un menor número de deposiciones asociado a un menor requerimiento de antidiarreicos, y el S se asocio a una mayor tasa de necesidad de intubación anal. Estudios más recientes no encuentran diferencias a largo plazo entre la configuración en J y W.32,34
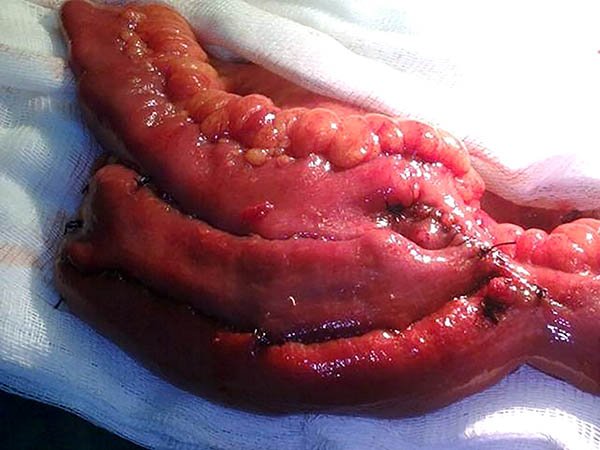
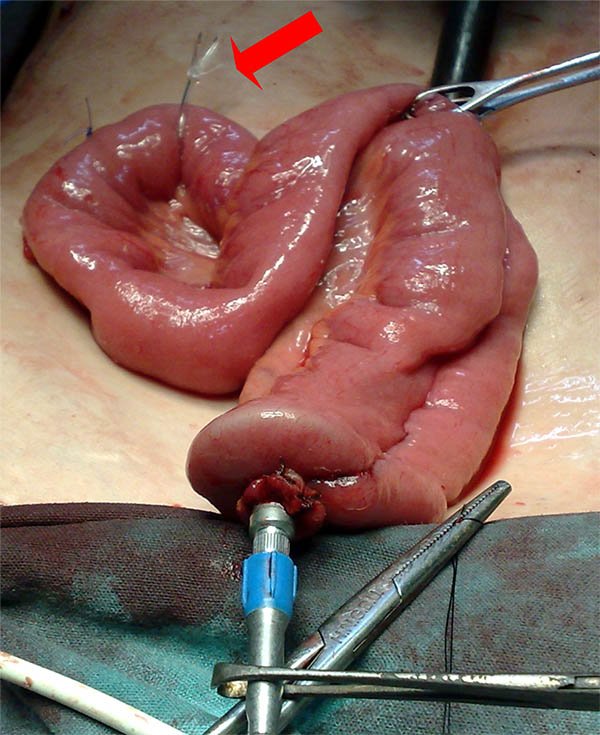
Reservorio en J: se realiza apareando dos ramas ileales de 12-15 cm. cada una, confeccionando una anastomosis laterolateral manual en un plano con sutura reabsorbible o con dos disparos de sutura mecánica 75, 80, 90 o 100 mm (con altura de grapas 3,8 - cargas azules), colocadas a través de un orificio labrado en el codo de la J.35,36 El primero se realiza apenas entrando en las asas y el segundo se efectúa sobre la zona distal del tabique que queda entre ambas asas (fotos 68). Antes de efectuar los disparos de sutura lineal, debemos cerciorarnos de que el mesenterio no quede involucrado al cerrarlas, mediante una maniobra digital que separa mesenterio y la pared de los segmentos a anastomosar.
Nuestro grupo, en algunas ocasiones, especialmente cuando luego de realizados los disparos entre las asas observamos un asa eferente larga, realizamos uno o dos puntos reabsorvibles seromusculares al asa aferente.
La bolsa en K: (tipo reservorio de Kock) utiliza también dos asas, y se diferencia de la J porque se realiza la sutura del plano posterior y luego se la pliega en forma transversal. Un estudio de Sunde y cols.30 muestra que es un procedimiento seguro y con bajas tasas de complicaciones en comparación al reservorio en J, aunque los grupos de comparación no fueron iguales (mayor edad y mayor tiempo de seguimiento en pacientes con bolsa en J). Davies y cols.37 presentan, en el año 2007, un estudio que si bien tenia como finalidad evaluar los resultados de la cirugía en un tiempo luego de 10 años de experiencia, incluía 87 pacientes con bolsa a lo Kock con un seguimiento de 24 a 144 meses, con una tasa de complicaciones tempranas del 39% (siendo la más frecuente la sepsis pélvica), a largo plazo 8% de los pacientes presentaron problemas de evacuación relacionados con la anastomosis por lo cual requirieron dilataciones.
Bolsas en S y W: utilizan 3 y 4 asas de intestino delgado respectivamente, las cuales se pueden anastomosar en forma manual o con engrapadora. Dejando un asa eferente de 2 cm, la cual se anastosa al conducto anal23,28 (foto 69).
Bolsa en H: se utilizan dos asas y se realiza una anastomosis laterolateral isoperistaltica, dejando un asa eferente que se anastomosa al conducto anal.38,39
Dibujo 15: Variantes de reservorios ileales.
Dibujo 16: Bolsa en K (de Kock) adaptado.
Foto 68: Secuencia donde se observa la confección de un reservorio ileal en J.
Foto 69: Reservorio en S.
10.2.2 Mucosectomía
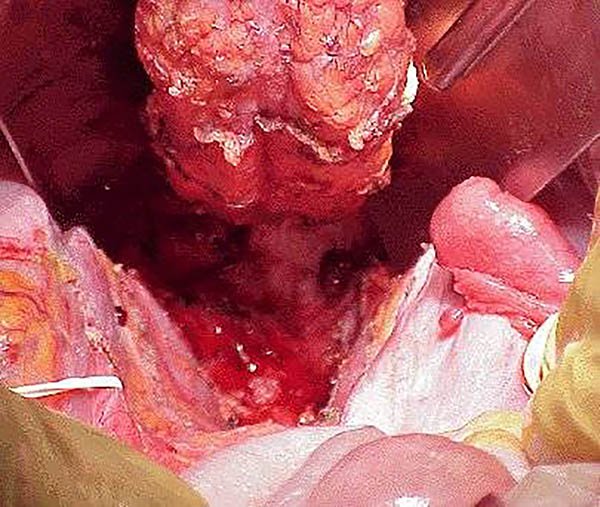
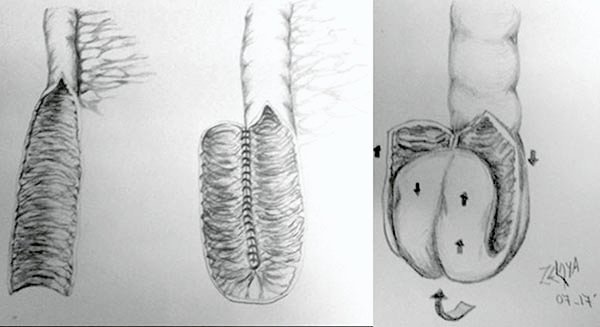
En la mucosectomía se reseca el epitelio columnar desde la línea de las criptas hasta la zona donde el recto sera seccionado, eliminando teóricamente el riesgo de recurrencia de la CU (cuffitis) y de transformación neoplásica del manguito remanente de recto. Como desventaja se la ha asociado a peores resultados funcionales.2,40-42
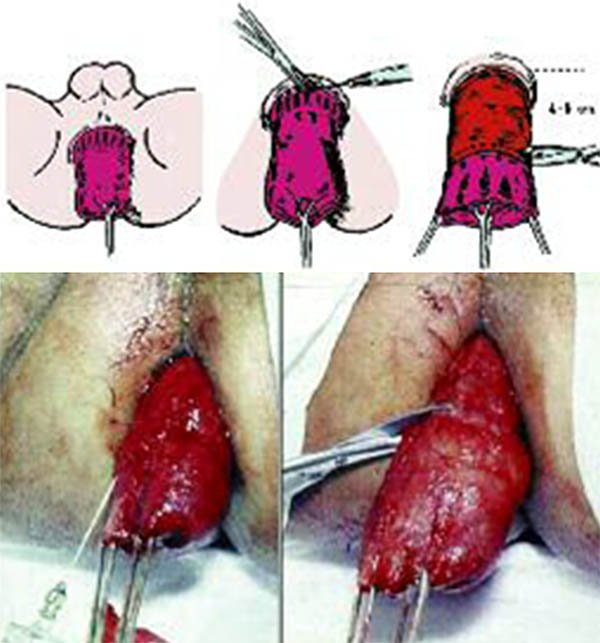
Se procederá a realizar la disección por vía perineal, colocando un separador de Parks o un sistema de auto retracción anal tipo lone star o similar, algunos autores colocan puntos de Utsonomiya para evertir el borde anal.23 Se infiltra la submucosa con adrenalina 1:100.000 - 1:200000 en solución fisiológica y se efectúa la mucosectomía en forma circunferencial desde la línea pectínea hasta los 4 - 5 cm, zona de sección del recto inferior19,23,24,27 (foto 70).
Una alternativa es realizar una eversión del recto y luego bajo visión directa proceder a la mucosectomía sin alteraciones de la continencia.43
Con esta técnica se resecara la zona de transición anal (AZT), área ricamente inervada por terminaciones nerviosas que intervienen en los reflejos de muestreo anal. Existen estudios como los realizados por Gemlo y cols.44 el cual incluyo 235 pacientes (157 a los que se le realizó mucosectomía vs 80 a los que no), hallando que el primer grupo presentaba peores resultados funcionales relacionados con la continencia: mayor incontinencia nocturna, mayor incontinencia diurna, y mayor uso de protectores diarios. Larson y cols.45 realizaron un estudio prospectivo randomizado encontrando una mejor continencia en aquellos pacientes a los que se le realizaba anastomosis mecánica, refiriendo que el 64% de los individuos a los que se le realizó una sutura manual presentaban episodios de incontinencia ocasional o frecuente, mientras que en el grupo con doble sutura mecánica estó se presentó en solo el 38%; de igual modo encontraron mayores presiones de reposo del canal anal (49,4 frente a 78,3 mm Hg, P ≤ 0,05) y presiones de contracción (144 frente a 195 mm Hg, P ≤ 0,06) cuando se usó la técnica grapada.
Tres trabajos prospectivos y uno comparativo no hallan diferencias entre pacientes a los que se le realiza mucosectomía, de aquellos a los que se le preservo la mucosa y se le realizó una anastomosis con doble sutura mecánica.46-49
La realización de una mucosectomía se ha asociado por largo tiempo a un menor riesgo de cáncer de recto en el muñón remanente comporandolo con la técnica de doble sutura,3 aunque estudios recientes informan el desarrollo de neoplasia en tejido de mucosa remanente, así como una baja frecuencia de displasia en los muñones residuales con doble sutura en que se preserva la zona anal de transición y se la controla periódicamente.3,45,50-52 Es importante destacar que un muñón anormalmente largo tendrá más riesgo de malignización, por este motivo hacemos hincapié, al igual que Lencinas y cols.,53 en realizar la sección del recto si se utiliza sutura mecánica a nivel de los elevadores.
Foto 70: Esquema y fotos de mucosectomía.
10.2.3 Anastomosis entre el reservorio ileal y el ano
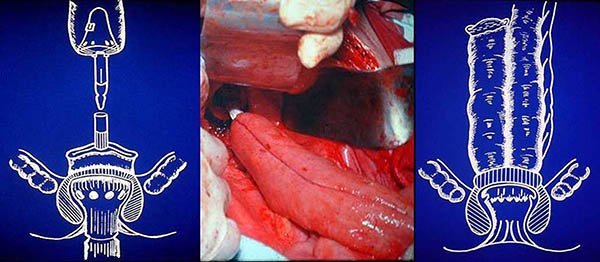
La anastomosis entre el reservorio ileal y el conducto anal puede realizarse en forma manual o mecánica. En caso de realizarla manualmente se labra un orificio en el codo de la J, que emerge a través del conducto anal, si el pouch tuviera otra conformación lo que emergerá es el asa eferente. Con seis u ocho puntos separados de sutura reabsorvible 00 se toma el esfínter interno a nivel de la línea pectínea con el borde ileal involucrando toda la pared.2,22,35,54
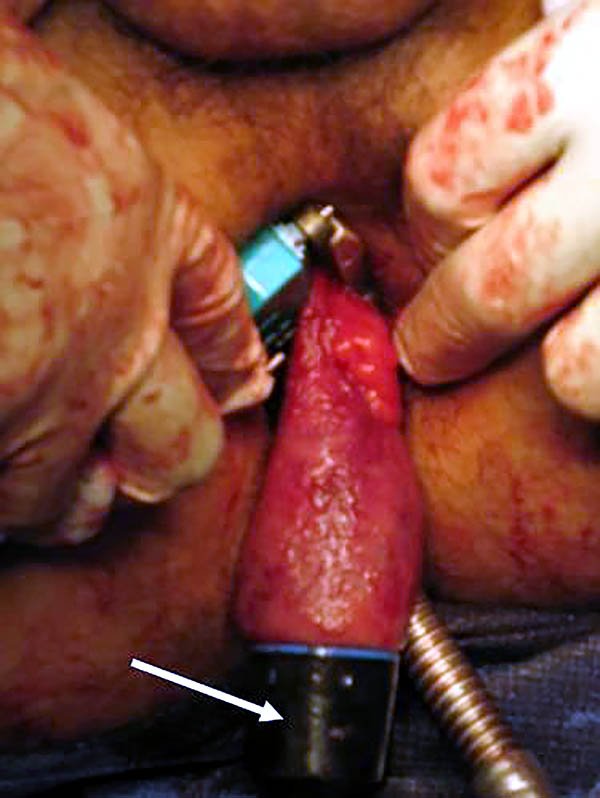
Si se realiza la técnica de doble sutura mecánica, se coloca el yunque en el codo de la J o en el asa eferente del pouch en las otras configuraciones y por el ano el suturador mecánico, se debe tener en cuenta el diámetro del conducto anal y del ano para la elección de la sutura (28, 29 o 31 mm) (foto 71). De no contar con sutura lineal cortante curva, se realizara una técnica de simple sutura mecánica (cierre del recto con jareta) y anastomosis entre el reservorio y el conducto anal con sutura circular. En este punto se debe tener especial cuidado en no involucrar a los esfínteres ni la vagina en el disparo.
En nuestra experiencia con anastomosis manuales sobre 24 pacientes, si bien no se realizaron estudios manométricos ni electromiográficos, los resultados funcionales son buenos, logrando una continencia perfecta en el 75% de los casos, 13,33% de escapes relacionados con la dieta, discriminación correcta entre materia fecal y gases en el 83,33% y una media en el número de deposiciones en 24 hs. de 4.07 +/- 1,66.55
Foto 71: Esquema y fotos de anastomosis íleo anal con doble sutura mecánica.
10.2.4 Ileostomía desfuncionalizante en asa a lo Turnbull
Las maniobras para realizar el orificio por donde se exteriorizara la ileostomía son los que hemos descripto anteriormente para la ostomia a lo Brooke. El asa a exteriorizar sera el primer asa previa al reservorio que llegue a la pared en forma cómoda (a 15 y 25 cm del reservorio), por debajo de intestino delgado se pasa una varilla, algunos grupos colocan una sonda de Foley (Foto 72). Después de cerrar la pared abdominal, en caso de laparotomía o luego de cerrar los orificios de los trocares, se procederá a madurar la misma. Se realiza una sección de media circunferencia de la pared ileal, y se evierte el extremo superior (funcionante) suturándolo a la dermis, al menos 2-2,5 cm, mientras que el cabo distal (no funcionante) se fija en en forma plana.35,56
Foto 72: Esquema y fotos confección de ileostomía en asa.
10.3 CONTROVERSIAS
10.3.1 Coloproctectomía restaurativa en 1, 2 o 3 tiempos
La posibilidad de realizar esta cirugía en uno, dos o tres tiempos dependerá de factores relacionados al paciente (desnutridos, anémicos, en mal estado general, corticodependientes), factores relacionados a la enfermedad (cuadros agudos como colitis fulminante o megacolon tóxico, pacientes que reciben altas dosis de corticoides por largo tiempo o en tratamiento con agentes biológicos), y factores relacionados con el equipo quirúrgico (falta de experiencia) hacen que se prefiera cirugías en etapas.
Existen pocos grupos que realizan la coloproctectomía con reservorio ileal en un tiempo, debido a los altas tasas de sepsis pélvica y fallos del reservorio asociados con las fístulas del mismo y si bien la ostomía no evita esta última eventualidad disminuye su signosintomatología,40,57 y en algunos casos permite realizar tratamientos miniinvasivos evitando relaparotomías.
Por un lado entre quienes sugieren realizar una ileostomía de protección encontramos entre otros trabajos,58 el de Tjandra y cols.59 quienes encuentran una mayor tasa de fístulas anastomóticas y abscesos pélvicos (14% vs 4%), de complicaciones sépticas que requieren relaparotomía (6% vs 0%) y de ileo prolongado y fiebre de origen desconocido (10% vs 4%) en los pacientes a los que no se le realizó una ileostomía, y esto se daba especialmente en los pacientes que recibían más de 20 mg/día de corticoides. Mennigen y cols.60 comparan los resultados de 122 pacientes (89 con ileostomía y 33 sin ileostomía), hallando una tasa de complicaciones sépticas relacionadas al pouch significativamente mayor en el grupo sin ileostomía (5,6% vs 18,2% p=0.031) y una tasa de reoperaciones de emergencia de 4,5% vs 30,3% (p<0.001) a favor de los ostomizados.
Aquellos que hacen la cirugía en un tiempo, lo realizan en pacientes altamente seleccionados,61,62 aunque la evidencia disponible aun es débil,63 podrá indicarse en los aquellos que no presenten factores de riesgo para el desarrollo de fístulas anastomóticas64 (Tabla 29). En el trabajo de Renzi y cols.,65 si bien no hubo diferencias en cuanto a las complicaciones y a los resultados, se observa que los pacientes a los cuales se les realizó la ileostomía de protección, presentaban un índice de masa corporal mayor, eran de mayor edad al momento de la cirugía, recibían altas dosis de corticoides y requirieron más transfusiones, que aquellos del grupo sin protección (p<0.05); por lo cual en el grupo sin ileostomía los pacientes fueron seleccionados, lo que sustenta que se debe realizar una buena elección de pacientes. Otros como Heuschen y cols.66 encuentran al abordaje en un tiempo superior desde el punto de vista del paciente y el económico, debido a que este grupo con respecto a los sometidos a cirugía en dos tiempos presentaban menores tasas de complicaciones a corto y largo plazo. Aquellos que están a favor de realizar la coloproctectomía restauradora sin ileostomía de protección, no solo hacen referencia a un menor número de cirugías (uno o dos tiempos), sino también a que se evitarían las complicaciones relacionadas al ostoma. Ikeuchi y cols. describen una morbilidad asociada a la ileostomía del 12,1% y de un 18,7% relacionada al cierre de la misma, mientras que Hueschen66 un 22,8%.
Tabla 29: Complicaciones relacionadas al reservorio en pacientes con o sin ileostomía de protección.
|
|
|
pacientes con ileostomía |
complicaciones |
pacientes sin ileostomía |
complicaciones |
a favor de la ileostomía |
en contra la ileostomía |
|
Galandiuk (110) |
1991 |
37 |
11% |
37 |
22% |
|
X |
|
Cohen (111) |
1992 |
87 |
7% |
71 |
13% |
X |
|
|
Tjandra (112) |
1993 |
50 |
4% |
50 |
14% |
X |
|
|
Gorfine (113) |
1995 |
69 |
6% |
74 |
8% |
|
X |
|
Williamson (114) |
1997 |
50 |
14% |
50 |
22% |
X |
|
|
Heuschen (66) |
2001 |
114 |
32.5% |
57 |
28.1% |
|
X |
|
Ikeuchi (115) |
2005 |
92 |
|
150 |
8% |
|
X |
|
Mennigen (60) |
2011 |
89 |
5.6% |
33 |
18.2% |
X |
|
Sugerman y cols. 67 hacen hincapié en la necesidad de informar correctamente al paciente de los riesgos de realizar una coloproctectomía en un tiempo, tanto de las complicaciones como de la necesidad de una reoperación con confección de una ostomía. Asimismo, a los obesos con un índice de masa corporal >= 30 kg/m2 se le debe advertir el riesgo de escindir el reservorio.
Nuestro grupo solo la realizó en dos ocasiones en pacientes jóvenes con poliposis adenomatosa familiar con resultados poco alentadores, uno de ellos presentó una hemorragia del pouch, y el segundo evoluciono con sepsis pélvica y cuadro de peritonitis que obligo a la relaparotomía, lavado y confección de ileostomía en asa, ambos reteniendo el reservorio con buena funcionalidad a mas de 10 años con la ostomia cerrada. Debido a nuestra mala experiencia inicial en la actualidad no la realizamos.
En cuanto a la cirugía en dos tiempos, encontraremos la forma clásica en donde se realiza la coloproctectomía con reservorio ileal e ileostomía de protección y en un segundo tiempo el cierre de ileostomía. Una variante descripta en los últimos años consiste en realizar en primer lugar la colectomía subtotal y en un segundo tiempo la proctectomia y el reservorio ileal, sin ileostomía entre los 3 a 6 meses posteriores.68,69
Samples y cols.68 presentan una de las primeras series comparativas en entre estas variantes, la cual incluía 248 pacientes (139 para la variante clásica y 109 para la nueva), no encontrando diferencias a tres años en cuanto a fístulas del reservorio. Otros autores como Zittan69 tienen hallazgos similares.
Se debe destacar que si no se tiene la certeza de que el paciente a quien estamos operando presente una colitis ulcerosa, la realización de una cirugía en dos tiempos clásica podría realizarse en un paciente con Enfermedad de Crohn, esto no sucede con la cirugía en dos tiempos recientemente descripta, ya que el diagnóstico de certeza se realizara con la pieza de colectomía.
10.3.2 Abordaje convencional, laparoscópico o mini invasivo
Mucho se ha hablado y discutido sobre la utilidad del abordaje laparoscópico para esta cirugía, siendo indudable los beneficios que brinda. En cuanto a la más rápida movilización y alta precoz descriptas por la mayoría de los grupos, nosotros no lo pudimos replicar esto ya que los pacientes sometidos a cualquiera de los abordajes, se los moviliza y se indica dieta tempranamente.
Otra importante ventaja es el resultado cosmético y una menor alteración del esquema corporal. Asociando a estos beneficios, los mismos resultados en cuanto a morbimortalidad y una menor tasa de infertilidad,88 lo que haría de este abordaje el de elección en la mayoría de los grupos incluido el nuestro.3,14,24,45,70-81
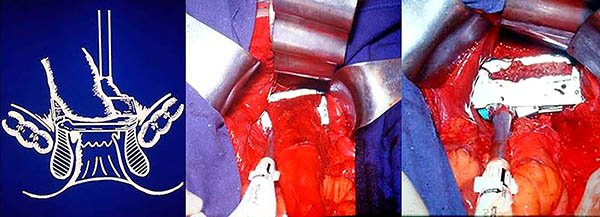
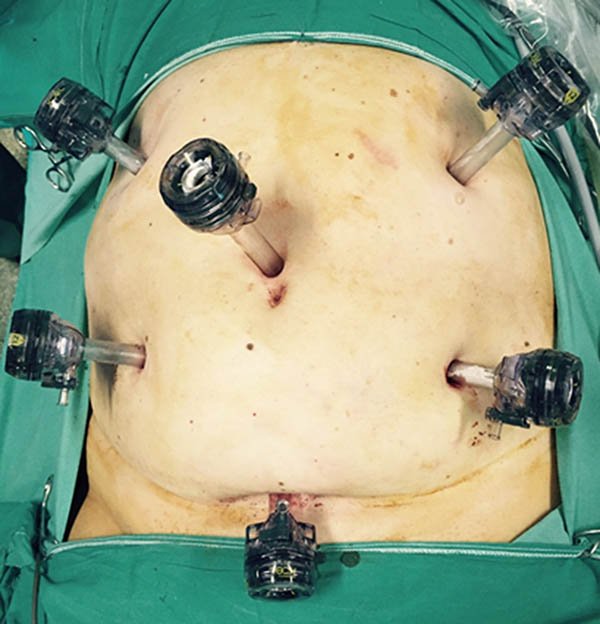
En el abordaje laparoscópico convencional se describe la técnica con la colocación de 3 a 6 trocares según necesidad con la distribución observada en las fotos 73, 74. Nuestro grupo utiliza 4 trocares de 10-12 mm colocados en region umbilical, fosa ilíaca derecha, fosa ilíaca izquierda e hipocondrio izquierdo, comenzamos la disección de medial a lateral a nivel del colon derecho con preservación del último ramo ileal de la arteria ileobiceapendiculocólica, progresando hacia caudal con sección del meso con pinza de sellado vascular, en raros casos utilizamos clips o hemolog para realizar hemostasia. Preferiremos al llegar al recto disecar por fuera de la fascia propia, desde abdomen progresamos en la disección del recto hasta alcanzar el plano de los elevadores y seccionamos el ligamento sacro rectal, liberando luego ligeramente el plano interesfinterico. En este momento se colocan suturas articuladas laparoscópicas para seccionar el recto a dicho nivel. La confección del reservorio la realizamos afuera de la cavidad abdominal al igual que en el abordaje laparotómico.82,83 El asa de delgado que exteriorizaremos como ileostomía la elegimos luego de confeccionar el reservorio, la marcamos con una sonda K30 y a distal le colocamos un punto seroso de vicryl, luego de efectuar la anastomosis ileoanal abocamos el íleon asiímarcado a través del orificio del trocar de fosa ilíaca derecha (foto 75).
La variante de abordaje laparoscópico mano asistida también ha demostrado ser segura y con resultados similares.84
Foto 73: Laparoscopía con 6 puertos (cedida por Dr. Canelas).
Foto 74: Colocación de trocares para proctectomía y pouch.
Foto 75: Marcación del asa ileostómica con punto de vicryl y sonda K 30.
Debemos hacer hincapié en que la coloproctectomía con reservorio ileal por un abordaje laparoscópico debe ser realizada solo por equipos entrenados en el manejo de las enfermedades inflamatorias intestinales con experiencia en laparoscopía. Uno de los mayores errores que hemos notado con ambos abordajes en grupos no entrenados, es el cierre de recto inferior más alto que el nivel del plano de los elevadores, dejando un manguito mucho mas largo que los 1- 2 cm.
En nuestro medio fueron pioneros en la utilización de este abordaje para las enfermedades inflamatorias el equipo del dr. Rotholtz del hospital Aleman de Buenos Aires, presentando varios reportes.85 El trabajo preliminar incluía 12 procedimientos en 9 pacientes con una tasa de complicaciones y reoperaciones aceptables (25% y 8,3% respectivamente),86 luego Canelas87 presenta los primeros 93 pacientes sometidos a este abordaje, de ellos el 46% fueron operados en 2 etapas y 54% en tres. Las complicaciones del primer grupo fueron de 42,8% con un promedio de internación del 5,33-14 días, en el grupo en 3 tiempos las complicaciones postoperatorias fueron del 31%, concordando con las tasas internacionales.
Posteriormente Rossi y cols.88 presentan su experiencia sobre 100 casos con este abordaje en patología colorrectal, de los cuales el 6% correspondían a enfermedad inflamatoria intestinal con buenos resultados.
Y nuestro grupo presenta en el año 2009 los resultados a corto y mediano plazo sobre 10 coloproctectomías con reservorios ileales (8 en tres tiempos y 2 en dos tiempos), con 3 pacientes que presentaron complicaciones y una reoperación.89
La resección colorrectal por incisión única fue publicada por primera vez en el año 2008 por Remzi90 y Bucher.91 Existen múltiples reportes acerca de la utilización de sistemas de monotrocar para realizar la coloproctectomía con reservorio ileal, que la informan como una técnica segura aunque con un número limitado de pacientes, requiriendo estudios randomizados para evaluar los beneficios de esta sobre el abordaje multi puertos.92-94 Fichera y cols., en el año 2011,95 presentan una serie de 10 casos de colitis ulcerosa a los que se le realizó una colectomía por monotrocar sin complicaciones ni conversiones, con un tiempo operatorio aceptable de 139 +/- 24 minutos.95,96
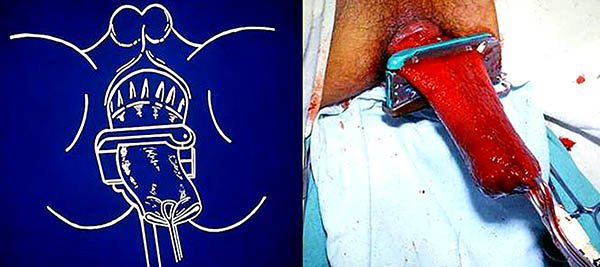
En los últimos años ha habido un creciente interés en la cirugía por orificios naturales, la cirugía endoscópica transanal y las plataformas de acceso transanal. En cuanto a la utilización de estas técnicas ya sea TAMIS o TEM (cirugía transanal endoscópica) podrían tener un lugar en aquellos pacientes que presentan pelvis estrechas, donde el abordaje abdominal a pesar de ser laparoscópico es dificultoso. Existen publicaciones con resultados promisorios con ambas técnicas pero aún con un número de pacientes reducido. En el caso de realizar TAMIS algunos grupos94,97-98 entre los cuales nos incluímos, prefieren el dispositivo GELPOINT Path, por permitir una mejor movilidad de los trocares con un mejor ángulo de trabajo (foto 76).
Foto 76: Dispositivo Gel Point Path.
Una de las primeras publicaciones sobre el uso de TEM en colitis ulcerosa, fue realizada en el año 2013 por Liyanege y cols.,98 quienes presentan una serie de 12 pacientes a los que les realizan la proctectomía por este abordaje sin mortalidad postoperatoria.
Al Firajii99 presentó, el corriente año, 13 pacientes de los cuales a 10 se le completo la proctectomía y a 3 se le realizó la coloproctectomía sin restaurar el transito, con resultados favorables a corto tiempo.
Leo y cols.100 presentan una serie de 16 pacientes a los cuales les realizan la coloproctectomía con reservorio ileal por un abordaje combinado (monotrocar abdominal y transanal), siendo el tiempo operatorio promedio de 247 minutos (185-470) con una tasa de complicaciones de 37,5%.
Existen pocos reportes acerca de la colectomía a través de orificios naturales en la colitis ulcerosa.93,101 El primero fue publicado en el año 2012 por Lacy y cols., 102 quienes la efectuaron a través de un dispositivo endoscópico transrectal, asociado a 3 trocares abdominales de apoyo. En el año 2015 Tasende y cols.103 presentan una serie de 18 pacientes, de los cuales a 16 se le realizó el primer y segundo tiempo de la coloproctectomía con reservorio ileal y 2 a los cuales solo se les realizó el primer tiempo con remoción del colon y recto por vía transanal, no refiriendo complicaciones mayores y con buenos resultados funcionales, pero con un seguimiento a corto plazo.
10.3.3 Anastomosis manual o mecánica
Este punto ha sido discutido al describir la mucosectomía y la anastomosis reservorio anal.
10.4 RESULTADOS FUNCIONALES
Como se ha descripto esta es la cirugía de elección, porque además de mantener la evacuación normal presenta buenos resultados funcionales especialmente en los pacientes jóvenes; en los adultos mayores de 50 años, si bien los resultados se asocian a una tasa de incontinencia leve más elevada, la calidad de vida de estos pacientes es buena y la mayoría de ellos prefieren esto a tener una ileostomía definitiva. Generalmente, luego de un periodo inicial de ajuste el número de deposiciones se estabiliza al año, año y medio con una media de 5 a 7 deposiciones por día.51,103-107
Lightner y cols.108 reportaron los resultados de 20 años con tasas de éxito de 96%, 93%, 92% y 92% a 5, 10, 15 y 20 años respectivamente, presentando recientemente los resultados a 30 años (con reservorios funcionantes en el 93.3% de los pacientes), donde podemos observar que con el correr del tiempo el número de deposiciones se fue incrementando de 5.7 diurnas y 1.5 nocturnas al año de la cirugía, a 6.2 y 2.1 a los 30 años; usando apositos el 33.7% y medicación el 53,5% al inicio y siendo a los 30 años de 44.3% y 53,5% respectivamente. Con respecto a la incontinencia diurna y nocturna esta empeora luego de los primeros 5 años, pero luego con el seguimiento a más largo plazo el porcentaje de pacientes con continencia perfecta fue relativamente estable, presentando el 62% y el 34% continencia perfecta diurna y nocturna a los 10 años y de 56% y 29% a los 30 años respectivamente.
Fazio y cols.109 sobre 521 pacientes operados en 10 años, encuentra una calidad de vida excelente en el 93%, con una media de deposiciones por día de 6, 13% de urgencia evacuatoria y una tasa de escapes nocturnos de 29% y diurnos y nocturnos del 17%, usando medicación antidiarreica el 62%.
En nuestra experiencia inicial sobre 24 pacientes, todos evacuaron sus reservorios espontáneamente (100%), con una tasa de continencia perfecta al año del 75%. El 91,6% refirió resultados satisfactorios. Posteriormente en 228 pacientes con coloproctectomía y reservorio ileal entrevistados al año (25 PAF y 203 CU), encontramos una media de deposiciones de 5.42, un 36.4% refirió algún tipo de incontinencia, presentando mas del 76% la capacidad de diferir el acto evacuatorio más allá de las 5 horas.
BIBLIOGRAFÍA
- Parks AG, Nicholls RJ. Proctocolectomy without ileostomy for ulcerative colitis. Br Med J 1978; 2: 85-88.
- Graziano A, Ramirez Rojas PA, Collia Avila, K: Rectocolitis Ulcerosa Inespecifica: Tratamiento Quirúrgico. III 351.
- Sofo L, Caprino P, Sacchetti F, et al: Restorative proctocolectomy with ileal pouch-anal anastomosis for ulcerative colitis: A narrative review. World J Gastrointest Surg 2016 August 27; 8(8): 556-563.
- Biondi A, Zoccali M, Costa S, et al: Surgical treatment of ulcerative colitis in the biologic therapy era. World J Gastroenterol 2012 April 28; 18(16): 1861-1870.
- Rokke O, Iversen K, Olsen T, et al: Long-term followup with evaluation of the surgical and functional results of the ileal pouch reservoir in restorative proctocolectomy for ulcerative colitis. ISRN Gastroenterol. 2011;2011:625842.
- Zmora O, Spector D, Dotan I, et al: Is stapled ileal pouch anal anastomosis a safe option in ulcerative colitis patients with dysplasia or cancer? Int J Colorectal Dis. 2009;24:1181–1186.
- Parc Y, Zutshi M, Zalinski S: Preoperative radiotherapy is associated with worse functional results after coloanal anastomosis for rectal cancer. Dis Colon Rectum. 2009;52:2004–2014.
- Althumairi AA, Lazarev MG, Gearhart SL: Inflammatory bowel disease associated neoplasia: A surgeon’s perspective. World J Gastroenterol 2016 January 21; 22(3): 961-973.
- Wu XR, Kiran RP, Remzi FH, Katz S, et al: Preoperative pelvic radiation increases the risk for ileal pouch failure in patients with colitis-associated colorectal cancer. J Crohns Colitis 2013;7: e419-e426.
- Snelgrove R, Brown CJ, O’Connor BI, et al: Proctocolectomy for colorectal cancer--is the ileal pouch anal anastomosis a safe alternative to permanent ileostomy?. Int J Colorectal Dis. 2014 Dec;29(12):1485-91.
- Church J: The ileal pouch anal anastomosis n patients with cancer of the colon and rectum Semin Col Rect Surg 1996; 7(2):93-97.
- Remzi FH, Preen M: Rectal cancer and ulcerative colitis: does it change the therapeutic approach? Colorectal Dis. 2003 Sep;5(5):483-5.
- Cohen JL, Strong SA, Hyman, NH, et al: Practice Parameters for the Surgical Treatment of Ulcerative Colitis. Dis Colon Rectum 2005; 48: 1997–2009.
- Ross H, Steele SR, Varma M, et al: Practice Parameters for the Surgical Treatment of Ulcerative Colitis. Dis Colon Rectum 2014; 57: 5–22.
- Pinto RA, Canedo J, Murad-Regadas S, et al: Ileal pouch-anal anastomosis in elderly patients: is there a difference in morbidity compared with younger patients? Colorectal Dis. 2011 Feb;13(2):177-83.
- Ramage L, Qiu S, Georgiou P, et al: Functional outcomes following ileal pouch-anal anastomosis (IPAA) in older patients: a systematic review. Int J Colorectal Dis (2016) 31:481–492.
- Cohan JN, Bacchetti P, Varma MG, Finlayson E Outcomes after ileoanal pouch surgery in frail and older adults. J Surg Res 2015. doi:10.1016/j.jss.2015.04.014.
- Harms BA, Myers GA, Resenfeld DJ, et al: management of fulminant ulcerative colitis by primaru res- torative proctocolectomy. Dis Colon Rectum 1994;37:971-978.
- Vasilevsky C; Rothemberger D; Goldberg S: The S ileal pouch anal anastomosis World J Surg 1987; 11:742- 750.
- Oresland T, Bemelman WA, Sampietro GM et al. European evidence based consensus on surgery for ulcerative colitis. J Crohns Colitis 2015; 9: 4–25.
- Nobel T, Khaitov S, Greenstein AJ: Controversies in J Pouch Surgery for Ulcerative Colitis: A Focus on Handsewn Versus Stapled Anastomosis. Inflamm Bowel Dis 2016;22:2302–2309.
- Graziano A; Seoane A; Lumi, C, y cols. Anastomosis ileoanal con reservorio ileal en J. Técnica y resultados a corto plazo. Rev Arg. Cirug.1989; 12:56-69.
- Kirat HT, Remzi FH: Technical Aspects of Ileoanal Pouch Surgery in Patients with Ulcerative Colitis.
- Bohl JL, Sobba K: Indications and Options for Surgery in Ulcerative Colitis. Surg Clin N Am 95 (2015) 1211–1232.
- Burnstein MJ; Schoetz DJ; Coller, JA; y cols.: Technique of mesenteric lengthening in ileal reservoir anal anastomosis. Dis Colon Rectum 1987; 30:863-866.
- Graziano A. Colitis Ulcerosa. En Cirugía de Michans.(Eds.)Ferraína P., Oría A. Edit. “El Ateneo “. 1997,830-837.
- Utsonomiya J; Iwama T; Imajo M; y colab.: Total colectomy, mucosal proctectomy and ileoanal anastomosis Dis Col Rectum 1980: 23:459-466.
- Bennis M, Tiret E: Surgical management of ulcerative colitis. Langenbecks Arch Surg (2012) 397:11–17
- Kartheuser A, Stangherlin P, Brandt D, et al: Restorative proctocolectomy and ileal pouch-anal anastomosis for familial adenomatous polyposis revisited. Familial Cancer (2006) 5:241–260.
- Sunde ML, Øresland T, Færden AE: Restorative proctocolectomy with two different pouch designs: few complications with good function. Colorectal Disease 2016;19:363–371.
- Carne PWG, Pemberton JH: Technical Aspects of Ileoanal Pouch Surgery. Clin Colon Rectal Surg. 2004 Feb; 17(1): 35–41.
- Lovegrove RE, Heriot AG, Constantinides V, Tilney HS, Darzi AW, Fazio VW, Nicholls RJ, Tekkis PP. Meta-analysis of short-term and long-term outcomes of J, W and S ileal reservoirs for restorative proctocolectomy. Colorectal Dis 2007; 9: 310-320.
- Røkke O, Iversen K, Olsen T, Ristesund SM, Eide GE, Turowski GE. Long-term followup with evaluation of the surgical and functional results of the ileal pouch reservoir in restorative proctocolectomy for ulcerative colitis. ISRN Gastroenterol 2011; 2011:625-842.
- McCormick PH, Guest GD, Clark AJ, Petersen D, Clark DA, Stevenson AR, Lumley JW, Stitz RW. The ideal ileal-pouch design: a long-term randomized control trial of J- vs W-pouch construction. Dis Colon Rectum 2012; 55: 1251-1257.
- Ballantyne GH; Pemberton JH; Beart RW; y cols. Ileal J pouch anal anastomosis: Current Technique Dis Colon Rectum 1985; 28:197-202. Dis Colon Rectum. 2003 Jan;46(1):6-13.
- Grotz RL; Pemberton JH Operación de bolsa ileal pa- ra la colitis ulcerosa Cin Quir de Nort 955-979,1993.
- Davies M, Hawley PR: Ten years experience of one stage restorative proctocolectomy for ulcerative colitis. Int J Colorectal Dis 2007;22:1255.
- Fonkalsrud EW: Endorectal ileoanal anastomosis with isoperistaltic ileal reservoir after coletomy and mucosal proctectomy. Ann Surg 1984;199(2):151-157.
- Fonkalsrud EW: Endorectal ileoanal anastomosis with isoperistaltic ileal reservoir after coletomy and mucosal proctectomy. Ann Surg 1985;202(2):145-152.
- Hancock L, Windsor AC, Mortensen NJ: Inflammatory bowel disease: the view of the surgeon. Colorectal Disease 2006:8(Suppl. 1):10–14.
- Uyeda JW, MD, LeBedis CA, MD, Penn DR, et al: Ileal Pouch-Anal Anastomosis Surgery: Anatomy, Postoperative Complications, and Image-Guided Intervention. Semin Ultrasound CT MRI 2013;34:299-310.
- Bach Sp, Mortensen NJ: Ileal pouch surgery for ulcerative colitis. World J Gastroenterol 2007 June 28; 13(24): 3288-3300.
- STRYKER S; DAUBE J; KELLY K y colab.: Anal sphinter electromyography after colectomy, mucosal proctectomy and ileoanal anastomosis Arch Surg 1985; 120:713-716.
- Gemlo BT, Belmonte C, Wiltz O, Madoff RD. Functional assessment of ileal pouch-anal anastomotic techniques. Am J Surg 1995; 169: 137-141; discussion 141-142.
- Larson DW, MD, Cima RR, MD, Dozois EJ, et al: Safety, Feasibility, and Short-term Outcomes of Laparoscopic Ileal-Pouch-Anal Anastomosis. A Single Institutional Case-Matched Experience. Ann Surg 2006;243: 667–672.
- Seow-Choen a, Tsunoda a, Nicholls RJ. Prospective random- ized trial comparing anal function after handsewn ileoanal anastomosis versus stapled ileoanal anastomosis without mu- cosectomy in restorative proctocolectomy. Br J Surg. 1991; 78:430–434.
- Luukkonen P, Jarvinen h. stapled versus hand sutured ileoanal anastomosis in restorative proctocolectomy: a prospective ran- domized trial. Arch Surg. 1993;128:437–440.
- Reilly WT, Pemberton JH, Wolff BG, et al. Randomized prospec- tive trial comparing ileal pouch-anal anastomosis performed by excising the anal mucosa to ileal pouch-anal anastomosis. Ann Surg. 1997; 225:666–676.
- Bednarz W, Olewinski R, Wojczys R, Sutkowski K, Domoslawski P, Balcerzak W. Ileal-pouch-anal anastomosis after restor- ative proctocolectomy in patients with ulcerative colitis or familial adenomatous polyposis. Hepatogastroenterology. 2005;52:1101–1105.
- Remzi FH, Fazio VW, Delaney CP, et al: Dysplasia of the anal transitional zone after ileal pouch-anal anastomosis: results of prospective evaluation after a minimum of ten years.
- Ziv Y, Fazio VW, Sirimarco MT, et al: Incidence, risk factors, and treatment of dysplasia in the anal transitional zone after ileal pouch-anal anastomosis. Dis Colon Rectum. 1994 Dec;37(12):1281-5.
- Nobel T, Khaitov S, Greenstein AJ, et al: Controversies in J Pouch Surgery for Ulcerative Colitis: A Focus on Handsewn Versus Stapled Anastomosis. Inflamm Bowel Dis 2016;22:2302–2309.
- Lencinas SM, Peczan CE, Contreras M, et al: Rev. argent. coloproctología Cirugía de la colitis ulcerosa. Necesidad de una adecuada técnica quirúrgica. Presentación de un caso y revisión de la literatura; 18(1): 305-307.
- McIntyre P; Pemberton, J Beart R: Double stapler vs handsewn ileal pouch anastomosis in patient with chronic ulcerative colitis 37(5):430-433, 1994.
- Graziano A, Lumi CM, Gutierrez A, et al: Anastomosis ileoanal con reservorio ileal en “J”: resultados funcionales. Rev Argent Cir 1995;69(3/4): 100-7.
- Fraise M, Graziano A: Ileostomías. En Patología del Intestino delgado Crosetti E, Boerr L, Bai J (Eds). Ed. Científica Interamericana. 1987:369-381.
- Singh B, Mortensen N, Shorthouse AJ: defunctioning ileostomy following restorative proctocolectomy. Ann R Coll Surg Engl 2008; 90: 541–545.
- Helavirat I, Huhtala H, Hyoty M, et al:Restorative Proctocolectomy For Ulcerative colitis in 1985–2009.Scandinavian Journal of Surgery 2016;105(2):73–77.
- Tjandra JJ, Fazio VW, Milsom JW et al. Omission of temporary diversion in restorative proctocolectomy – is it safe? Dis Colon Rectum 1993; 36: 1007–14.
- Mennigen R, Senninger N, Bruwer M, et al. Impact of defunctioning loop ileostomy on outcome after restorative proctocolectomy for ulcerative colitis. Int J Colorectal Dis 2011;26:627–33.
- Weston-Petrides GK, Lovegrove RE, Tilney HS, et al: Comparison of Outcomes After Restorative Proctocolectomy With or Without Defunctioning Ileostomy. Arch Surg. 2008;143(4):406-412.
- Gray BW, Drongowski RA, Hirschl RB, et al: Restorative proctocolectomy without diverting ileostomy in children with ulcerative colitis. Journal of Pediatric Surgery (2012) 47, 204–208.
- Hurst RD: IBD: Elective surgical management in patients with ulcerative colitis How many stages? Dificult Decisions in colorectal surgery. Chapter 5.
- Sahami S, Buskens CJ, Fadok TY, et al: Defunctioning Ileostomy is not Associated with Reduced Leakage in Proctocolectomy and Ileal Pouch Anastomosis Surgeries for IBD. Journal of Crohn’s and Colitis, 2015, 1–7.
- Remzi FH, Fazio VW, Gorgun E, et al: The outcome after restorative proctocolectomy with or without defunctioning ileostomy. Dis Colon Rectum. 2006 Apr;49(4):470-7.
- Heuschen UA, Hinz U, Allemeyer Eh, et al: One or two stage procedure for restorative proctolectomy. Annals of surgery 2001;234(6):788-794.
- Sugerman HJ, Sugerman El, Meador JG, et al: Ileal pouch anal anastomosis without ileal diversion. Annals of surgery 2000;232(4):530-541.
- Samples J, Evans K, Chaumont N, et al: Anastomosis: An Innovative and Effective Alternative to Standard Resection in Ulcerative Colitis. J Am Coll Surg 2017;224:557e563.
- Zittan E, Wong-Chong N, Ma GW, et al: modified 2-stage ileal pouch-anal anastomosis results in lower rate of anastomotic leak compared to traditional 2-stage surgery for ulcerative colitis. Doi : 10.1093/ecco-jcc/jjw069.
- Lefevre JH, Bretagnol F, Ouaissi M, et al: Total laparoscopic ileal pouch-anal anastomosis: prospective series of 82 patients. Surg Endosc (2009) 23:166–173.
- Sica GS, Biancone L: Surgery for inflammatory bowel disease in the era of laparoscopy. World J Gastroenterol 2013 April 28; 19(16): 2445-2448.
- Kessler H, Mudter J, Hohenberger W: Recent results of laparoscopic surgery in inflammatory bowel disease. World J Gastroenterol 2011 March 7; 17(9): 1116-1125.
- Dolejs S, Kennedy G, Heise CP: Small Bowel Obstruction Following Restorative Proctocolectomy: Affected by a Laparoscopic Approach? J Surg Res. 2011 October; 170(2): 202–208.
- Antolovic D, Kienle P, Knaebel HP, et al: Totally laparoscopic versus conventional ileoanal pouch procedure design of a single-centre, expertise based randomised controlled trial to compare the laparoscopic and conventional surgical approach in patients undergoing primary elective restorative proctocolectomy- LapConPouch-Trial. BMC surgery 2006,6:13.
- Ahmed Ali U, Keus F, Heikens JT, et al: Open versus laparoscopic (assisted) ileo pouch anal anastomosis for ulcerative colitis and familial adenomatous polyposis (Review). he Cochrane Library 2009, Issue 2.
- Schwenk W, Haase O, Neudecker JJ, et al: Short term benefits for laparoscopic colorectal resection (Review). The Cochrane Library 2008, Issue 4.
- HASEGAWA H, WATANABE M, BABA H, et al: Laparoscopic Restorative Proctocolectomy for Patients with Ulcerative Colitis. Journal Of Laparoendoscopic & Advanced Surgical Techniques Volume 12, Number 6, 2002.
- Neumann PA, Emile Rijcken E: Minimally invasive surgery for inflammatory bowel disease: Review of current developments and future perspectives. World J Gastrointest Pharmacol Ther 2016 May 6; 7(2): 217-226.
- Dignass A, Lindsay JO, Sturm A, et al: Second European evidence-based consensus on the diagnosis and management of ulcerative colitis Part 2: Current management (Spanish version). http://dx.doi.org/10.1016/j.rgmx.2014.10.007.
- Travis SPL, Stange EF, Lémann M, et al: European evidence-based Consensus on the management of ulcerative colitis: Current management. Journal of Crohn’s and Colitis (2008) 2, 24–62.
- LARSON DW, PEMBERTON JP: Current Concepts and Controversies in Surgery for IBD. GASTROENTEROLOGY 2004;126:1611–1619.
- Kalpesh J, Shah A: Laparoscopic total proctocolectomy with ileal pouch anal anastomosis for ulcerative colitis. J Minim Acces Surg 2015;11(3)177-183.
- Madnani MA, Mistry JH, Soni HN, et al: Laparoscopy restorative proctocolectomy ileal pouch anal anastomosis: How I do It?
- Maartense S, Dunker, Slors JF, et al: Hand-Assisted Laparoscopic Versus Open Restorative Proctocolectomy With Ileal Pouch Anal Anastomosis. A Randomized Trial. Ann Surg 2004;240: 984–992. J Minim Acces Surg 2015;11(3):218-222.
- Rotholtz N, Lencinas SM, Aued L, et al: Tratamiento laparoscópico de la colitis ulcerosa www.aac.org.ar/congreso77/laminas/coloproctologia/lam_coloproctologia_36.html
- Rotholtz, N; Estruch C, Bun M; et al: Tratamiento laparoscópico de la colitis ulcerosa: experiencia inicial. Rev Argent Cir 2005; 89:(5-6):245-252.
- Canelas A: Abordaje laparoscópico en colitis ulcerosa. Rev Arg Coloproct 2010;21(4):276-283.
- Rossi, G; Ojea Quintana, G; Bonadeo, F; et al: Laparoscopía colorrectal: evaluación de 100 casos consecutivos Rev. argent. coloproctología; 17(4): 243-249.
- Collia Avila KA; Muñoz JP; Cuenca Abente F, et al: cirugía laparoscopica en colitis ulcerosa. Resultados a mediano plazo en un hospital municipal. Acta Gastroenterológica Latinoamericana 2009, vol. 39, núm. 3, 2009, pp. s5-s28.
- Remzi FH, Kirat HT, Kaouk JH, et al. Single-port laparoscopy in colorectal surgery. Colorectal Dis. 2008;10(8):823–826.
- Bucher P, Pugin F, Morel P. Single port access laparoscopic right hemicolectomy. Int J Colorectal Dis. 2008;23(10):1013–1016.
- Geisler DP, Kirat HT, Remzi FH: Single-port laparoscopic total proctocolectomy with ileal pouch-anal anastomosis: initial operative experience. Surg Endosc. 2011 Jul;25(7):2175-8.
- Holder-Murray J, Marsicovetere P, Holubar SD: Minimally Invasive Surgery for Inflammatory Bowel Disease. Inflamm Bowel Dis 2015;21(6):1443-1458.
- de Groof EJ, Buskens Cj, Bemelman WA: Single-Port Surgery in Inflammatory Bowel Disease: A Review of Current Evidence. World J Surg. 2016; 40: 2276–2282.
- Fichera A, Zoccali M, Gullo R: Single incision (“scarless”) laparoscopic total abdominal colectomy with end ileostomy for ulcerative colitis. J Gastrointest Surg. 2011 Jul;15(7):1247-51.
- Fichera A, Zoccali M: Single-incision laparoscopic total abdominal colectomy for refractory ulcerative colitis. Surg Endosc 2012;26(3):862–868.
- McLemore EC, Leland H, Devaraj B, et al: Transanal Endoscopic Surgical Proctectomy for Proctitis Case Series Report: Diversion, Radiation, Ulcerative Colitis, and Crohn’s Disease. Global Journal of Gastroenterology & Hepatology, 2013, 1, 51-57.
- Liyanage C, Ramwell A, Harris GJ, et al: Transanal endoscopic microsurgery: a new technique for completion proctectomy. Colorectal Dis. 2013 Sep;15(9):e542-7.
- Al Furajii H, Kennedy N2, Cahill RA: Abdomino-endoscopic perineal excision of the rectum for benign and malignant pathology: Technique considerations for true transperineal verus transanal total mesorectal excision endoscopic proctectomy. J Minim Access Surg. 2017 Jan-Mar;13(1):7-12.
- Leo CA, Samaranayake S, Perry-Woodford ZL,et al: Initial experience of restorative proctocolectomy for ulcerative colitis by transanal total mesorectal rectal excision and single-incision abdominal laparoscopic surgery. Colorectal Dis. 2016 Dec;18(12):1162-1166.
- Bulian DR, Runkel N, Burghardt J, et al: Natural Orifice Transluminal Endoscopic Surgery (NOTES) for colon resections--analysis of the first 139 patients of the German NOTES Registry (GNR). Int J Colorectal Dis. 2014 Jul;29(7):853-61.
- Lacy AM, Saavedra-Perez D, Bravo R, et al: Minilaparoscopy-assisted natural orifice total colectomy: technical report of a minilaparoscopy-assisted transrectal resection. Surg Endosc. 2012 Jul;26(7):2080-5.
- Tasende MM, Delgado S, Jimenez M, et al: Minimal invasive surgery: NOSE and NOTES in ulcerative colitis. Surg Endosc. 2015 Nov;29(11):3313-8.
- Michelassi F, Lee J, Rubin M, et al: Long-term Functional Results After Ileal Pouch Anal Restorative Proctocolectomy for Ulcerative Colitis. A Prospective Observational Study. Ann Surg 2003;238: 433–445
- Farouk R, Pemberton JH, Wolff BW, et al. Functional Outcomes After Ileal Pouch-Anal Anasto- mosis for Chronic Ulcerative Colitis. Ann Surg 2000; 231:919-926.
- Delaney CP, Remzi FH, Gramlich T, et al: Equivalent Function, Quality of Life and Pouch survival Rates After Ileal Pouch-Anal Anastomosis for Indeterminate and Ulcerative Colitis. Ann Surg 2002;236:43-48.
- Gualdrini U, Coraglio M, Filippa L, et al: Resultados funcionales a largo plazo luego de la coloproctectomía con reservorio ileal en pacientes con y sin complicaciones postoperatorias. Acta Gastroenterol Latinoam - Septiembre 2007;VOL 37:No3.
- Lightner AL, Mathis KL, Dozoi EJ, et al: Results at Up to 30 Years After Ileal Pouch–Anal Anastomosis for Chronic Ulcerative Colitis. Inflamm Bowel Dis 2017;23:781–790.
- Fazio VW, O’Riordain MG, Lavery IC, et al: Long-term functional outcome and quality of life after stapled restorative proctocolectomy. Ann Surg. 1999 Oct;230(4):575-84; discussion 584-6.
- Galandiuk S, Wolff BG, Dozois RR, et al: Ileal pouch-anal anastomosis without ileostomy. Dis Colon Rectum. 1991 Oct;34(10):870-3.
- Cohen Z, McLeod RS, Stephen W, et al: Continuing evolution of the pelvic pouch procedure. Ann Surg. 1992 Oct;216(4):506-11; discussion 511-2.
- Tjandra JJ, Fazio VW, Milsom JW, Lavery et al: Omission of temporary diversion in restorative proctocolectomy--is it safe? Dis Colon Rectum. 1993 Nov;36(11):1007-14.
- Gorfine SR, Gelernt IM, Bauer JJ, et al: Restorative proctocolectomy without diverting ileostomy. Dis Colon Rectum. 1995 Feb;38(2):188-94.
- Williamson ME, Lewis WG, Sagar PM, et al: One-stage restorative proctocolectomy without temporary ileostomy for ulcerative colitis: a note of caution. Dis Colon Rectum. 1997 Sep;40(9):1019-22.
- Ikeuchi H, Nakano H, Uchino M, et al: Safety of one-stage restorative proctocolectomy for ulcerative colitis. Dis Colon Rectum. 2005 Aug;48(8):1550-5.