CAPÍTULO 7
Colitis ulcerosa
INTRODUCCIÓN
La colitis ulcerosa, al igual que la enfermedad de Crohn, es una patología crónica de causa desconocida en cuya génesis están involucrados factores inmunológicos, genéticos y ambientales, y a diferencia de está, presenta localización colorrectal comenzando en el recto en forma ascendente, simétrica y continua, con una afectación perineal poco frecuente (10-17%).1,2 Y como veremos en el transcurso de los capítulos, la cirugía se considera curativa en gran número de casos.
Puede asociarse a manifestaciones extracolónicas articulares, cutáneas, oculares, hemáticas, renales y hepáticas (en especial colangitis esclerosante primaria, la cual presenta una evolución independiente de la colectomía).
Los pacientes se presentan con aumento del número de deposiciones con moco y sangre, acompañados o no de dolor abdominal, pujo y tenesmo. Para su diagnóstico existen criterios de sospecha, siendo el diagnóstico de certeza el anatomopatológico (Criterios de Lennard Jones) (Tabla 21). En un 80% de los casos alterna periodos de actividad y remisión (crónica recurrente), pero un 5% continua con actividad clínica persistente (crónica continua) (cuadro 1).
Cuadro 1: Evolución de la CU
De acuerdo a la extensión de la afectación se clasifica en: proctitis ulcerosa, colitis izquierda o pancolitis. Mientras que de acuerdo a su actividad puede ser una colitis en remisión, leve, moderada o grave (Tabla 22: Clasificación de Montreal), siendo mas utilizado para evaluar la actividad el índice de Truelove Witts modificado (Tabla 23).
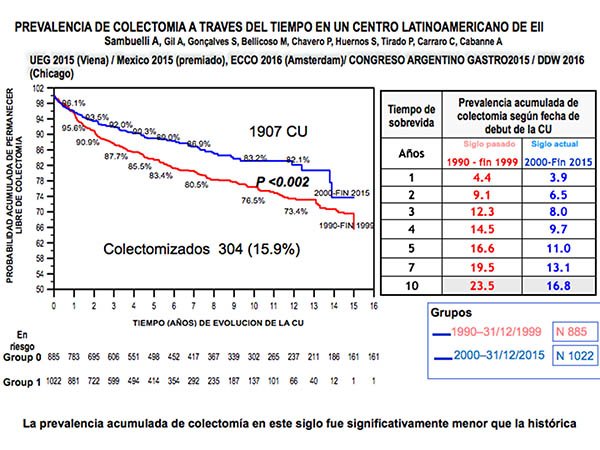
A pesar de los constantes avances en el tratamiento médico, entre un 203-5 y 40%6 de los pacientes continúan siendo quirúrgicos,7-12 aunque en los últimos años mas del 90% se operan en forma electiva.2,5 Sambuelli y cols. presentan un trabajo comparativo entre la era pre utilización de agentes biológicos e inmunosupresores, encontrando diferencias significativas en los grupos en cuanto a la necesidad de colectomía entre ambos, siendo menor con la utilización de estas medicaciones (Esquema 1).
Las indicaciones quirúrgicas de la CU surgen de las complicaciones, las cuales podrán requerir una cirugía de emergencia o programada, incluyendo en este último grupo las indicaciones obligatorias y las electivas.
Al igual que en la cirugía en la Enfermedad de Crohn, existen factores que predisponen a las complicaciones postoperatorias, especialmente sépticas y las dehiscencias anastomóticas. La cirugía de urgencia se ha asociado a mayor morbimortidad. Raramente en la urgencia se disponga del tiempo necesario para corregir los factores que influyen negativamente en los resultados postoperatorios. Actualmente la mayoría de los grupos, entre los cuales nos incluimos, sugieren realizar colectomía subtotal con abocamiento de cabos como primer tiempo, para luego realizar la proctectomía y el reservorio ileal en pacientes que llevan tratamiento con 20 mg/día o más de prednisolona o su equivalente durante más de 6 semanas, o en aquellos tratados con infliximab dentro de las 12 semanas previas a la cirugía.10,14
Tabla 21: Criterios diagnósticos de Lennard Jones5,24
|
Criterios clínicos |
2) Proctorragia - Diarrea crónica (10% puede tener constipación) - dolor abdominal - manifestaciones extraintestinales |
|
Criterios radiológicos |
- cambios mucosos: mucosa granular, úlceras especulares o en botón de camisa, pseudopólipos - cambios de calibre: estrechamiento de la luz (aumento del espacio recto sacro), acortamiento del colon, perdida de haustración |
|
Criterios endoscópicos |
- mucosa eritematosa, granular, edematosa y o friable - exudado o ulceraciones - hemorragia al roce o espontánea - pseudopolipos y pólipos - lesiones continuas y con afectación casi constante del recto |
|
Criterios anatomopatológicos |
- Mayores: inflamación exclusiva de la mucosa, úlceras superficiales, distorsión de las criptas, microabscesos, depleción de células caliciformes - Menores: infiltrado inflamatorio crónico difuso, aumento de la vascularización mucosa, metaplasia de las células de Paneth, atrofia mucosa, hiperplasia linfoide |
Tabla 22: Clasificación de Montreal de la Colitis Ulcerosa
|
Extensión de la enfermedad |
E1: proctitis ulcerosa (afección limitada al recto) E2: Colitis izquierda o CU distal (afectación distal al angulo esplénico) E3: Colitis ulcerosa extensa/pancolitis (afectación proximal al ángulo esplénico) |
|
Gravedad de la enfermedad |
S0: remisión clínica, paciente asintomático S1: Leve: cuatro o menos deposiciones/día con o sin síntomas sistémicos y marcadores normales S2: Moderada: cinco o más deposiciones/día con signos de inflamación sistémica S3: Grave: al menos 6 deposiciones/día con sangre, taquicardia (>90 lat/min), fiebre >37,5, hemoglobina <10,5 gr%; eritrosedimentación mayor a 30 mm/h |
Figura 1: Cuadro cedido por Dra. Alicia Sambuelli, donde se observa una mayor probabilidad de no requerir colectomía a partir del año 2000, momento en que comienzan con las drogas inmunosupresoras y los agentes biológicos.
Tabla 23: Índice de Truelove y Witts modificada24
|
Variable |
3 puntos |
2 puntos |
1 punto |
|
Número de deposiciones |
> 6 |
4 - 6 |
< 4 |
|
Sangre en las deposiciones |
++/+++ |
+ |
- |
|
Hemoglobina (g/L) Hombres Mujeres |
<10 <10 |
10 - 14 10 - 12 |
> 14 > 12 |
|
Albúmina (g/dl) |
< 30 |
30 - 32 |
> 32 |
|
Fiebre |
> 38 |
37 - 38 |
< 37 |
|
Taquicardia (lat/min) |
> 100 |
80 - 100 |
< 80 |
|
Eritrosedimentación |
> 30 |
15 - 30 |
< 15 |
|
Leucocitos |
>13.000 |
10.000 - 13.000 |
< 10.000 |
|
Potasemia Mequiv/L |
< 3 |
3 - 3,8 |
> 3.8 |
INDICACIONES QUIRÚRGICAS
Existen indicaciones de urgencia y electivas, estas últimas nos permiten programar la cirugía y contar en algunos casos con equipos quirúrgicos más entrenados para realizar intervenciones menos invasivas (tal como un abordaje laparoscópico), o acortar el número de tiempos quirúrgicos (un tiempo aquellos grupos que la realicen o dos tiempos a lo cual nuestro grupo adscribe).
Entre las causas de cirugía encontramos:2,4,6
- Enfermedad crónica intratable.
- Falta de respuesta con altas dosis de corticoides
- Recurrencia de los síntomas luego de la suspensión de los corticoides.
- Progresión de la enfermedad a pesar de las dosis máximas del tratamiento médico.
- Complicaciones severas relacionadas con los efectos adversos del tratamiento médico.
- Pacientes que presentan displasia o cáncer en el seguimiento a largo plazo.
- Estenosis colónicas.
- Exacerbaciones agudas de la enfermedad que no responden al tratamiento médico.
- Complicaciones agudas: hemorragia, megacolon tóxico, colitis fulminante, perforación.
- Manifestaciones extracolónicas.
- Retardo del crecimiento en niños.
BIBLIOGRAFÍA
- Bennis M, Tiret E: Surgical management of ulcerative colitis. Langenbecks Arch Surg (2012) 397:11–17.
- Graziano A, Ramirez Rojas PA, Collia Avila, K: Rectocolitis Ulcerosa Inespecifica: Tratamiento Quirúrgico. III 351.
- Kühn F, Klar E: Surgical Principles in the Treatment of Ulcerative Colitis. Viszeralmedizin 2015;31:246–250.
- Metcalf AM: Elective and Emergent Operative. Management of Ulcerative Colitis. Surg Clin N Am 87 (2007) 633–641.
- Del Val Hinojosa J; Mateu PN; et al: conductas de actuación en la Enfermedad Inflamatoria Crónica Intestinal, 2014. Edita: Ergon. C/ Arboleda.
- Surlin V, Copaescu C, Saftoiu A: An Update to Surgical Management of Inflammatory Bowel Diseases. http://dx.doi.org/10.5772/53057.
- Nickerson P, Merchea A: Perioperative Considerations in Crohn Disease and Ulcerative Colitis. Clin Colon Rectal Surg 2016;29:80–84.
- Neumann PA; Mennigen RB, Senninger N, et al: Timing of Restorative Proctocolectomy in Patients With Medically Refractory Ulcerative Colitis: The Patient`s Point of View. Dis Colon Rectum 2012; 55: 756–761.
- Zaharie R, Zaharie F, Mocan L, et al: Surgical Outcome of Inflammatory Bowel Disease - Experience of a Tertiary Center. Chirurgia 2013;108(6):812-815.
- Millan Scheiding M, Rodriguez Moranta F, Kreisler Moreno E, et al: Estado actual del tratamiento quirúrgico electivo de la colitis ulcerosa. Revision sistemática. Cir. Esp.2012;90(9):548–557.
- Mowat C, Cole A, Windsor A, et al: Guidelines for the management of inflammatory bowel disease in adults. Gut 2011;60:571e607.
- Hancock L, Windsor AC, Mortensen NJ: Inflammatory bowel disease: the view of the surgeon. Colorectal Disease 2006;8 (Suppl. 1):10–14.
- Aberra FN, Lewis JD, Hass D, Rombeau JL, Osborne B, Lichtenstein GR. Corticosteroids and immunomodulators: postoperative infectious complication risk in inflammatory bowel disease patients. Gastroenterology. 2003;125:320–7.
- Øresland T, Bemelman WA, Gianluca M. Sampietro GM: European evidence based consensus on surgery for ulcerative colitis. Journal of Crohn’s and Colitis, 2015, 4–25.
- Afzali A, Park CJ, Zhu K, et al: Preoperative Use of Methotrexate and the Risk of Early Postoperative Complications in Patients with Inflammatory Bowel Disease. Inflamm Bowel Dis 2016;22:1887–1895.
- Ferrari L, Krane MK, fichera A: Inflammatory bowel disease surgery in the biologic era. World J Gastrointest Surg 2016;27:8(5):363-370.
- Mor IJ, Vogel JD, da Luz Moreira A, et al: Infliximab in ulcerative colitis is associated with an increased risk of postoperative complications after restorative proctocolectomy. Dis Colon Rectum. 2008 Aug;51(8):1202-7; discussion 1207-1.
- Yang Z, Wu Q, Wu K, Fan D: Meta-analysis: pre-operative infliximab treatment and short-term post-operative complications in patients with ulcerative colitis. Aliment Pharmacol Ther. 2010 Feb 15;31(4):486-92.
- Selvasekar CR, Cima RR, Larson DW, et al: Effect of infliximab on short-term complications in patients undergoing operation for chronic ulcerative colitis. J Am Coll Surg. 2007 May;204(5):956-62; discussion 962-3.
- Kunitake H, Hodin R, Shellito PC, et al: Perioperative treatment with infliximab in patients with Crohn’s disease and ulcerative colitis is not associated with an increased rate of postoperative complications.J Gastrointest Surg. 2008 Oct;12(10):1730-6; discussion 1736-7.
- Ferrante M, D’Hoore A, Vermeire S, et al: Corticosteroids but not infliximab increase short-term postoperative infectious complications in patients with ulcerative colitis. Inflamm Bowel Dis. 2009 Jul;15(7):1062-70.
- Barnes EL, Goldin A, Winter R, et al: Sequential Combination Therapy Versus Monotherapy: A Lack of Benefit in Time to Inflammatory Bowel Disease-Related Surgery. Dig Dis Sci (2016) 61:3261–3269.
- Alsaleh A, Gaidos JKJ, Kang L, et al: Timing of Last Preoperative Dose of Infliximab Does Not Increase Postoperative Complications in Inflammatory Bowel Disease Patients. Dig Dis Sci (2016) 61:2602–2607.
- Gomollón F, García-López S, Sicilia B, et al: The GETECCU clinical guideline for the treatment of ulcerative colitis: A guideline created using GRADE methodology. Guía clínica GETECCU del tratamiento de la Colitis Ulcerosa elaborada con la metodología GRADE. Gastroenterol Hepatol. 2013;36(7):483.e1-483.e46.