Colitis ulcerosa y enfermedad de Crohn
INTRODUCCIÓN
La enfermedad de Crohn (EC) y la colitis ulcerosa (CU) son enfermedades inflamatorias intestinales de causa desconocida con una génesis multifactorial que afectan todo el tracto digestivo, desde la boca al ano, como la EC o solo el colon y/o el recto.
El pico de incidencia se encuentra entre los 15 y los 30 años, siendo más frecuente la CU en hombres y la EC en las mujeres. En España la prevalencia de la Enfermedad Inflamatoria Intestinal es 1.5 - 2.5 por 1000 habitantes. Los estudios epidemiológicos demuestran un incremento constante en la incidencia de Colitis Ulcerosa y Enfermedad de Crohn, con tasas de 7.92 y 7.47 casos/100.000 habitantes/año respectivamente. En países occidentales estas se sitúan alrededor de 2/100.000 para la CU y de 4.5/100.000 para la EC y la prevalencia global se estima en el 0.4%.1
En Estados Unidos el CDC - Centers Disease Control2 informa una prevalencia de 2.6 a 199 casos por 100.000 personas (201 por 100.000 adultos) para enfermedad de Crohn, y 37 a 246 casos por 100.000 personas (238/100.000 adultos) para colitis ulcerosa.
Las mayores tasas de prevalencia e incidencia se encuentran en Europa Occidental y Norte América, siendo los países asiáticos, los latinoamericanos y los de Europa Oriental los que presentan los niveles más bajos,3 aunque nuestro país no cuenta con datos.
En el hospital de gastroenterología Dr. Carlos Bonorino Udaondo el grupo enfermedades inflamatorias, liderado por la Dra. Alicia Sambuelli, ha registrado 4061 pacientes (2883 CU, 1178 EC). De los datos de obtenidos de las estadísticas del Ministerio de Salud del Gobierno de la Cuidad de Buenos Aires, entre el 2008 y el 2010, los pacientes con enfermedad inflamatoria intestinal representan el 7 al 7.5% de las internaciones. Entre el 2008 y el 2016 el número de consultas al sector de enfermedad inflamatoria intestinal por año tuvo una media de 3293,5 encontrando un incremento cercano al 100% de las consultas (2364 versus 4457), siendo la mayoría pacientes en seguimiento. La media de casos nuevos al año que concurren al hospital fue de 164.5.4
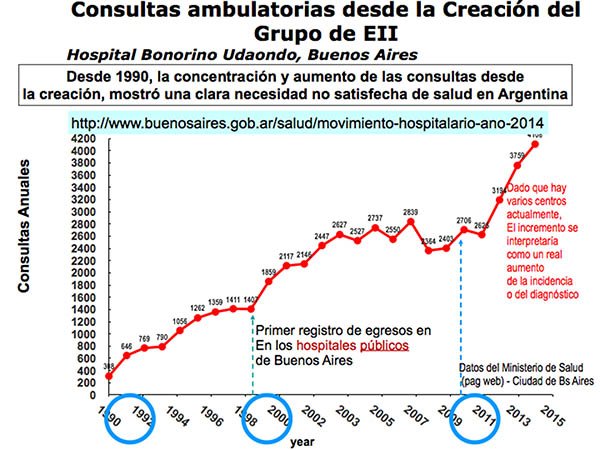
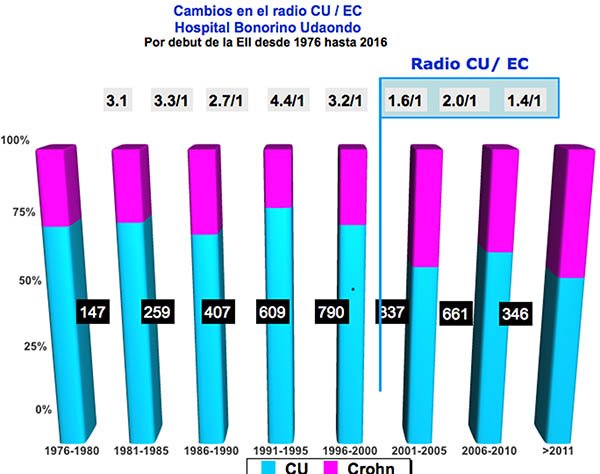
La misma autora realiza, en el año 2000, una revisión de todas las consultas realizadas por enfermedades inflamatorias en los hospitales del Gobierno de la Ciudad Autónoma de Buenos Aires, hallando un incremento constante de las mismas desde 1990, tendencia que se mantiene (figura 1), observando además que el número de casos de colitis ulcerosa y enfermedad de Crohn se fueron equiparando (figuras 2 y 3).
Figura 1: cedido por la Dra. Alicia Sambuelli, donde se observa el número creciente de consultas por Enfermedad Inflamatoria Intestinal en el ámbito de la Ciudad de Buenos Aires.
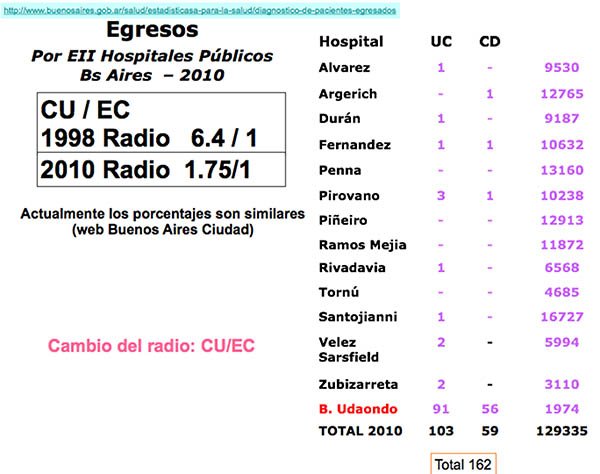
Figura 2: cambios en la relación CU y Crohn.
Figura 3: cambios de la relación CU y Crohn en el ámbito de la Ciudad de Buenos Aires en particular en el Hospital Bonorino Udaondo. Cedido por Dra. Sambuelli.
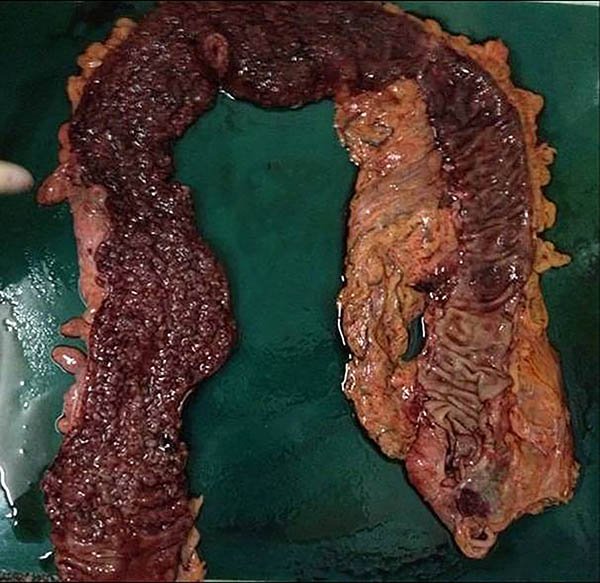
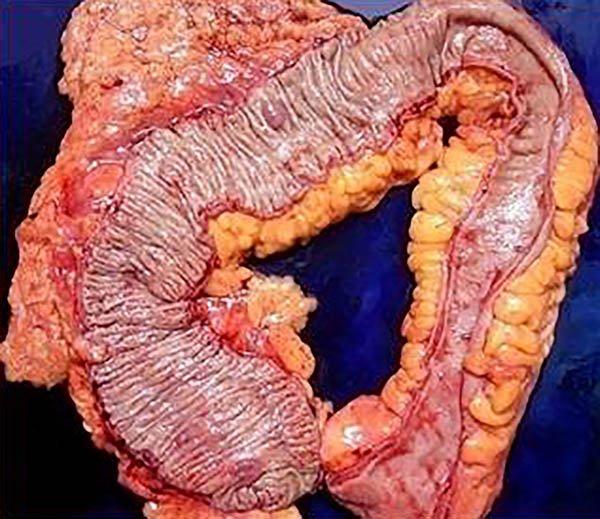
Foto 1: Pieza de colectomía por colitis ulcerosa.
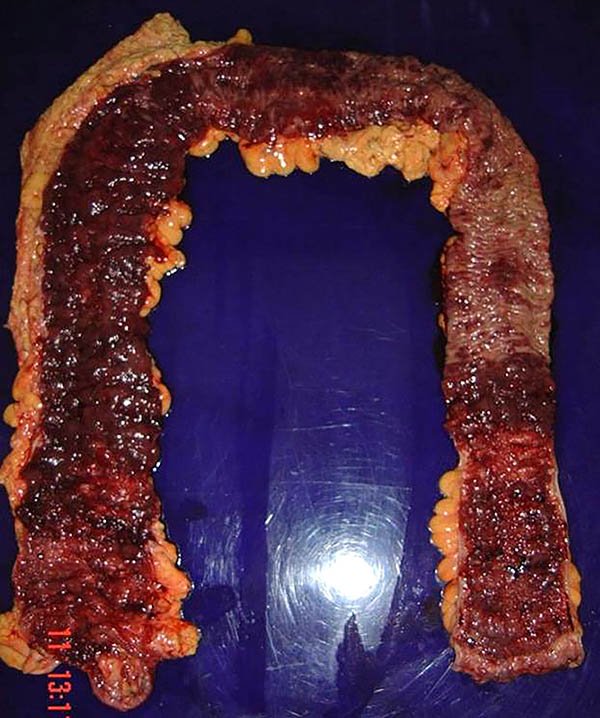
Foto 2: Pieza de colectomía por colitis ulcerosa y cáncer.
Foto 3: Pieza de colectomía por enfermedad de Crohn.
Estas patologías se caracterizan por ser crónicas y por alterar la calidad de vida de los pacientes, llegando en muchos casos a ser incapacitantes. Su tratamiento puede requerir una conducta quirúrgica, en un porcentaje no despreciable, para paliar las complicaciones de ellas o del tratamiento médico instaurado; especialmente en la EC donde se ha descripto que el riesgo de necesitar una cirugía puede llegar a un 90%.5-9 En cuanto a la CU la cirugía se considera curativa en la mayoría de los casos, pero el alto riesgo de desarrollar pouchitis o la posibilidad de presentar cáncer asociado al reservorio ileal ha puesto en duda esta idea.
Como ya se ha descripto, la enfermedad inflamatoria intestinal presenta dos subtipos principales: la colitis ulcerosa y la enfermedad de Crohn, con un conjunto de características clínicas, endoscópicas e histológicas que si bien son diferentes no siempre permiten clasificarla adecuadamente (tabla 1, fotos 1, 2 y 3). Existe alrededor de un 5 a 20% de pacientes en los cuales, a pesar de realizar un exhaustivo análisis patológico de la pieza quirúrgica, no se encuentra ningún hallazgo que sea absolutamente diagnóstico dando lugar a su categorización como colitis inespecífica.10-12
En cuanto a la signo sintomatología estos pacientes pueden presentar dolor abdominal y diarrea, los cuales no son patognomónicos, asociado a ello en algunos casos la enfermedad puede afectar zonas del intestino delgado que son de difícil o nulo alcance con la endoscopia tradicional, haciendo complicado en algunas circunstancias su diagnóstico. Hecho que en la actualidad, con los nuevos métodos de diagnóstico endoscopios, por imágenes y la utilización de la endocápsula (cuando no se sospecha estenosis) nos han permitido un mejor acercamiento diagnóstico. Otros datos que nos podrán ayudar, son los marcadores serológicos, siendo los dos anticuerpos más estudiados hasta la fecha los anti-Saccharomyces cerevisiae (ASCA) y los citoplasmáticos anti-neutrófilos perinucleares (pANCA). Estos últimos se han informado en el 60% a 80% de los pacientes con CU y en hasta el 31% de los que tienen enfermedad de Crohn, mientras que el ASCA se ha encontrado entre el 45% y el 60% de los pacientes con enfermedad de Crohn y en alrededor del 15% de los que padecen CU.
En el presente Relato nos centraremos en las Indicaciones quirúrgicas y las cirugías en las enfermedades inflamatorias intestinales.
BIBLIOGRAFÍA
- Medina Benítez E, Fuentes Lugo D, Suárez Cortina L, et al: Enfermedad inflamatoria intestinal. https://www.aeped.es
- CDC - Epidemiology of the IBD. www.cdc.gov/ibd/ibd-epidemiology.htm
- Arora SS, Malik TA: Inflammatory Bowel Disease: Epidemiology. ISBN 978-953-51-2755-0, Print ISBN 978-953-51-2754-3.
- http://www.buenosaires.gob.ar/salud/estadisticas-para-la-salud
- Toh JWT, Steward P, Richard MJFX, et al: Indications and surgical options for samll bowel, large bowel and perianal Crohn’s disease. Wordl J Gastroenterol 2016;22(40):8892-8904.
- Van Assche G, Dignass A, Reinisch W, et al: The second European evidence-based Consensus on the diagnosis and management of Crohn’s disease: Special situations. Journal of Crohn’s and Colitis (2010) 4, 63–101.
- Lichtenstein GR, Hanauer SB, Sandborn WJ, et al: Management of Crohn’s Disease in Adults. Am J Gastroenterol 2009;1-19.
- Patel KV, Darakshan AA, Griffin N, et al: Patient optimization for surgery relating to Crohn disease. Gastroenterology and hepatology 2016;13:707-719.
- Rotholtz N, Bun, M, Lencinas S, et al: Tratamietno quirurgico de la enfermedad de Crohn abdominal. Rev Argent Cirug, 2006;90(5-6):235-244.
- Jackson KL, Stocchi L, Duraes L, et al: Long-Term Outcomes in Indeterminate Colitis Patients Undergoing Ileal Pouch-Anal Anastomosis: Function, Quality of Life, and Complications. J Gastrointest Surg (2017) 21:56–61.
- Tremaine WJ: Diagnosis and Treatment of Indeterminate Colitis. Gastroenterol & Hepatol 2011;7(12):826-828.
- Travis SPL, Stange EF, Lémann M, et al: European evidence-based Consensus on the management of ulcerative colitis: Current management. Journal of Crohn’s and Colitis (2008) 2, 24–62.