Aplicación de Formalina al 4% para el Tratamiento de la Rectitis Actínica Hemorragia Refractaria: Variantes Técnicas y Resultados
REV ARGENT COLOPROCT | 2015 | VOL. 26, Nº 4 : 211-217
ARTÍCULO ORIGINAL
Aplicación de Formalina al 4% para el Tratamiento de la Rectitis Actínica Hemorragia Refractaria: Variantes Técnicas y Resultados
Trabajo para optar a Miembro Titular SACP
Juan Mariano Ganduglia
MAAC, Especialista en Coloproctología. Médico de guardia del Hospital Juan A. Fernández. Médico Coloproctólogo de Planta H.Z.G.A. Dr. Alberto Balestrini. División Cirugía, sector Coloproctología Hospital Juan A. Fernandez. C.A.B.A.
Juan Mariano Ganduglia
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
RESUMEN
Introducción: Varios tratamientos se utilizan para la rectitis actínica hemorrágica, entre ellos corticoides, sucralfato, mezalasina y distintas variantes de cauterización endoscópica, aunque ninguno puede considerarse de elección. En este contexto, la aplicación local de formalina al 4% ha demostrado ser efectiva y segura cuando han fracasado otros tratamientos conservadores.
Objetivo: Comunicar nuestra experiencia en el tratamiento de la rectitis actínica sangrante con formalina, describiendo las variantes técnicas de su aplicación y los resultados.
Diseño: Observacional retrospectivo.
Lugar de aplicación: Hospital público de la Ciudad de Buenos Aires.
Pacientes y Método: Se revisaron registros hospitalarios de 10 pacientes (7 mujeres) de edad promedio 61,1±15,6 (rango 28-81) años, con rectitis sangrante posterior a radioterapia pelviana. La dosis osciló entre 7400 y 8000 cGy y el sangrado comenzó en promedio 7,2±3,1 (rango 2-12) meses luego de finalizada la misma. Todos los pacientes presentaban anemia y habían recibido uno o más tratamientos conservadores previos sin respuesta, tres de los cuales habían requerido transfusiones. La terapia con formalina se realizó con dos modalidades: Grupo I: hisopo embebido en formalina al 4% a ph 7 puesto en contacto con la superficie sangrante durante 1-2 minutos. Grupo II: instilación de un volumen de 100-200 ml, en bolos de 30-40 ml por área sangrante, mantenidos en contacto durante 30-60 segundos con posterior aspiración y lavado con solución fisiológica entre los bolos y al final del procedimiento. La respuesta fue considerada completa cuando el sangrado cesó por completo o sólo hubo esporádicas y escasas pérdidas hemáticas, que no requirieron ningún tratamiento. La respuesta parcial se definió como la mejoría en frecuencia y magnitud del sangrado que no requirió otra terapia agresiva.
Resultados: Se trataron 10 pacientes (Grupo I: 8 y Grupo II: 2). La respuesta fue completa en 9 (90%) pacientes, en 5 con una sola aplicación (Grupo I: 4 y Grupo II: 1) y en 4 con dos aplicaciones (Grupo I). Fue parcial en 1 paciente (Grupo II). La mediana del seguimiento fue de 12 (rango, 1-79) meses. No hubo complicaciones ni efectos adversos.
Conclusión: En esta serie preliminar la utilización de formalina al 4% logró una respuesta completa en el 90% de los casos de sangrado por rectitis actínica refractaria a otras terapéuticas conservadoras. Es un método eficaz, económico, ampliamente disponible y con nulas o escasas complicaciones, lo que en nuestra opinión lo convierte en la terapéutica de primera línea para la rectitis hemorrágica sangrante.
Palabras clave: Rectitis Actínica; Sangrado Rectal; Formalina
SUMMARY
Background: Several treatments are used for radiation-induced hemorrhagic proctitis, among these corticosteroids, sucralfate, mezalasina, and cauterization endoscopic variants, but none can be considered of choice. With varying results are described. In this context, the local application of 4% formalin has proven to be effective and safe when other conservative treatments have failed.
Objective: To report on our experience in the treatment of radiation-induced hemorrhagic proctitis, describing the technical variants of its implementation and results.
Design: Observational retrospective study.
Setting: Public Hospital of the City of Buenos Aires.
Patients and Methods: Hospital records of 10 patients (7 women), average age 61.1 ± 15.6 (range 28-81) years, with radiation-induced hemorrhagic proctitis after pelvic radiotherapy were reviewed. The doses ranged from 7400 to 8000 cGy and the bleeding started on average 7.2 ± 3.1 (range 2-12) months after it ended. All patients had anemia and had received one or more previous conservative treatments with no response, and three of them had required transfusions. Formalin therapy was performed in two ways: Group I: swab with 4% formalin at pH 7 in contact with the bleeding surface for 1-2 minutes. Group II: instillation of a volume of 100-200 ml, in 30-40 ml bolus by bleeding area, maintained in contact with that area for 30-60 seconds, with subsequent aspiration and washing with saline solution between the boluses and the end of the procedure. Treatment response was considered complete when the bleeding stopped completely or there was sporadic and limited blood loss not requiring any treatment. Partial response was defined as improvement in the frequency and magnitude of bleeding not requiring other aggressive therapy.
Results: 10 patients (Group II: 8, Group I: 2) were treated. The response was complete in 9 (90%) patients, in 5 with a single application (Group I. 4, Group II: 1), and in 4 with two applications (Group I). It was partial in 1 patient (Group II). Median follow-up was 12 (range, 1-79) months. There were no complications or adverse effects.
Conclusion: In this preliminary series, the local application of 4% formalin achieved a complete response in 90% of cases of radiation-induced hemorrhagic proctitis refractory to other conservative treatments. It is an effective, inexpensive, widely available method, with no or few complications, which in our opinion makes it the first-line therapy for radiation-induced hemorrhagic proctitis.
Keywords: Radiation-Induced Hemorrhagic Proctitis; Rectal Bleeding; Formalin
INTRODUCCIÓN
La rectitis actínica hemorrágica se presenta en el 1–5% de los pacientes sometidos a radioterapia por enfermedades malignas de la pelvis.1
Varios tratamientos se utilizan para su manejo, aunque ninguno puede considerarse como de elección. Entre ellos, se describen distintas drogas y procedimientos como: mezalasina, corticoides, sucralfato, probióticos, vitaminas, metronidazol oral asociado a enemas de agua o ácidos grasos de cadena corta, oxigeno hiperbárico y distintas variantes de cauterización endoscópica, con resultados variables.2-5
El tratamiento quirúrgico mediante colostomía derivativa no garantiza la detención del sangrado que solo puede asegurarse con la protectomía, con la consiguiente morbimortalidad asociada.6,7
En este contexto la aplicación local de formalina al 4% ha demostrado ser efectiva y segura cuando han fracasado otros tratamientos conservadores.2-4,8-10
El objetivo de esta presentación es comunicar nuestra experiencia en el tratamiento con formalina de la rectitis actínica sangrante, describiendo las variantes técnicas de su aplicación y los resultados.
PACIENTES Y MÉTODOS
Se revisaron retrospectivamente los registros hospitalarios de 10 pacientes (7 mujeres) de edad promedio 61,1±15,6 (rango 28-81) años, con rectitis sangrante posterior a radioterapia pelviana por cáncer del cuello uterino (7 pacientes) y próstata (3 pacientes), tratados en el Sector de Coloproctología del Hospital Juan A. Fernández, entre marzo de 2008 y junio de 2013. La dosis de radioterapia osciló entre 7400 y 8000 cGy según las distintas patologías tratadas y el sangrado comenzó en promedio 7,2±3,1 (rango 2-12) meses luego de finalizada la misma. Todos los pacientes presentaban anemia, 3 de los cuales habían requerido transfusiones.
A todos los pacientes se les realizó resctosigmoideoscopia rígida y/o flexible para evaluar la severidad, longitud y extensión proximal de la lesión. No se tomaron biopsias sistemáticamente cuando las lesiones endoscópicas fueron características, siguiendo la clasificación de Canard y col.11 quienes las gradúan en Grado 0: apariencia normal o unos pocas telangiectasias pequeñas; Grado 1: mucosa frágil con sangrado desencadenado por el pasaje del endoscopio; Grado 2: Mucosa que sangra espontáneamente en sectores; Grado 3: Mucosa sangra en forma difusa. Los casos de nuestra serie eran todos Grado 2 o 3.
Todos habían recibido uno o más tratamientos conservadores previos sin respuesta, incluidos corticoides tópicos (9), argón plasma (2), enemas de sucralfato (5) y supositorios de 5-asa (4).
La terapia se realizó luego de limpieza del recto con enema salina la noche previa, en posición de Sims y sin sedación, utilizando dos modalidades de aplicación a través de un rectosigmoidoscopio rígido: Grupo I: hisopo embebido en formalina al 4% a ph 7 puesto en contacto con la superficie sangrante durante 1-2 minutos. El rectosigmoideoscopio se retira progresivamente y se repite el procedimiento hasta tratar el área más distal comprometida,7 y Grupo II: instilación de un volumen de 100-200 ml en bolos de 30-40 ml por área sangrante que se mantuvieron en contacto con la mucosa rectal aproximadamente 30-60 segundos con posterior aspiración e irrigación de solución fisiológica para limpiar el recto y el periné entre los bolos y al final del procedimiento.12
En ambos casos es importante proteger el anodermo y región perianal con abundante vaselina sólida o jalea de lidocaína para evitar la irritación de la zona.
Se citaron los pacientes a la semana para el primer control y luego según la respuesta al tratamiento. Esta fue considerada completa cuando el sangrado cesó por completo o sólo hubo muy aisladas escasas pérdidas hemáticas que no requirieron ningún tratamiento. La respuesta parcial se definió como la mejoría en frecuencia y cantidad del sangrado que no requirió otra terapia más agresiva. Se consideró ausencia de respuesta cuando no hubo cambios o los síntomas aumentaron. Estos últimos pacientes fueron tratados nuevamente con el número de aplicaciones de formalina requeridas para el cese o disminución del sangrado, con un mínimo de una semana entre las sesiones.
RESULTADOS
Se trataron 10 (Grupo I: 8 y Grupo II: 2) pacientes. La respuesta fue completa en 9 (90%) pacientes, con una sola aplicación en 5 (Grupo I: 4 y Grupo II: 1) pacientes y con dos aplicaciones en 4 pacientes (Grupo I). Fue parcial en un paciente (Grupo II) que resangró y fue tratado con argón plasma, presentando luego sangrados esporádicos y escasos que no requieren tratamiento.
La mediana del seguimiento fue de 12 (rango, 1-79) meses. No hubo complicaciones ni efectos adversos con ambos métodos.
DISCUSIÓN
La rectitis hemorrágica inducida por la radiación es una complicación de la radioterapia para el tratamiento de los tumores malignos de la pelvis. En primer reporte de un caso data de 1915.6
Rectitis actínica aguda se refiere a la lesión inducida por la radiación durante el tiempo de la radioterapia y durante un período corto después de la finalización, que por lo general se define como de 6 meses. Casi todos los pacientes desarrollan síntomas como tenesmo o leve proctalgia al menos transitoriamente consistentes con este proceso agudo.
La forma crónica puede continuar desde la fase aguda o comenzar después de un período variable de latencia (típicamente al menos 90 días). La mayoría de los pacientes desarrollan síntomas en un mediana de 8 a 12 meses después de la finalización de la radioterapia.4
La toxicidad histológica aguda de la radiación se asocia con una variedad de cambios patológicos detectables predominantemente en la mucosa del intestino irradiado. El epitelio no puede ser reemplazado adecuadamente a causa del daño a las células progenitoras, por lo tanto la mucosa se denuda dentro de unos pocos días después de la irradiación. La atipia nuclear, el extenso edema de la mucosa, la congestión vascular, la infiltración eosinofílica de la submucosa, la atrofia de las criptas, la invasión bacteriana y los abscesos de las criptas son los cambios histológicos que pueden citarse en esta etapa. Este daño provoca síntomas tales como diarrea, secreción de moco, cólicos, distensión abdominal, tenesmo, dolor anal, incontinencia y sangrado. Aunque los síntomas agudos tienden a desaparecer dentro dos meses, pueden producirse formas graves.
Los efectos tardíos son generalmente el resultado de una progresiva endarteritis obliterante y hialinización de la pared arterial que conduce a la isquemia e induración fibrosa del intestino. El signo cardinal que distingue la proctitis crónica de la aguda es la presencia de vasculopatía de los pequeños vasos. El intestino a menudo muestra áreas de necrosis o ulceración. Cuando tales cambios crónicos están presentes, la edad, la arteriosclerosis y la diabetes se asocian con un mayor riesgo de manifestaciones clínicas que aparecen por lo general unos pocos meses después de la radioterapia y comprenden urgencia rectal, incontinencia, dolor, sangrado, secreción mucosa, estenosis y en más raras ocasiones fístula rectal o perforación.3,13
La terapia potencial para la rectitis crónica por radiación incluye 3 grandes categorías (Tabla 1). No ha habido grandes ensayos controlados que evalúen en forma comparativa los diferentes tratamientos para esta condición y las estrategias terapéuticas se derivan principalmente de experiencia institucional, informes de casos y ensayos clínicos.
El uso de formalina en el tratamiento de la inflamación inducida por radiación es bien conocido. Fue introducido por Brown en 196916 para el tratamiento de la cistitis actínica.

Pero fueron Rubinstein y col. en 1986,17 quienes la usaron por primera vez para el tratamiento de la rectitis actínica sangrante con buenos resultados, adoptando la técnica a partir de informes de la literatura urológica de instilación intravesical. Realizaron la irrigación del recto afectado previa colocación de una sonda Foley tanto proximal como distal a la lesión con el balón inflado, instilando un total de 2 litros de formalina al 3,6% durante 15 minutos, repitiendo el procedimiento a las 2 semanas y a los 3 meses por un sangrado menor, no presentado recurrencia del sangrado durante el seguimiento de 14 meses.
En 1993, Seow-Choen y col.,7 publicaron la primera serie de 8 casos con sangrado rectal intratable que cedió con la topicación con gasa embebida en formalina al 4% bajo anestesia general.
En 1996, reportaron su serie Saclarides y col.,12 siendo los primeros en utilizar la instilación de alícuotas de formalina al 4%, con una tasa de éxito del 75% en 16 pacientes con la primera aplicación y 100% con 3 aplicaciones.
Por último Raman,18 reporta por primera vez una tercera modalidad de aplicación, enemas de retención de formalina al 2% bajo sedación y previa colocación de una sonda Foley proximal a la lesión, por un período mínimo de dos minutos. En nuestra opinión, por la alta tasa de curación con la utilización de formalina al 4% no se justifica utilizar concentraciones mayores, como han propuesto algunos autores.
El mecanismo por el cual la formalina actúa es motivo de debate. Algunos atribuyen el control del sangrado a una cauterización química; la formalina produciría una trombosis de las frágiles telangiectasias con isquemia y necrosis mucosa, seguido por su regeneración.19-22
Otra teoría propone una reticulación o hidrólisis de las proteínas tisulares como el proceso clave.22,23
Diversas variantes técnicas se han descripto, variando no sólo en la forma de aplicar la formalina sino en la concentración de la solución utilizada, el tiempo de contacto de la misma con la mucosa, el lugar donde se realiza el procedimiento, la utilización o no de anestesia y la posición del paciente.
La gran mayoría de los autores utilizan la formalina al 4% en topicaciones o alícuotas con resultados exitosos con respuesta completa en el 79,3 % de los casos (36 al 100 %) (Tabla 2), lo que se encuentra en concordancia con los datos reportados por nosotros. Sin embargo otros utilizan concentraciones al 10%,22,24,25 y Cullen y col.,26 reportan un éxito del 85% en sus 20 casos con una concentración al 5% en alícuotas.
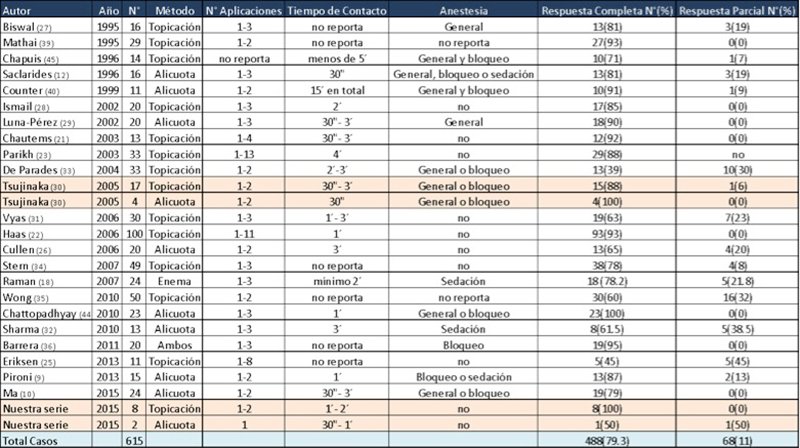
Cabe destacar que la descripción de respuesta completa y respuesta parcial difiere entre los distintos autores. Mientras algunos consideran la respuesta completa a la detención total del sangrado y parcial a la mejoría en frecuencia y cantidad del mismo que no requiere una nueva aplicación de formalina ni otra terapia más agresiva.9,25,27-32
Otros consideran la respuesta completa cuando el sangrado cesó totalmente o hay una mejoría que no necesita más tratamiento, definiéndola como parcial si así lo requiere.10,12,18,21-23,33-36
El tiempo de contacto de la formalina con la mucosa varía entre 30 segundos y 5 minutos (Tabla 2), no siendo recomendable exceder los 15 minutos. En ese punto se basa la fiabilidad del procedimiento. Desde el punto de vista experimental se ha demostrado en modelos caninos, que la administración intrarrectal en alícuotas de bajo volumen y por períodos cortos es una técnica segura.19,37 En estos trabajos se demostró que los niveles plasmáticos de ácido fórmico, pese a elevarse en forma transitoria, no alcanzan los niveles tóxicos de 12 μg/ml excepto que el contacto de la formalina con la mucosa supere los 15 minutos.19,37
Chautems y col.,21 investigaron los cambios histológicos después de la instilación de formalina. Múltiples trombosis recientes de vasos superficiales aparecieron inmediatamente después de la instilación, pero no había señales de inflamación aguda o trombosis al mes y hasta 12 meses más tarde.
Al igual que nosotros, otros autores han utilizado ambas técnicas de aplicación teniendo resultados similares.24,30,36,38
Concordamos con Lee y col.,24 en que las técnicas de aplicación son complementarias, dependiendo de si se trata de una rectitis difusa en la que está mejor indicada la instilación de alícuotas, o focal que responde adecuadamente a la topicación dirigida. En este último caso también está indicada la aplicación de Argón plasma, sin embargo su costo y menor disponibilidad hacen a la formalina el tratamiento de primera elección en nuestra opinión y la de otros autores.7,9,23,26,27,30,32,39-43
La ventaja de este procedimiento es la disponibilidad y su fácil manipulación, pudiéndose efectuar tanto en quirófano como en una sala de procedimientos donde se disponga de aspiración,22,25,31,32,34 con lo que se puede disminuir el costo,3 que fue calculado como menor a 6 U$S.18
Con respecto a las complicaciones del método, algunos autores describen la fiebre como una complicación aguda.29,30,38,42 Tres de estos autores29,38,42 que realizaron la aplicación en posición de navaja sevillana la atribuyen a la posible difusión proximal de la formalina en dicha posición. Nosotros siempre hemos utilizado la posición de Sims, estando advertidos de que la posición de navaja sevillana es proclive a la difusión proximal de la sustancia, a menos que se realice el bloqueo del colon proximal con una sonda balón o una gasa. Por lo mismo es aconsejable no asociar Trendelemburg si se usa la posición de litotomía. Otros autores reportan diarrea,18,44 dolores cólicos y tenesmo en el postratamiento inmediato.18
También se han descripto entre las complicaciones crónicas una nueva aparición de síntomas o el empeoramiento de los pre-existentes como el dolor, estenosis, fisuras, tenesmo, colitis, úlceras y perforación rectal, aunque su incidencia es baja.3,12,21,33,38,45 También se ha comunicado la aparición de 2 casos de cáncer postformalina, un adenocarcinoma y un carcinoma escamoso.34 Aunque creemos que estos casos pueden ser mejor atribuidos a una complicación de la radioterapia. En nuestra serie no hemos tenido morbilidad.
CONCLUSIÓN
En esta serie preliminar, la utilización de formalina al 4% logró una respuesta completa en el 90% de los casos de sangrado por rectitis actínica refractaria a otras terapéuticas conservadoras.
Es un método eficaz, económico, ampliamente disponible y con escasas complicaciones, lo que en nuestra opinión lo transforma en la terapéutica de primera línea para la rectitis actínica sangrante.
BIBLIOGRAFÍA
-
Otchy DP, Nelson H. Radiation injuries of the colon and rectum. Surg Clin N Am 1993;73:1017-35.
-
Denton AS, Andreyev HJ, Forbes A, Maher EJ. Systematic review for non-surgical interventions for the management of late radiation proctitis. Br J Cancer 2002; 87:134-43.
-
Cotti G, Seid V, Araujo S, Silva e Souza Jr. AH, Kiss DS, Habr-Gama A. Conservative therapies for hemorrhagic radiation proctitis: a review. Rev Hosp Clin Fac Med S Paulo 2003; 58:284-292.
-
Ankit S, Bashar S. Management of Radiation Proctitis. Gastroenterol Clin N Am 2013;42:913-25.
-
Nascimento M, Aguilar-Nascimento JE, Caporossi C, Castro-Barcellos HM, Teixeira Motta R. Efficacy of Synbiotics to Reduce Acute Radiation Proctitis Symptoms and Improve Quality of Life: A Randomized, Double-Blind, Placebo-Controlled Pilot Trial. Int J Radiation Oncol Biol Phys 2014;90: 289-95.
-
Samalavi èius NE, Kilius A, Valuckas KP, Burneckis A, Norkus D, Meckovski A. Management of Bleeding in Post Radiation Proctitis: A Case Report. Bombay Hosp J 2008;50:355-57.
-
Seow-Choen F, Goh HS, Eu KW, Ho YH, Tay SK. A simple and effective treatment for hemorrhagic radiation proctitis using formalin. Dis Colon Rectum 1993;36:135-38.
-
Leiper K, Morris AI. Treatment of Radiation Proctitis. Clin Oncol 2007;19:724 -29.
-
Pironi D, Panarese A, Vendettuoli M, et al Chronic radiation-induced proctitis: the 4 % formalin application as non-surgical treatment. Int J Colorectal Dis 2013;28:261-66.
-
Ma TH, Yuan ZX, Zhong QH, et al. Formalin irrigation for hemorrhagic chronic radiation proctitis. World J Gastroenterol 2015; 21:3593-98.
-
Canard JM, Védrenne B, Bors G, Claude P, Bader R, Sondag D. Résultats à long terme du traitement des rectites radiques hémorragiques par la coagulation au plasma d’argon. Gastroenterol Clin Biol 2003;27:455-59.
-
Saclarides TJ, King DG, Franklin JL, Doolas A. Formalin instillation for refractory radiation-induced hemorrhagic proctitis. Dis Colon Rectum 1996;39:196-99.
-
Reis ED, Vine AJ, Heimann T. Radiation damage to the rectum and anus: pathophysiology, clinical features and surgical implications. Colorectal Dis 2002;4:2-12.
-
Hille A, Christiansen H, Pradier O, et al. Effect of Pentoxifylline and Tocopherol on RadiationProctitis/Enteritis. Strahlenther Onkol 2005;181:606-14.
-
Vuong T, Waschke K, Niazi T, et al. The value of Botox-A in acute radiation proctitis: results from a phase I/II study using a three-dimensional scoring system. Int J Radiat Oncol Biol Phys 2011;80:1505-11.
-
Brown RB. A method of management of inoperable carcinoma of the bladder. Med J Aust 1969;1:23-4.
-
Rubinstein E, Ibsen T, Rasmussen RB, Reimer E, Sørensen BL. Formalin treatment of radiation-induced hemorrhagic proctitis. Am J Gastroenterol 1986;81:44-5.
-
Raman RR, M.D. Two Percent Formalin Retention Enemas for Hemorrhagic Radiation Proctitis: A Preliminary Report. Dis Colon Rectum 2007; 50:1032-39.
-
Myers JA, Hollinger EF, Mall JW, Jakate SM, Doolas A, Saclarides TJ. Mechanical, histologic, and biochemical effects of canine rectal formalin instillation. Dis Colon Rectum 1998;41:153-58.
-
Konishi T, Watanabe T, Kitayama J, Shibahara J, Nagawa H.. Endoscopic and histopathologic findings after formalin application for hemorrhage caused by chronic radiation induced proctitis. Gastrointest Endosc 2005; 61:161-64.
-
Chautems RC, Delgadillo X, Rubbia-Brandt L, Deleaval JP, Marti MC, Roche B. Formaldehyde application for haemorrhagic radiation-induced proctitis: A clinical and histological study. Colorectal Dis 2003;5:24-8.
-
Haas EM, Bailey HR, Farragher I. Application of 10 percent formalin for the treatment of radiation-induced hemorrhagic proctitis. Dis Colon Rectum 2007;50:213-17.
-
Parikh S, Hughes C, Salvati EP, et al. Treatment of hemorrhagic radiation proctitis with 4 percent formalin. Dis Colon Rectum 2003;46:596-600.
-
Lee SI, Park YA, Sohn SK. Formalin application for the treatment of radiation induced hemorrhagic proctitis. Yonsei Med J 2007;48: 97-100.
-
Eriksen PL, Tougaard RS, Tøttrup A. Clinical and proctoscopic evaluation of topical formalin application in the treatment of chronic radiation proctitis. Scand J Surg. 2013;102:96-100.
-
Cullen SN, Frenz M, Mee A. Treatment of haemorrhagic radiation induced proctopathy using small volume topical formalin instillation. Aliment Pharmacol Ther 2006;23:1575-79.
-
Biswal BM, Lal P, Rath GK, Shukla NK, Mohanti BK, Deo S. Intrarectal formalin application, an effective treatment for grade III haemorrhagic radiation proctitis. Radioth Oncol 1995;35:212-15.
-
Ismail MA, Qureshi MA. Formalin dab for haemorrhagic radiation proctitis. Ann R Coll Surg Engl 2002;84:263-64.
-
Luna-Perez P, Rodriguez-Ramirez SE. Formalin instillation for refractory radiation-induced hemorrhagic proctitis. J Surg Oncol 2002;80:41-4.
-
Tsujinaka S, Baig MK, Gornev R, et al. Formalin instillation for hemorrhagic radiation proctitis. Surg Innov 2005; 12:123-28.
-
Vyas FL, Mathai V, Selvamani B, John S, Banerjee Jesudason SR. Endoluminal formalin application for haemorrhagic radiation proctitis. Colorectal Dis 2006; 8:342-46.
-
Sharma B, Kumar R, Singh KK, Chauhan V. Intrarectal application of formalin for chronic radiation proctitis: a simple, cheap and effective treatment. Trop Gastroenterol 2010;31:37-40.
-
de Parades V, Etienney I, Bauer P, et al. Formaline application for chronic hemorrhagic radiation proctitis. An effective but not risk-free procedure: a prospective study of 33 patients. Dis Colon Rectum 2005;48:1535-41.
-
Stern DR, Steinhagen RM. Anorectal cancer following topical formalin application for haemorrhagic radiation proctitis. Colorectal Dis 2007;9:275-78.
-
Wong MT, Lim JF, Ho KS, Ooi BS, Tang CL, Eu KW. Radiation proctitis: a decade’s experience. Singapore Med J 2010;51: 315-19.
-
Barrera A, Mansilla J, Bannura G, et al. Tratamiento de la rectitis actínica hemorrágica con aplicación tópica de formalina al 4%. Rev Chil Cirug 2011; 63:394-98.
-
Myers JA, Mall J, Doolas A, Jakate SM, Saclarides TJ. Absorption kinetics of rectal formalin instillation. World J Surg 1997; 21:886-89.
-
Pikarsky AJ, Belin B, Efron J, Weiss EG, Nogueras JJ, Wexner SD. Complications following formalin installation in the treatment of radiation induced proctitis. Int J Colorectal Dis 2000;15:96-99.
-
Mathai V, Seow-Choen F. Endoluminal formalin therapy for haemorrhagic radiation proctitis. Br J Surg 1995; 82:190-1.
-
Counter SF, Froese DP, Hart MJ. Prospective evaluation of formalin therapy for radiation proctitis. Am J Surg 1999;177:396-98.
-
Roche B, Chautems RC, Marti MC. Application of formaldehyde for treatment of hemorrhagic radiation-induced proctitis. World J Surg 1996;20:1092-95.
-
Coyoli GO, Alvarado Cerna R, Corona Bautista A, Pacheco Perez M. Tratamiento de la rectorragia secundaria a proctitis postradiación con formalina al 4%. Ginec Obst Mex 1999;67:341-45.
-
Vieira Teixeira F, Denadai R, Aliceda Ferraz R, Álvares Goulart R, Saad-Hossne R. Instilação de formalina endoluminal como opção terapêutica da retite actínica hemorrágica. Rev Bras Coloproct 2011;31:32-8.
-
Chattopadhyay G, Ray D, Chakravartty S, Mandal S. Formalin instillation for uncontrolled radiation induced haemorrhagic proctitis. Trop Gastroenterol 2010;31:291-94.
-
Chapuis P, Dent O, Bokey E, Galt E, Zelas P, Nicholls M, et al. The development of a treatment protocol for patients with chronic radiation-induced rectal bleeding. Aust N Z J Surg 1996; 66:680-85.
COMENTARIO SESIÓN SACP 9 de octubre
PARA OPTAR A MIEMBRO TITULAR
Dr. Jorge Arias: Mientras ustedes piensan yo tengo un par de preguntas. Primero, ¿cuál considerás que es el mecanismo de acción de la formalina? Y segundo es, ¿cómo seleccionaban los pacientes, si le hacían algún tipo de tratamiento previo antes de aplicarle la formalina? Y una tercera, ¿si le hacían algún tipo de dosaje, hay algún metabolito para buscar marcadores de toxicidad mientras le están haciendo el tratamiento?
Dr Juan Mariano Ganduglia: La primera pregunta, el mecanismo por el cual actúa la formalina hay dos vías, una es una cauterización química y la otra hace una precipitación de las proteínas de la submucosa. Para la selección de todos los pacientes habían venido con varios tratamientos previos, algunos incluso ya habían hecho argón plasma, corticoides, sucralfato, mesalazina, enemas de agua con metronidazol, y no habían tenido resultado y continuaban sangrando. Nosotros después de haber visto que las distintas terapéuticas que venían de distintos centros, optamos la formalina.
Dr. Jorge Arias: ¿Ahora lo considera un tratamiento de primera elección?
Dr. Juan Mariano Ganduglia: Sí. En cuanto a los dosajes del metabolito, lo que habría que dosar es ácido fórmico en sangre, nosotros no hicimos el dosaje, es el metabolito de la formalina.
Dr. Mario Salomón: Primero de todo felicitarte porque has hecho una excelente presentación y una revisión muy buena. Así que felicitaciones. Lo que te quería preguntar es, nosotros también tenemos una experiencia similar, no tengo los números pero muy buena respuesta con la aplicación de formalina al 4% y la hemos hecho de las dos maneras, a veces también comenzábamos con el hisopo y después realmente nos pasábamos y seguíamos con la aplicación de una inyección, siempre generalmente hacíamos un lavado. No tuvimos complicaciones importantes, de lo que recuerdo sólo un caso no respondió a la aplicación con formalina. Y lo que te quería preguntar era si hay alguna revisión que compare formalina versus argón, para ver cuál es más beneficioso, uno o el otro. Gracias, felicitaciones.
Dr. Juan Mariano Ganduglia: Gracias, doctor. Hay un trabajo, nosotros no lo citamos porque no estábamos comparándolo con otros métodos, estábamos describiendo nuestra experiencia. Sin embargo este trabajo del 2011 si no recuerdo mal, es un trabajo italiano que compara argonplasma versus formalina y los resultados fueron similares. La formalina es más barata, más fácil de conseguir y con los mismos resultados, no resultó ninguno superior a otro.
