REV ARGENT COLOPROCT | 2014 | VOL. 25, Nº 4 : 217-219
REPORTE DE CASOS
Cirugía Transanal a través de Puerto Único (TAMIS). Presentación de Caso clínico y Revisión de la Literatura
Emilia Beninca, Mariano Laporte, Hernán Vannelli, Esteban Grzona, Juan Manuel Manolizi
Sector Cirugía Colorrectal. Servicio Cirugía General. Sanatorio Güemes de Buenos Aires. Ciudad Autónoma de Buenos Aires.
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
RESUMEN
Introducción: La cirugía del prolapso hemorroidal puede ser controversial, en particular cuando éste es circunferencial o en corona; diversos procedimientos han sido propuestos, algunos de ellos con complicaciones difíciles de solucionar. La técnica de Buie modificada puede resolver esta patología evitando las mismas.
Objetivo: Evaluar prospectivamente los resultados obtenidos en la cirugía del prolapso hemorroidal mediante el empleo de la técnica de Buie modificada, sola o combinada con otra técnica.
Diseño: Prospectivo observacional.
Pacientes y Método: 37 pacientes consecutivos, operados entre agosto de 2007 y mayo de 2014, por prolapso hemorroidal con la técnica de Buie modificada, sola o combinada con otra técnica.
Resultados: La edad promedio de la muestra fue 46,48; de los cuales el 62,16% fueron de sexo masculino; todos los pacientes eran portadores de un prolapso hemorroidal parcial o circunferencial o en corona. El sangrado ocasional fue el síntoma más frecuente (75,67%), seguido de la humedad perianal (67,57%). La técnica de Buie modificada se llevó a cabo solo en el 32,43% y combinado con la técnica de Ferguson en el 67,57%. El promedio de días de internación fue de 1,11. Cinco pacientes evidenciaron un sangrado escaso y de presentación irregular siendo la única complicación postoperatoria (13,5%). En el control a 30 días todos los enfermos tuvieron una adecuada cicatrización. No se constataron estenosis anal o ano húmedo por ectropión mucoso.
Conclusiones: La técnica de Buie modificada sola o combinada resultó un procedimiento adecuado y efectivo para el tratamiento del prolapso hemorroidal con una estadía sanatorial corta, bajo costo y un índice de complicaciones postoperatorias más que aceptables.
Palabras Claves: Prolapso Hemorroidal; Operación de Buie
ABSTRACT
Introduction: Prolapsed hemorrhoid surgery can be controversial, in particular when the surgery involves prolapsed hemorrhoids partial or in “crown”. Several procedures have been proposed, some of which have provided with complications difficult to solve. Buie’s modified technique can resolve this pathology, preventing these complications
Objective: To assess prospectively the acquired results obtained from prolapsed hemorrhoid surgery after Buie’s modified technique, alone or in combination with another technique
Design: Prospective observational
Patients and Method: 37 consecutive patients underwent surgery after Buie’s modified technique alone, or combined with another technique, between August 2007 to May, 2014.
Results: The average mean age of the patients was 46,48; from which 62, 16% were males; all carried partial or in “crown” prolapsed hemorrhoids. Occasional bleeding was the most frequent symptom (75, 67%), followed by perianal moisture (67,57%). The Buie’s modified technique was performed alone in 32,43% and in combination with the Ferguson technique in 67, 57%. The average days of patients admission was 1,11. Five patients showed scanty and irregular bleeding, this being the only post-operative complication (13,5%). After a 30-day checkup, all patients presented reasonable scaring. No evidence was found for anal stenosis or moist anus by mucosal ectropion.
Conclusions: The Buie’s modified technique, alone or combined, turned out to be the most effective and proper procedure for the treatment of prolapsed hemorrhoids; it is inexpensive, besides the patient is admitted to the hospital for a short period of time with a more acceptable index of post-operative complications.
Key words: Hemorrhoid Prolapse; Buie Procedure
INTRODUCCIÓN
Las técnicas de resección local en patología neoplásica del recto son herramientas útiles en el tratamiento de los estadios iniciales (T1 N0). La recurrencia local ronda entre el 0 y 33%, basado fundamentalmente en la presencia de metástasis ganglionares. Aquellas lesiones más avanzadas (T2) presentan una tasa de recurrencia local que oscila en valores cercanos al 50%, por lo tanto a priori se debería indicar una cirugía radical en este estadio tumoral. Sin embargo, existen casos seleccionados, entre los que destacan: edad avanzada, contraindicaciones de una cirugía abdominal compleja, no aceptación de una ostomía, en los cuales ciertos pacientes con estadios tumorales más avanzados podrían evitar una cirugía abdominal resectiva.
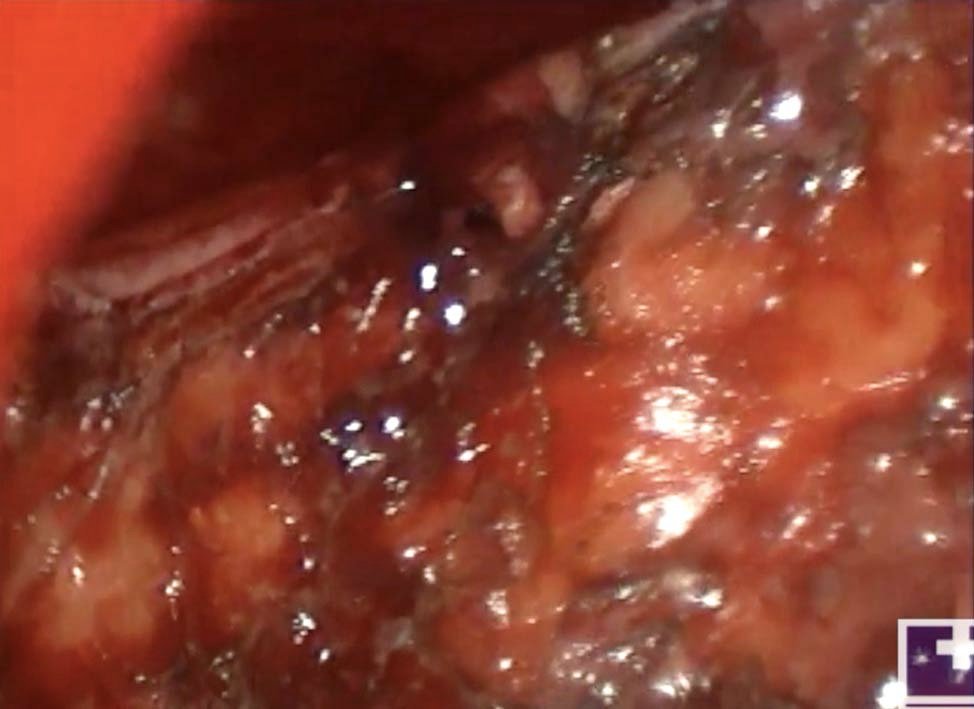
Figura 1: Comienzo de la disección.
Figura 2: La disección debe realizarse de la pared total del recto. En este caso no se realizó el cierre del defecto
CASO CLÍNICO
Paciente de sexo masculino de 62 años de edad sin antecedentes patológicos de importancia, que en una videocolonoscopía solicitada por pesquisa se evidenció una lesión polipoidea de aproximadamente 3 cm a 12 cm del margen anal. La biopsia informó adenocarcinoma bien diferenciado. No se identificaron otras lesiones en el estudio endoscópico. Se realizaron estudios de estadificación locorregional y a distancia. La ecografía endorrectal de 360° informó lesión uT1 NO. La tomografía computada de tórax, abdomen y pelvis no presentó alteraciones. Se realizó una rectoscopía en la que se pudo objetivar la lesión de 3 cm en pared anterior a 9 cm del margen anal. El paciente fue sometido a una cirugía transanal de puerto único, utilizando dispositivo denominado Endorec®. Bajo anestesia general, se colocó al paciente en posición de litotomía. Una vez colocado el dispositivo, se conectó neumorrecto a 14 mmHg. Se realizó la disección de la pared total del recto por medio de bisturí ultrasónico (Fig. 1). Se envió la pieza a congelación, informándose márgenes libres. No se realizó el cierre del defecto parietal (Fig. 2). La duración de la cirugía fue de 105 minutos. El paciente evolucionó favorablemente, permaneciendo internado 48 hs. El resultado de la anatomía patológica definitiva fue: adenocarcinoma bien diferenciado, pT2, con márgenes libres de lesión. Se discutió el caso clínico en comité oncológico multidisciplinario y, en consenso con el paciente y sus familiares, se decidió completar el tratamiento con una cirugía resectiva abdominal. Se realizó una resección anterior baja laparoscópica con criterio oncológico, realizando anastomosis con sutura mecánica e ileostomía de protección. El paciente evolucionó favorablemente, otorgándole el alta sanatorial al cuarto día postoperatorio. La anatomía patológica definitiva informó ausencia de lesión primaria y un total de 12 ganglios resecados, todos negativos.
DISCUSIÓN
El objetivo de la cirugía oncológica es realizar un tratamiento radical del cáncer, tratando de preservar la funcionalidad rectal y mantener la calidad de vida. El tratamiento de elección para los tumores de recto es la resección anterior baja con escisión total del mesorrecto, o la amputación abdominoperineal, según la distancia de la neoplasia al margen anal. Sin embargo, ambos procedimientos no están exentos de complicaciones y alteraciones funcionales. Con el advenimiento de métodos complementarios de pesquisa que permitieron el diagnóstico de lesiones tumorales rectales en estadíos tempranos, se han descripto técnicas de resección local transanal que ofrecen la posibilidad de tratamiento curativo, logrando un abordaje menos invasivo con similares tasas de recurrencia local.
El TEM, desde su primera descripción en 1983, ha sido propuesto como tratamiento de elección para tumores rectales benignos y malignos en estadíos tempranos, que no son resecables por vía endoscópica. No ha sido aceptado masivamente debido al costo elevado del instrumental específico y alta curva de aprendizaje.1
El TAMIS es una técnica que utiliza un puerto único y abordaje miniinvasivo transanal de resección local que se propuso como alternativa al TEM. Presenta ciertas ventajas con respecto a éste, que consisten en ser más costo efectivo, más sencillo técnicamente, con menor curva de aprendizaje y con utilización de instrumental laparoscópico.2
Presenta ventajas no menos despreciables con respecto a la resección anterior baja o la amputación abdóminoperineal, como son: la menor morbimortalidad, ausencia de cicatrices abdominales, corta estadía hospitalaria, rápida recuperación y retorno a la actividad laboral, con un índice bajo de complicaciones intra y postoperatorias. La morbilidad oscila entre 6 y 31%, siendo las principales complicaciones la hemorragia y la perforación peritoneal. En general, el sangrado postoperatorio es auto-limitado. El índice de re-operación por dehiscencia de la rafia es bajo (menor al 5%), varios autores no realizan cierre de la brecha en forma sistemática.
La utilización de esta vía de abordaje se está expandiendo, con resultados alentadores. Existen publicaciones que así lo demuestran, como lo es el trabajo retrospectivo de Albert y col.3 en el que sometieron a 50 pacientes a TAMIS, ninguno requirió la conversión de este procedimiento a otro, con un 6% de complicaciones postoperatorias tempranas de fácil resolución. El tiempo promedio de duración de la cirugía fue de 75 minutos, obteniendo la resección completa de las lesiones rectales con margen microscópico positivo en sólo 3 pacientes, evidenciado en la anatomía patológica diferida. Registraron sólo un 4% de recurrencia local durante un período de 20 meses de seguimiento y ningún paciente refirió disfunción esfinteriana. Lee y col.4 describieron resultados similares en 25 pacientes, con un tiempo quirúrgico promedio de 45 minutos, sin complicaciones postoperatorias ni morbilidad asociada al procedimiento, y tampoco presentan tasas de recurrencia local, en 9 meses de seguimiento.
Es fundamental la correcta estadificación preoperatoria, ya que solamente los estadios tempranos serían candidatos. La cirugía radical debe reservarse para tumores más avanzados, en los cuales la alta tasa de compromiso ganglionar provoca una recurrencia local elevada. Sin embargo, en ciertos casos seleccionados, la cirugía transanal de puerto único permitiría evitar la morbimortalidad asociada a la resección anterior. En estos casos, se deberá definir la conducta en un comité oncológico multidisciplinario. Además se explicará al paciente los beneficios y riesgos potenciales de tomar una conducta expectante en pacientes con adenocarcinomas T2 en adelante.
Las indicaciones para realizar un TAMIS son:4
- Tumores rectales benignos, carcinoides o GIST.
- Tumores rectales postneoadyuvancia (para documentar respuesta patológica completa).
- Tumores rectales malignos T1 seleccionados con factores pronósticos favorables: tamaño hasta 3 cm, bien o moderadamente diferenciado, no ulcerado, sin invasión linfovascular y con márgenes de resección negativos.
- Tumores rectales no resecables por vía endoscópica o por vía transanal que se encuentren hasta 20 cm del margen anal.
- Pacientes con comorbilidades severas que no son candidatos a cirugía con criterio curativo, o aquellos que rechacen la resección anterior.
Cabe mencionar que si bien es una técnica con resultados oncológicamente similares a la cirugía radical, se debe obtener una correcta clasificación histológica definitiva de la pieza resecada, a fin de evaluar si el tratamiento local realizado es definitivo o si debemos realizar un tratamiento complementario radical. Las recomendaciones de la NCCN (National Comprehensive Cancer Network) indican que luego de una resección local de un tumor T1, cuya anatomía patológica definitiva informa T2N0, se debe realizar resección transabdominal; como la que realizamos en nuestro paciente, para evitar la posibilidad de recurrencia local.
CONCLUSIÓN
El TAMIS es un procedimiento factible para el tratamiento de lesiones neoplásicas rectales en estadíos tempranos.
BIBLIOGRAFÍA
- Allaix ME, Arezzo A, Arolfo S, Caldart M, Rebecchi F, Morino M. Transanal endoscopic microsurgery for rectal neoplasms. How I do it. J Gastrointest Surg. 2013; 17 (3): 586–92.
- Atallah S, Albert M, Larach S. Transanal minimally invasive surgery: a giant leap forward. Surg Endosc. 2010; 24 (9): 2200–5.
- Albert MR, Atallah SB, DeBeche-Adams TC, Izfar S, Larach SW. Transanal minimally invasive surgery (TAMIS) for local excision of benign neoplasms and early-stage rectal cancer: efficacy and outcomes in the first 50 patients. Dis Colon Rectum. 2013; 56 (3): 301–7.
- Heras MA, Cantero R. Cirugía transanal a través de puerto único ( TAMIS ). Revisión frente otras técnicas de excisión endoscópica de lesiones rectales. Rev Argent Coloproct 2013; 24: 55–60.
-
Lee T-G, Lee S-J. Transanal single-port microsurgery for rectal tumors: minimal invasive surgery under spinal anesthesia. Surg Endosc 2014; 28 (1): 271–80.