REV ARGENT COLOPROCT | 2014 | VOL. 25, Nº 4 : 211-216
ARTÍCULO ORIGINAL
Vigencia y Utilidad de la Operación de Buie Modificada en el Tratamiento del Prolapso Hemorroidal
Luis Carlos Ferrari, Julieta Vetere, Martín Barrionuevo, Daniele Belotti,
Daniel García Andrada
Sanatorios Aconcagua y Santo Tomás Privado, Ciudad de Córdoba, Argentina.
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
RESUMEN
Introducción: La cirugía del prolapso hemorroidal puede ser controversial, en particular cuando éste es circunferencial o en corona; diversos procedimientos han sido propuestos, algunos de ellos con complicaciones difíciles de solucionar. La técnica de Buie modificada puede resolver esta patología evitando las mismas.
Objetivo: Evaluar prospectivamente los resultados obtenidos en la cirugía del prolapso hemorroidal mediante el empleo de la técnica de Buie modificada, sola o combinada con otra técnica.
Diseño: Prospectivo observacional.
Pacientes y Método: 37 pacientes consecutivos, operados entre agosto de 2007 y mayo de 2014, por prolapso hemorroidal con la técnica de Buie modificada, sola o combinada con otra técnica.
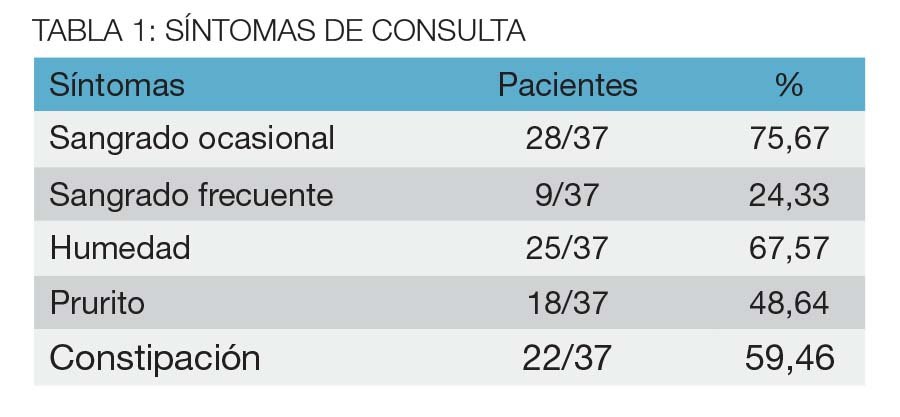
Resultados: La edad promedio de la muestra fue 46,48; de los cuales el 62,16% fueron de sexo masculino; todos los pacientes eran portadores de un prolapso hemorroidal parcial o circunferencial o en corona. El sangrado ocasional fue el síntoma más frecuente (75,67%), seguido de la humedad perianal (67,57%). La técnica de Buie modificada se llevó a cabo solo en el 32,43% y combinado con la técnica de Ferguson en el 67,57%. El promedio de días de internación fue de 1,11. Cinco pacientes evidenciaron un sangrado escaso y de presentación irregular siendo la única complicación postoperatoria (13,5%). En el control a 30 días todos los enfermos tuvieron una adecuada cicatrización. No se constataron estenosis anal o ano húmedo por ectropión mucoso.
Conclusiones: La técnica de Buie modificada sola o combinada resultó un procedimiento adecuado y efectivo para el tratamiento del prolapso hemorroidal con una estadía sanatorial corta, bajo costo y un índice de complicaciones postoperatorias más que aceptables.
Palabras Claves: Prolapso Hemorroidal; Operación de Buie
ABSTRACT
Introduction: Prolapsed hemorrhoid surgery can be controversial, in particular when the surgery involves prolapsed hemorrhoids partial or in “crown”. Several procedures have been proposed, some of which have provided with complications difficult to solve. Buie’s modified technique can resolve this pathology, preventing these complications
Objective: To assess prospectively the acquired results obtained from prolapsed hemorrhoid surgery after Buie’s modified technique, alone or in combination with another technique
Design: Prospective observational
Patients and Method: 37 consecutive patients underwent surgery after Buie’s modified technique alone, or combined with another technique, between August 2007 to May, 2014.
Results: The average mean age of the patients was 46,48; from which 62, 16% were males; all carried partial or in “crown” prolapsed hemorrhoids. Occasional bleeding was the most frequent symptom (75, 67%), followed by perianal moisture (67,57%). The Buie’s modified technique was performed alone in 32,43% and in combination with the Ferguson technique in 67, 57%. The average days of patients admission was 1,11. Five patients showed scanty and irregular bleeding, this being the only post-operative complication (13,5%). After a 30-day checkup, all patients presented reasonable scaring. No evidence was found for anal stenosis or moist anus by mucosal ectropion.
Conclusions: The Buie’s modified technique, alone or combined, turned out to be the most effective and proper procedure for the treatment of prolapsed hemorrhoids; it is inexpensive, besides the patient is admitted to the hospital for a short period of time with a more acceptable index of post-operative complications.
Key words: Hemorrhoid Prolapse; Buie Procedure
INTRODUCCIÓN
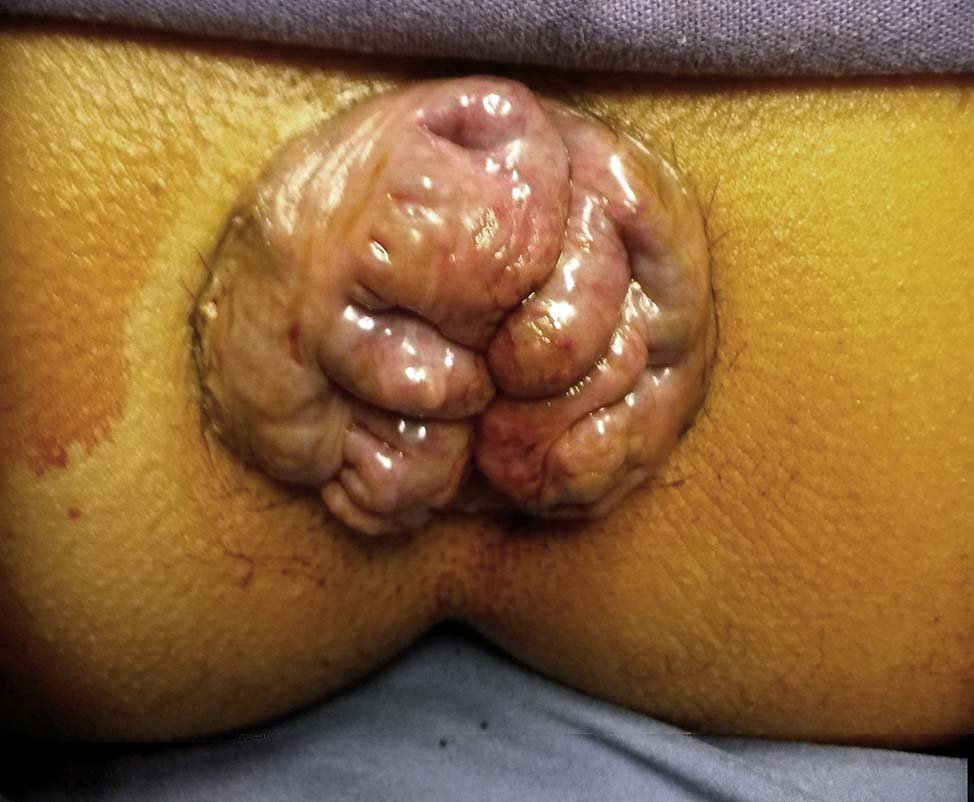
El prolapso hemorroidal se define como la protrusión a través del conducto anal de las hemorroides internas cubiertas casi por completo por mucosa rectal, de manera permanente o ante el más mínimo esfuerzo.1,2 Dicha protusión, se produce como consecuencia del deslizamiento de las “almohadillas vasculares”, descriptas por Thompson hace casi tres décadas,3 en dirección caudal, pudiendo ser sectorial o circunferencial o en corona.4 La técnica quirúrgica a emplear frente a esta condición resulta un tanto controversial en particular cuando es en corona; algunos procedimientos, como el clásico amputativo de Whitehead5,6 y sus posteriores modificaciones7-10 y otros, han sido propuestos.11 Algunas complicaciones permanentes, no siempre sencillas de resolver, tales como el ectropión mucoso o la estenosis anal eran observadas durante la práctica de estas técnicas.12 En 1995, el empleo de suturas mecánicas a partir del trabajo de Longo13,14 resultó atrayente y práctico, pero, en principio, sin resolver en un mismo acto el prolapso hemorroidal y los colgajos o protusiones cutáneas remanentes, con el agregado de observarse algunas complicaciones severas.15 Varios años antes, en 1960, Louis Buie, en la segunda edición de su libro Proctología Práctica, publicó una técnica amputativa para el tratamiento del prolapso hemorroidal que hoy lleva su nombre y que en principio evita las complicaciones arriba mencionadas.12
A partir de agosto de 2007, interesados y atraídos por este procedimiento y con el objeto de solucionar en un solo acto quirúrgico todo el problema, intervinimos quirúrgicamente una serie consecutiva de pacientes con prolapso hemorroidal, empleando la técnica de Buie con algunas modificaciones. Su descripción y los resultados obtenidos, son presentados a continuación.
MATERIAL Y MÉTODOS
Se diseñó un estudio prospectivo observacional, que incluía a todos los pacientes con prolapso hemorroidal sometidos a hemorroidectomía con técnica de Buie sola o combinada con otra técnica, en dos instituciones privadas de Córdoba, desde agosto del 2007 hasta mayo de 2014. Las variables que se tomaron en la planilla de recolección de datos fueron los siguientes: edad; sexo; síntomas preoperatorios de consulta tales como: constipación, sangrado ocasional, sangrado frecuente, humedad perianal, prurito. Se consignó asimismo si la técnica se empleó sola o combinada y con cual técnica; la estadía sanatorial; la presencia de complicaciones postoperatorias tales como: sangrado, infección, retracción mucosa o desinserción parcial o total de la misma, estenosis o ano húmedo por ectropión mucoso. También se recabaron los controles postoperatorios efectuados a los 15 y a los 30 días. En algunos casos el seguimiento se extendió a 6 y 12 meses. No se estableció una escala de dolor para valorar objetivamente el mismo. En todos los casos se objetivó la presencia de prolapso hemorroidal unilateral parcial o circunferencial o en corona.
Se excluyó a todos aquellos pacientes a los que no se les practicó una hemorroidectomía empleando la técnica de Buie sola o combinada y aquellos que tuvieran una historia clínica incompleta.
Todos los pacientes fueron sometidos a un examen proctológico que consistió en: inspección anal, tacto rectal y fibrocolonoscopía (FCC) de rutina en aquellos mayores de 40 años. También se les solicitó valoración cardiovascular y análisis de sangre preoperatorios. La preparación prequirúrgica fue similar a la descripta previamente, al igual que el protocolo seguido el día de la internación.
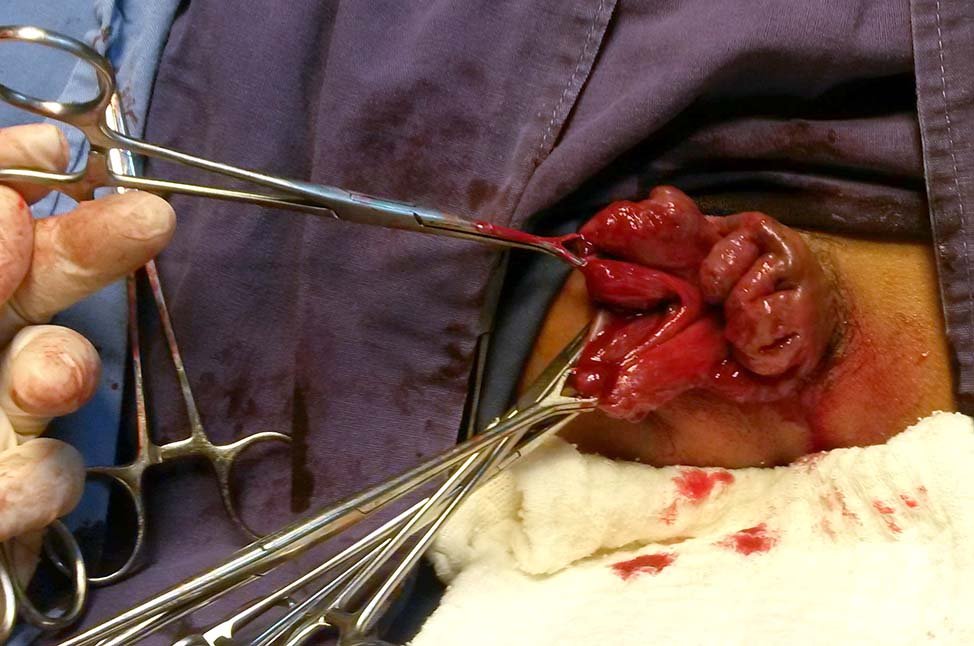
Técnica operatoria: bajo anestesia raquídea, paciente en posición de litotomía. Antisepsia de piel con iodopovidona al 10%, colocación de campos operatorios. Inspección anal y a continuación colocación de un anoscopio “en media caña”, visualizando los paquetes hemorroidales. En ese momento se decide si se empleará la técnica de Buie sola o combinada con otro procedimiento (Fig. 1). Habitualmente se inicia la cirugía resectiva por el hemi ano derecho. Empleamos dos pinzas de Allis para traccionar la piel perianal y efectuamos una incisión arciforme por dentro de la unión cutáneo mucosa. Disecamos la mucosa con el componente hemorroidal separándolo del plano esfinteriano a tijera, movilizando el colgajo que se obtiene en dirección medial (Fig. 2). Se deben seccionar las fibras de Fine y Lawes cuidadosamente, de manera de “liberar” adecuadamente dicho colgajo, a manera de un telón, a fin de que carezca de tensión al momento de ser seccionado (Fig. 3). Una vez completado esto, se va seccionando dicho colgajo alternativamente, por arriba y por abajo y se sutura el borde libre de la mucosa rectal, por encima de la línea pectínea, con el borde libre cutáneo a puntos separados de ácido poliglicólico 3”0”, sin incluir fibras esfinterianas en dichos puntos. A continuación, si se decide efectuar la técnica de Buie en el hemi ano izquierdo se vuelven a colocar dos pinzas de Allis para traccionar la piel perianal contralateral y se efectúa una nueva incisión arciforme, también inmediatamente por dentro de la unión cutáneo mucosa, remedando lo ya descripto (Fig. 4). Puntualmente, en estos casos, respetamos un “puente” superior e inferior de al menos 10 mm cada uno. Si se decide no efectuar la técnica de Buie sobre el hemi ano izquierdo, el procedimiento de elección es la operación de Ferguson ya descripta previamente. Finalizado el acto quirúrgico (Fig. 5), se cubre con gasa flu.
Durante la estadía postoperatoria, se indica: hidratación EV, nada por boca hasta el otro día, ketorolac 30 mg EV cada 6 horas, nalbufina 1 cc SC cada 8 horas, cefalotina 1gr EV cada 8 horas (dos dosis). El alta sanatorial se otorga al día siguiente, después de tolerar el desayuno, indicándose: baños de asiento tibios con agregado de iodopovidona; ketorolac 20 mg vía oral (VO) cada 6 horas (5 días), tramadol 50 mg vía oral cada 8 horas (7 días); amoxicilina clavulonato 1 gr (VO) cada 12 horas (7 días); dieta con alto residuo y control postoperatorio a los 15 días. En los pacientes con antecedentes previos de constipación se agrega vaselina líquida (VO) por la noche y eventualmente 5 mg de bisacodilo/día (VO).
Figura 1: Prolapso hemorroidal en corona.
Figura 2: Movilización a tijera del colgajo derecho.
Figura 3: Movilización completa del colgajo derecho.
Figura 4: Movilización a tijera del colgajo izquierdo.
Figura 5: Operación de Buie bilateral terminada.
RESULTADOS
Entre el 10/08/2007 y el 16/05/2014 (69 meses) fueron intervenidos quirúrgicamente, por el mismo cirujano, 324 pacientes consecutivos con enfermedad hemorroidal, de los cuales 37 (11,42%) presentaron prolapso hemorroidal, por lo que se les practicó una operación de Buie sola o combinada con otra técnica, conformando la muestra a analizar.
La edad promedio fue 46,48 (23/76); de los cuales el 62,16% (23/37) fueron de sexo masculino. El sangrado ocasional estuvo presente en el 75,67%; el sangrado frecuente en el 24,33%; la humedad perianal en el 67,57% y el prurito en el 48,64%. La constipación se asoció en el 59,46% de los casos (Tabla 1). La FCC se indicó en el 64,86% (24/37). Todos los pacientes operados con esta técnica eran portadores de prolapso hemorroidal unilateral parcial o en corona. Durante el examen físico se objetivó prolapso hemorroidal unilateral en el 67,57% (25/37) y en corona en el 32,43% (12/37). La operación de Buie sobre ambos hemi ano se efectuó en el 32,43% (12/37) y combinada con la técnica de Ferguson sobre el hemi ano izquierdo en el 67,57% (25/37). El promedio de días de internación fue de 1,11 (01/04).
Con respecto a las complicaciones postoperatorias inmediatas, no se objetivó sangrado de la sutura, infección, retracción o desinserción parcial o total de la mucosa. De los 25 pacientes a los que se les practicó una operación de Ferguson sobre el hemiano izquierdo, 4 (16%), presentaron apertura parcial del lecho en el control a los 15 días; ya en el segundo control a los 30 días, la cicatrización era adecuada. Durante esos primeros 30 días, 5 pacientes refirieron deposiciones con sangre escasa y de presentación irregular. En todos los casos cedieron espontáneamente y no requirieron tratamiento alguno, siendo esta la única complicación observada, con un rango total de 13,5% (5/37). En el control a los 30 días todos los pacientes mostraron una correcta cicatrización.
En el seguimiento a mediano y largo plazo, es decir, 6 y 12 meses respectivamente, pudieron controlarse 27 (73%) y 16 (43,2%) pacientes respectivamente. Este aparente déficit en el control evolutivo durante estos períodos, podría explicarse en el hecho que en los primeros 35 meses, hasta el 16/07/2010 se efectuaron solo 5 (13,5%) procedimientos. Los restantes 32 (86,5%) se llevaron a cabo desde esa fecha al 16/05/2014. No se constataron estenosis anales o ano húmedo por ectropión mucoso.
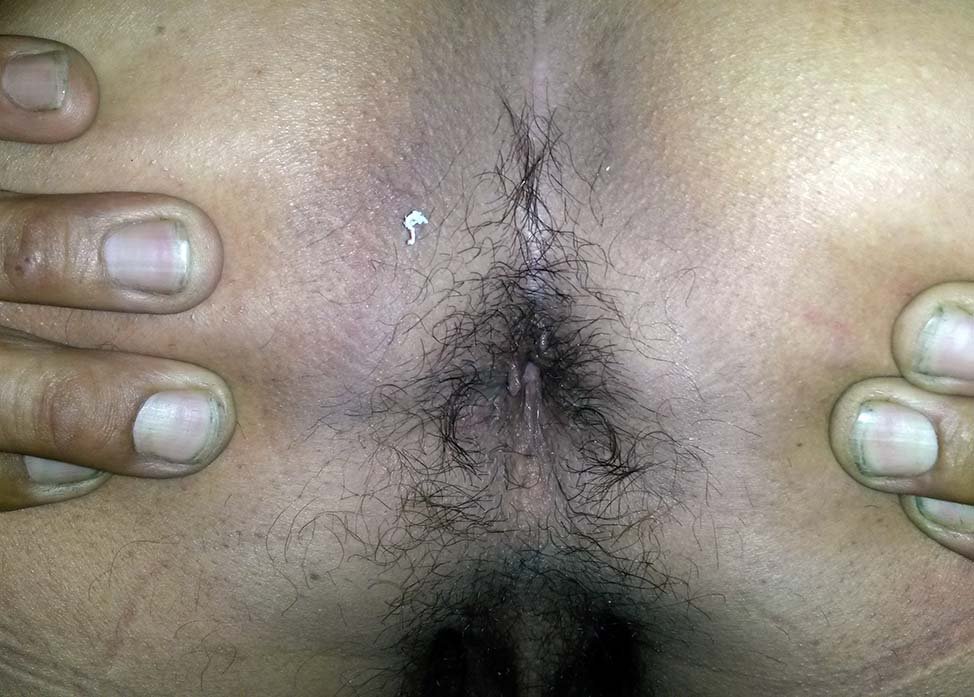
Figura 6: Operación de Buie bilateral. Control postoperatorio a los 30 días “Posición de Plegaria mahometana”.
Figura 7: Operación de Buie unilateral combinada con operación de Ferguson. Control postoperatorio a los 30 días “Posición de Plegaria mahometana”.
DISCUSIÓN
La enfermedad hemorroidal tiene una prevalencia que oscila entre un 4 y un 5% en la población general, aunque puede alcanzar hasta un 35–40% en aquellos que consultan por síntomas relacionados a esta afección.16
En esta serie, el prolapso hemorroidal ha representado solo el 11,42% del total de casos intervenidos quirúrgicamente por enfermedad hemorroidal; y si bien su frecuencia de presentación no ha sido muy relevante, constituye un estado evolutivo avanzado de esta enfermedad con indicación quirúrgica precisa, la cual tiene un nivel de evidencia I y un grado de recomendación B.15,17,18
Distintos procedimientos han sido descriptos para su resolución; de todos ellos, el de Buie, con algunas modificaciones es el de nuestra preferencia. Este autor publicó en 1960, que dicha técnica había sido desarrollada para “corregir las extensas deformaciones usualmente vistas cuando se combinan hemorroides externas e internas complicadas con variados grados de prolapso mucoso, evitando las dificultades que usualmente surgen con la operación de Whitehead como la estenosis y el ectropión mucoso”; también aclaraba que a su parecer, tales complicaciones no se deberían tanto a un defecto de la técnica en sí, como a una interpretación incorrecta de la misma por quienes la ejecutaban.12
La técnica de Buie original enunciaba que una vez completada la disección, movilizando adecuadamente el colgajo mucoso, este era “aprisionado” por un clamp, cuidando de no incluir músculo esfinteriano en la toma y se seccionaba todo el tejido redundante controlando el sangrado mediante puntos hemostáticos sobre el borde mucoso. A continuación se confeccionaba una sutura continua que involucraba sucesivamente el borde libre de la mucosa, el borde interno del esfínter externo y el borde libre cutáneo; esto podía hacerse también con puntos separados.12 Atkinson y col., en 1978, incluyen en la sutura al tercio distal del esfínter interno como variante, mediante puntos separados de material absorbible delicado, los cuales eran dados alternativamente anterior y posteriormente.11 Ambos autores dejaban dos “surcos cutáneos laterales” sin suturar como “vía de escape” para prevenir la estenosis.11,12
En nuestros pacientes, una vez movilizado convenientemente el colgajo mucoso, seccionamos el mismo alternativamente, por arriba y por abajo y suturamos el borde libre mucoso al borde libre cutáneo, sin tensión, siempre a puntos separados. Efectuar esta sutura a medida que se va seccionando el colgajo tallado, evita la retracción del mismo y el sangrado. No incluimos tejido esfinteriano en la toma; nos parece innecesario y además podría incrementar el dolor postoperatorio. En aquello casos en que el prolapso es en corona, respetamos un puente cutáneo mucoso superior e inferior de al menos 10 mm cada uno, a fin de evitar retracciones cicatrizales no deseables y la consiguiente estenosis. No traccionamos la piel eventualmente redundante, desde los laterales a nivel medio ni dejamos “surcos cutáneos laterales” a manera de escape como la técnica original o su posterior modificación.
Según lo antedicho, cuando el prolapso hemorroidal es en corona, efectuamos esta técnica en ambos hemi anos (32,37%); asimismo cuando es parcial o unilateral la técnica es combinada en todos los casos, con la operación de Ferguson16 (67,57%).
No hemos tenido complicaciones postoperatorias inmediatas tales como: sangrado de la sutura, infección, retracción o desinserción parcial o total de la mucosa. Solo 5 enfermos refirieron episodios aislados de proctorragia los cuales cedieron espontáneamente, siendo esta la única complicación observada. A los 30 días postoperatorios, todos los pacientes mostraron una adecuada cicatrización ya sea que se haya empleado la técnica de Buie modificada sola o combinada (Figs. 6 y 7). Ninguno de los pacientes controlados a los 30 días, presentaron signos de estenosis anal o ano húmedo por ectropión mucoso. Tampoco aquellos que se pudieron controlar a los 6 y a los 12 meses.
Todos los pacientes refirieron dolor postoperatorio de variable intensidad, particularmente durante las primeras evacuaciones; dicho dolor fue decreciendo con el correr de los días. No establecimos una escala para valorar objetivamente el dolor post operatorio, pero a diferencia de la anterior presentación16 agregamos nalbufina y tramadol para el manejo del mismo. Subjetivamente, hemos observado en los controles postoperatorios mayor confort con este nuevo esquema.
En 1995 Antonio Longo describió un novedoso procedimiento para el tratamiento del prolapso rectal mediante el empleo de una sutura mecánica la cual efectuaba una sección circunferencial de 5–6 centímetros por encima de la línea pectínea resecando la mucosa prolapsada, salvaguardando la integridad de las hemorroides y del conducto anal, y estableciendo un nuevo reposicionamiento de las mismas, fijadas entonces, por encima de la línea pectínea. Esto generaba dos cosas: el mejoramiento de los síntomas producidos por el desplazamiento casi constante de las almohadillas hemorroidales, y la interrupción del flujo de los vasos hemorroidales por medio de la sección–anastomosis confeccionada, con la consecuente retracción del componente externo.13-15,17,19 Su empleo permitía asimismo una corta estadía hospitalaria, menor dolor postoperatorio y retorno laboral precoz.20,21
No tenemos experiencia en el uso de suturas mecánicas circulares para el tratamiento de la enfermedad hemorroidal, pero guardamos ciertas reservas respecto de su empleo. Durante la práctica de esta hemorroidopexia se han descripto complicaciones severas tales como: fístula anovaginal, hemorragia profusa de la línea de sutura, perforación rectal, sepsis retroperitoneal y dolor rectal crónico invalidante.15,17,18 Asimismo, seguimientos a largo plazo han mostrado que comparando esta técnica con la hemorroidectomía clásica, la hemorroidopexia muestra índices de recidiva o de persistencia de síntomas mayores.15,18 Más allá de la necesidad de cierto entrenamiento específico para emplear esta sutura, no debemos pasar por alto su costo elevado.
En esta serie no tuvimos que asistir ninguna de las graves complicaciones previamente descriptas con el procedimiento de Longo; tampoco tuvimos una estadía sanatorial prolongada (1,11 días). Coincidimos con Cataldo y Rivadeneira que el procedimiento de hemorroideopexia no es útil frente a pacientes portadores de grandes colgajos cutáneos,17,18 lo cual es particularmente frecuente en nuestra práctica diaria, radicando allí otra ventaja de la técnica aquí presentada, es decir, resolver todo el problema en un mismo y único acto quirúrgico. Finalmente, debe destacarse el bajo costo que implica llevar a cabo esta técnica dado que los materiales empleados resultan muy económicos y al alcance de cualquier institución.
CONCLUSIÓN
A la luz de los resultados obtenidos en esta serie, pensamos que la técnica de Buie modificada sola o combinada con la técnica de Ferguson se encuentra vigente y resulta adecuada y efectiva en el tratamiento del prolapso hemorroidal, con una estadía sanatorial corta, bajo costo y un índice de complicaciones postoperatorias mínimo.
BIBLIOGRAFÍA
- Calzaretto J: Hemorroides. En: Calzaretto J. Coloproctología práctica. Clínica y cirugía, 1° Ed. Buenos Aires, Editorial Panamericana, 1990:85-133.
- Goligher J: Hemorroides o almorranas. En: Cirugía del ano, recto y colon, 2° Ed. Barcelona, Editorial Salvat, 1987:92-142.
- Graziano A: Diagnóstico y tratamiento de las afecciones anales benignas. Rev. Argent. Cirug., 2004; Relato Oficial LXXV Congreso Argentino de Cirugía. N° Extraordinario.
- Rodríguez Martinez JA: Enfoque de la enfermedad hemorroidal al comienzo del tercer milenio. Pren. Med. Argent. 2001; 88: 653-59.
-
Whitehead W: The surgical treatment of hemorrhoids. Br Med J 1882; 1: 148-50.
Whitehead W: Three hundred consecutive cases of hemorrhoids cured by excision. Br Med J 1887; 1: 449-51. - Rand A: The sliding skin-flap graft operation for hemorrhoids: a modification of the Whitehead procedure. Dis Colon Rectum 1969; 12(4): 265-76.
- White J, Syphax B, Funderburk W: A modification of the Whitehead procedure. Surg Gynecol Obstet 1972; 134: 103-05.
- Burchell MC, Thow B, Manson RR: A modified Whitehead hemorrhoidectomy. Dis Colon Rectum 1976; 19(3): 225-32.
- Wolff BG, Culp CE: The Whitehead hemorrhoidectomy. An unjustly maligned procedure. Dis Colon Rectum 1988; 31(8): 587-90.
- Atkinson KG, Baird RM: Modified Buie amputation for extensive hemorroidal disease. Am J Surg 1978; 135: 861-65.
- Buie LA: Hemorrhoids and rectal prolapse. In: Practical proctology; 2° Ed. Sprigfield, Charles C Thomas, 1960:218-75.
- Longo A: Mechanical hemorrhoidectomy using a circular stapler. Refresher course on hemorrhoidal disease therapy. 24th International congress of latin Mediterranean. Palermo: Renna s.p.a Graphic, 1995.
- Longo A: Treatment of hemorrhoids disease by reduction of mucosa and hemorrhoidal prolapsed with a circular suturing device: a new procedure. Proceedings of the 6° World congress of endoscopic surgery Bologna: Monduzzi Editore1998: 777-84.
- De Miguel M, Oteiza F, Ciga MA, Ortiz H: Tratamiento quirúrgico de las hemorroides. Cir Esp. 2005; 78 (Supl 3): 15-23.
- Ferrari LC, Jamier L, Barrionuevo M, García Andrada D: Análisis y resultados de la operación de Ferguson en el tratamiento de la enfermedad hemorroidal. Rev Argent Coloproct 2013; 24 (2): 84-89.
- Cataldo P, Ellis N, Gregorcyk S, Hyman N et al: Practice parameters for the management of hemorrhoids (Revised). Dis Colon Rectum 2005; 48(2): 189-94.
- Rivadeneira D, Steele S, Ternent C, Chalasani S et al: Armstrong DN, Frankum C, Schertzer ME et al: : Practice parameters for the management of hemorrhoids (Revised 2010). Dis Colon Rectum 2011; 54(9): 1059-64.
- Longo,A: Stapled anopexy and stapled hemorrhoidectomy: two opposite concepts and procedures. Dis Colon Rectum, 2002; 45: 571-72.
- Beattie G, Loudon M: Stapled haemorrhoidectomy offers substantial benefits. Br Med J 2001; 322: 303.
-
Altomare D, Rinaldi M, Chiumarulo C, Palasciano N: Treatment of external anorectal mucosal prolapsed whith circular stapler. An easy and effective new surgical technique. Dis Colon Rectum, 1999; 42 (8): 1102-05.