Pseudomixoma Peritoneal por Tumor del Apéndice Cecal
REPORTE DE CASOS
Pseudomixoma Peritoneal por Tumor del Apéndice Cecal
Silvio Gavosto, Leonardo Salim, Julio Pigatto, Inés Sueiras Munuce, Diego Ferreyra
Hospital Provincial Rosario, Santa Fé, Argentina
Recibido 21 de Marzo de 2014
Corregido y aceptado para publicación 24 de Abril de 2014
Correspondencia:
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
RESUMEN
Objetivo: presentar un caso de una patología de muy baja incidencia y realizar una revisión bibliográfica de la misma.
Paciente y método: paciente femenina de 87 años de edad que ingresa por guardia por cuadro compatible con hernia inguinal atascada, por lo que se decide cirugía de urgencia. En el acto operatorio se identifica un saco herniario de paredes engrosadas, con contenido intestinal con buena vitalidad, sin signos de necrosis, identificando además abundante secreción mucinosa en el saco herniario y proveniente de la cavidad abdominal. Se decide terminar con la hernioplastia y realizar estudios complementarios diferidos. Luego de los mismos, el comité de tumores decide la realización de nueva cirugía (hemicolectomía derecha con ileotransverso anastomosis por tumor mucinoso de apéndice), durante la cual se constata ascitis gelatinosa. La paciente evoluciona favorablemente y es dada de alta a las 72 horas del post operatorio.
La anatomía patológica informa adenocarcinoma mucinoso de apéndice bien diferenciado.
Discusión: el Pseudomixoma Peritoneal es una entidad muy poco frecuente, que hace referencia a la diseminación peritoneal de un tumor cuyas células producen gran cantidad de mucina. La supervivencia global de los pacientes es de aproximadamente 75 y 68% durante 5 y 10 años. La clasificación más aceptada es la de Ronnet. Tradicionalmente, el tratamiento ha sido la cirugía de citoreducción, aunque hay autores que proponen procedimientos más agresivos como la peritonectomía más quimioterapia hipertérmica intraoperatoria.
Palabras claves: Pseudomixoma Peritoneal; Adenocarcinoma Apendicular
ABSTRACT
Objective: to present a case of a very low incidence disease and a bibliographic review of it.
Patient and method: 87 years old female patient with a compatible history and physical exam for a stuck inguinal hernia, for which we decided to perform emergency surgery. During the surgical procedure, we find a thickened hernia sac, with mucus in it and in the abdominal cavity. The small intestine was vital and not complicated. We finished the hernioplasty, and decided to perform complementary ambulatory studies to the patient. After having them done, we decided, in an interdisciplinary committee, to perform an exploratory surgery, (hemicolectomy with ileum transverse anastomosis for an appendix tumor), during which gelatinous ascites was noticed. The patient evolve favorably and was discharged 72 hours post operation. The surgical biopsy informed an appendix mucinous adenocarcinoma well differentiated.
Discussion: the peritoneal pseudomyxoma is a very infrequent entity. The overall survival is 75 and 68% for 5 and 10 years, respectively. Ronnet had published the most accepted histological classification. The accepted treatment is the cytoreductive surgery, although some authors proposed a more aggressive treatment such peritonectomy with hyerthermic intraperitoneal chemotherapy.
Keys words: Peritoneal Pseudomyxoma; Appendiceal Adenocarcinoma
INTRODUCCIÓN
El término Pseudomixoma Peritoneal (PMP) es una entidad rara, poco frecuente con una incidencia de 0,0002%.1 Hace referencia a la diseminación peritoneal de un tumor cuyas células producen gran cantidad de mucina.
Existe un considerable debate acerca de la definición, clasificación, lugar de origen y el pronóstico del PMP. Suelen proceder de un tumor apendicular perforado, y se distribuyen de forma característica por la superficie peritoneal. Aunque histológicamente pueden no mostrar agresividad, clínicamente sí lo hacen.2 En ausencia de tratamiento, la mucina por su evolución natural llegará a comprimir las estructuras vitales, como el colon, el hígado, los riñones, el estómago, el bazo y el páncreas. Durante años, el síndrome clínico de PMP ha sido enigmático. El término PMP fue introducido por primera vez por Werth en 1884.1
El PMP presenta un crecimiento insidioso después de la presentación inicial de un evento apendicular y, por lo tanto, el diagnóstico antes de la cirugía a menudo se retrasa. Además, el 10% de los pacientes mueren de PMP en 5,5 años desde su presentación inicial. La supervivencia global de los pacientes es de aproximadamente 75 y 68% a los 5 y 10 años, respectivamente, según lo revelado por Ronnett et al.
Las características clínicas habituales de este tipo de tumor son aumento de la circunferencia abdominal (40%), los tumores ováricos bilaterales o unilaterales (20%), tumores del saco de la hernia (20%), síndrome como la apendicitis (10%), y la infertilidad (10%).5
Tradicionalmente el tratamiento tiene un carácter paliativo, basado en cirugías repetidas para aliviar las obstrucciones intestinales drenando la mayor cantidad de mucus. Hoy en día, hay autores que realizan una aproximación con intención curativa mediante complejas técnicas quirúrgicas (peritonectomía) y quimioterapia intraperitoneal.2
REPORTE DE CASO
Paciente mujer de 87 años, con antecedentes de hipertensión arterial, infarto agudo de miocardio, insuficiencia cardiaca congestiva, que consulta en octubre de 2013 por cuadro de 3 días de evolución caracterizado por la presencia de tumoración dolorosa, irreductible en región inguinal derecha. El cuadro se acompaña de la presencia de dolor abdominal difuso de tipo cólico y falta de eliminación de gases y materia fecal del mismo tiempo de evolución. Al examen físico se observa tumoración, eritematosa, dolorosa, irreductible de 5 por 6 cm en región inguinal derecha, abdomen levemente distendido, indoloro a la palpación, ruidos hidroaéreos aumentados. Los estudios complementarios muestran una bioquímica básica sin alteraciones. En la radiografía de tórax no hay hallazgos patológicos, mientras que en la de abdomen se observan aislados niveles hidroaereos de intestino delgado. La paciente es intervenida quirúrgicamente de urgencia por sospecha de cuadro de hernia atascada.
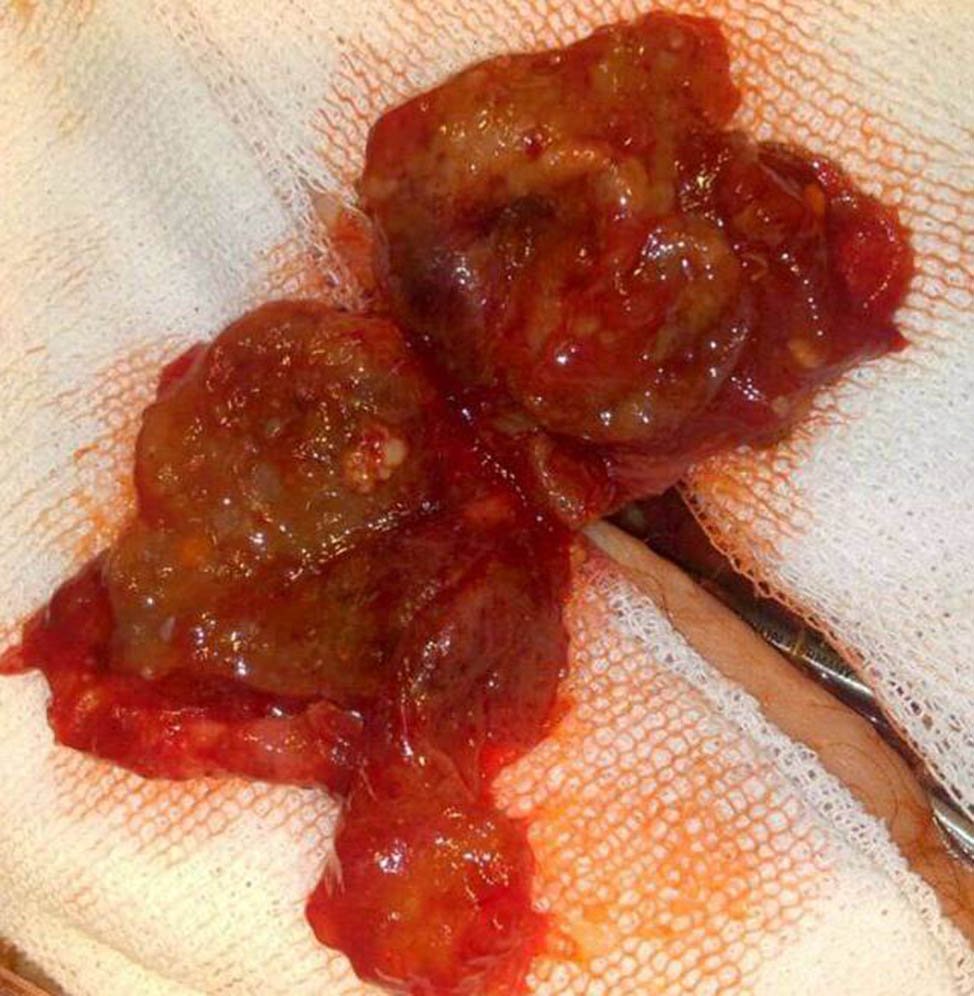
En el acto quirúrgico se identifica saco herniario con paredes de espesor aumentado con contenido intestinal con vitalidad conservada, sin signos de necrosis, encontrando además abundante secreción mucinosa en el saco herniario y proveniente de la cavidad abdominal (Fig. 1). Se toman muestras para cultivo y biopsia diferida. Se decide terminar con la hernioplastia con técnica de Lichtenistein, no embarcándonos en una cirugía exploratoria mayor debido al estado general y las comorbilidades de la paciente, y habiendo resuelto su cuadro agudo (hernia incarcerada). La paciente evoluciona favorablemente y es dada de alta a las 24 horas del postoperatorio, solicitándole estudios complementarios ambulatorios.
La biopsia quirúrgica informa: saco herniario inguinal, fragmento de tejido conectivo fibroadiposo difusamente infiltrado por extensos lagos de mucina ácida, sin elementos celulares y con focos de calcificaciones distróficas.
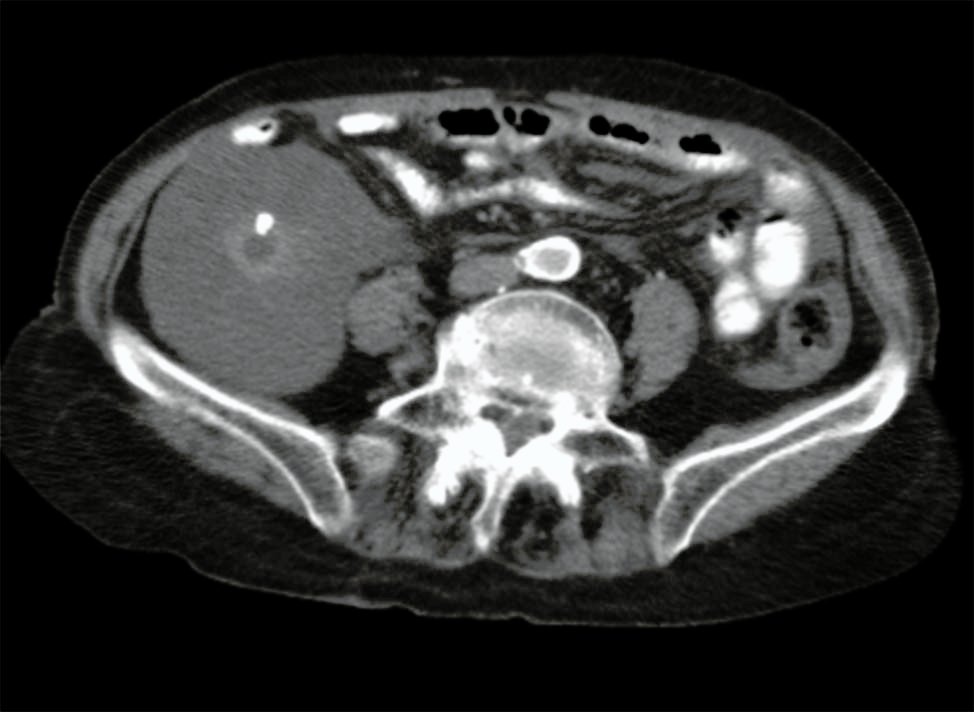
Se realiza tomografía axial computada que informa: en región cecal se observa masa ocupante espacio de 85 mm de diámetro máximo, de bordes lobulados, de contenido predominantemente líquido con excepción de la región central de aspecto tubular con calcificaciones en su interior, que podría corresponder a apéndice de localización central. El líquido de esta masa se extiende caudalmente hacia receso pélvico homolateral y fondo de saco de Douglas. Hallazgos corresponden a lesión expansiva de la región cecoapendicular (Fig. 2).
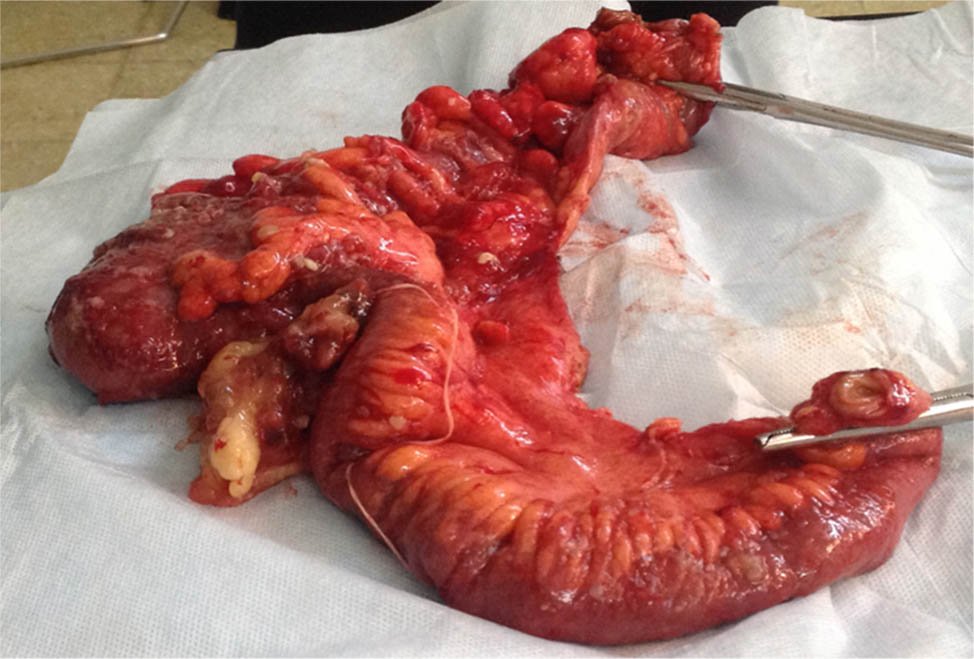
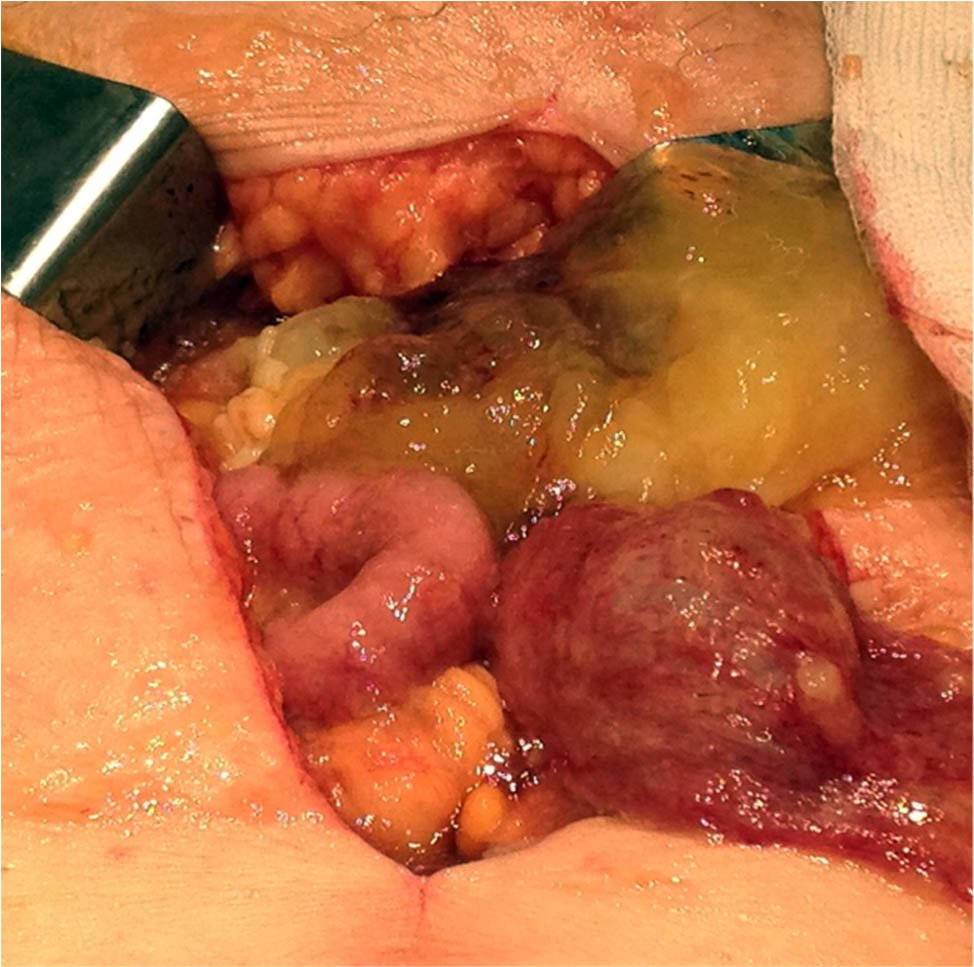
En los controles postoperatorios y durante la realización de los estudios complementarios, la paciente refiere pérdida de peso y leve distensión abdominal con cambios en el hábito evacuatorio. La paciente es presentada en comité de tumores donde se decide realizar cirugía abierta, planteando una laparotomía exploradora con hemicolectomía derecha e ileotransverso anastomosis, por tumor apendicular sin peritonectomía más quimioterapia intraoperatoria (Fig. 3). Esto último abalado por la edad y comorbilidades de la paciente. Se realiza dicho procedimiento, en el cual se identifica un importante tumor apendicular, irregular, blando, friable, con abundante líquido mucinoso libre (ascitis gelatinosa) en la cavidad abdominal a predominio en fondo de saco de Douglas (Fig. 4). La paciente evoluciona favorablemente y a las 72 horas del postoperatorio se decide el alta hospitalaria.
La biopsia quirúrgica informa adenocarcinoma mucinoso de apéndice bien diferenciado, con bajo grado nuclear de aproximadamente de 3 x 4 cm, constituidos por grandes lagos de mucina, los cuales disecan e invaden la pared del órgano, extendiéndose a través de la serosa con implantes sobre la pared colónica y meso. Presento 9 ganglios sin metástasis. Cabo de anastomosis libre de enfermedad.
Figura 1: Saco Herniario inguinal.
Figura 2: Tomografía axial computada.
Figura 3: Pieza quirúrgica.
Figura 4: Diseminación peritoneal.
DISCUSIÓN
El pseudomixoma peritoneal fue descripto por primera vez en 1842 por Karl F Rokitansky, pero el término fue utilizado en 1884 en asociación con un carcinoma mucinoso de ovario. Más tarde, en 1901, describió Franckel un PMP asociado con un tumor quístico apendicular.
Hoy se conoce al pseudomixoma peritoneal como la presencia de ascitis gelatinosa debido a la diseminación peritoneal de células epiteliales productoras de mucina. En prácticamente la totalidad de los casos, el origen de estas células son tumores de apéndice. Estos tumores apendiculares son de potencia maligna variable, desde adenomas a adenocarcinomas, y tienen un comportamiento distinto al resto de neoplasias gastrointestinales.2
Ronnet, mediante una clasificación basada en las características histológicas de los implantes peritoneales y la naturaleza del tumor primario, logra la siguiente clasificación:
Adenomucinosis: implantes peritoneales con mínima atipia y actividad mitótica, pero capaces de producir abundantes cantidades de ascitis mucinosa. Son tumores superficiales, no invasivos. El tumor primario suele corresponder a un adenoma mucinoso apendicular.
Carcinomatosis mucinosa peritoneal: incluye implantes peritoneales con abundante mucina pero cuyo epitelio tiene características citológicas de carcinoma, con células en anillo de sello. Produce invasión de órganos vecinos, linfadenopatías y pueden metastatizar más allá de la cavidad abdominal. El tumor primario suele corresponder a un adenocarcinoma apendicular u otra neoplasia gastrointestinal.
Tipo intermedio: entidad con predominio de adenomucinosis pero con áreas focales de adenocarcinoma.
El diagnóstico preoperatorio es difícil, debido a la naturaleza no específica de la enfermedad. La lesión puede ser identificada por métodos radiológicos, ecográficos o endoscópicos.3
Tradicionalmente, el tratamiento de esta enfermedad ha sido la cirugía, mediante repetidas intervenciones ante las eventuales recidivas, que busca drenar la ascitis gelatinosa y eliminar la mayor cantidad de tumor. Se consiguen de esta forma intervalos libres de enfermedad en torno a los 2.5 años, y una supervivencia global a 5 años del 3-50%, según las series, sin curaciones a largo plazo, independientemente del subtipo histológico.
BIBLIOGRAFÍA
- Oliveira AM1. Pseudomyxoma peritonei: a clinical case of this poorly understood condition. Int J Gen Med. 2014 Mar 3;7:137-41. doi: 10.2147/IJGM.S51504. eCollection 2014.
- Guerrero Zotano, A. Carcinomatosis peritoneal por tumor apendicular. Oncología (Barc.) v.28 n.4 Madrid abr. 2005.
- Rampone B, Giant appendiceal mucocele: Report of a case and brief review. World J Gastroenterol 2005 August 14;11(30):4761-4763.
- Zaza D. Mucocele of the Appendix: case REpot and Review of literature. Int Surg. Jul-Sep 2012.
- Kirby R1. Quality of life study following cytoreductive surgery and intraperitoneal chemotherapy for pseudomyxoma peritonei including redo procedures. Int J Surg Oncol. 2013;2013:461041. doi: 10.1155/2013/461041. Epub 2013 Jul 28.