Amputación Abdominoperineal Extraelevador como Tratamiento de Neoplasias Anorrectales Localmente Avanzadas. Experiencia Inicial
Amputación Abdominoperineal Extraelevador como Tratamiento de Neoplasias Anorrectales Localmente Avanzadas. Experiencia Inicial
Juan Manuel Manolizi, Hernán Vannelli, Silvina Milletari, Esteban Grzona, Mariano Laporte
Sección Cirugía Colorrectal, Fundación Sanatorio Güemes. Buenos Aires, Argentina
Leído en Sesión SACP 9 de Mayo de 2014
Recibido 24 de abril de 2014
Corregido y aceptado para publicación 2 de mayo de 2014
Correspondencia:
Juan Manuel Manolizi
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
RESUMEN
Introducción: la amputación abdominoperineal (AAP) fue durante muchas años el tratamiento de elección para los tumores de recto bajo y especialmente aquellos con compromiso del aparato esfinteriano. Algunas modificaciones a la técnica original, sugieren el aumento de la radicalidad a través de una resección cilíndrica (amputación abdominoperineal extraelevador). Esta estrategia permite ampliar los márgenes de resección circunferencial, con menor posibilidad de perforación o apertura tumoral, permitiendo así una menor recidiva local y mejores resultados oncológicos. El siguiente trabajo tiene por objetivo exponer los aspectos técnicos más relevantes y los resultados de la experiencia inicial con esta variante técnica.
Diseño: Serie de casos.
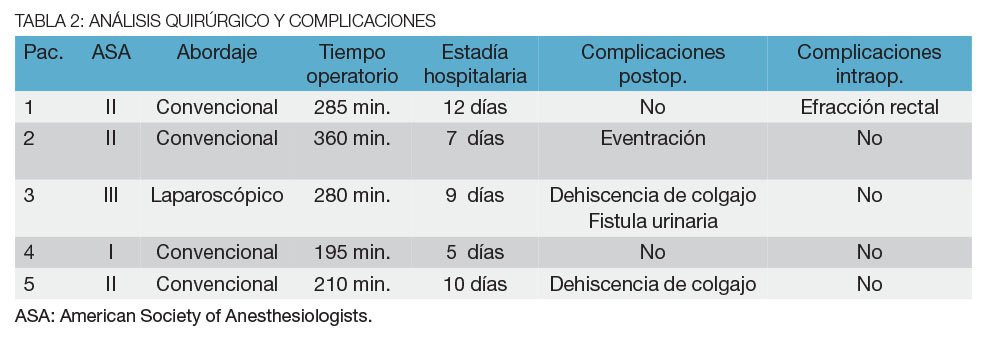
Pacientes y métodos: se analizaron todos los pacientes sometidos a una amputación abdominoperineal extraelevador (AAPE) intervenidos en el Sanatorio Güemes, en el período comprendido desde mayo 2011 hasta septiembre del 2013. Fueron analizadas variables: demográficas, índice ASA (American Society of Anesthesiologist), índice de masa corporal (IMC), distancia del tumoral margen anal, tipo de cirugía, estadía hospitalaria y la morbilidad perioperatoria.
Resultados: se incluyeron 5 pacientes, 4 de ellos pertenecían al sexo masculino. La media de edad fue de 61 años mientras que para el IMC fue de 29,8. Solamente en 1 paciente se realizó el abordaje laparoscópico. El tiempo operatorio medio fue de 266 minutos. La estadía hospitalaria en promedio fue de 8,6 días. Se registraron las siguientes complicaciones: dehiscencia parcial de colgajo cutáneo en 2 pacientes, fistula uretral (1 paciente) y eventración de la incisión mediana (1 paciente). El seguimiento medio de la serie fue de1 5 (8-24) meses. No hubo mortalidad en la serie. Un paciente presento una recidiva local.
Conclusiones:. la amputación abdominoperineal extraelevador es una estrategia válida en el manejo de los pacientes con tumores de recto bajo o con invasión del esfínter anal.
Palabras claves: Amputación Abdominoperineal Extraelevador; Amputación Abdominoperineal Cilíndrica; Escisión Total de Mesorrecto; Cáncer de Recto
ABSTRACT
Background: abdominoperineal resection (APR) has been, for many years, the treatment of choice for low rectal tumors, or those with sphincter involvement. In recent years, technical modifications (extralevator abdominoperineal resection) were performed, increasing the radicality of the original surgery. Thus oncologic outcomes were improved, with a decrease in the values of tumor perforation, circumferential resection margins involvement and a consequent lower local recurrence rates. This paper attempts to show the initial experience in this type of procedure.
Design: Case series.
Patients and methods: all patients who underwent extralevator abdominoperineal resection (EAPR) in the Sanatorio Güemes in the period from May 2011 to September 2013 were included. The variables analyzed were: demographic, ASA index (American Society of Anesthesiologist), body mass index (BMI), tumor distance from the anal verge, type of surgery, hospital stay, and intraoperative and postoperative complications.
Results: five extralevator abdominoperineal resection were performed in 4 males. The mean age was 61 years and the mean BMI was 29.8. Only 1 laparoscopic approach was performed. The mean operative time was 266 min. The hospital stay was 8.6 days. The postoperative complications were: partial flap dehiscence (2 patients), urethral fistula (1 patient) and median incision hernia (1 patient). The median follow-up was 15 (8-24) months. Only one patient had a local recurrence.
Conclusions: extralevator abdominoperineal resection is a valid strategy in the management of patients with tumors of the lower rectum or anal sphincter invasion.
Key Words: Extralevator Abdominoperineal Resection; Cylindrical Abdominoperineal Resection; Total Mesorectal Excision; Rectal Cancer
INTRODUCCIÓN
Según estimaciones del Instituto Nacional del Cáncer de la República Argentina, se diagnosticaron 13.558 nuevos casos de cáncer colorrectal durante el año 2012,1 motivo por el cual es de particular interés optimizar la estrategia diagnóstica y terapéutica en nuestro medio. En la actualidad la cirugía continua siendo la piedra angular en el tratamiento de dicha afección. El pronóstico está directamente relacionado con distintas variables entre las cuales se pueden enumerar: el tamaño tumoral, enfermedad ganglionar y a distancia, la distancia del tumor al margen anal, el compromiso del complejo esfinteriano, los márgenes circunferencial y distal, y la indemnidad de la escisión mesorrectal.2 La radicalidad comienza a ser un concepto importante en la década del 80 con el advenimiento de la escisión total del mesorrecto (ETM) postulada por Heald, la cual reduce las tasas de márgenes de resección circunferencial (MRC) positivos del 25% al 7% y reduce 12 veces las chances de una recurrencia local, mejorando también las tasas de supervivencia.3
La amputación abdominoperineal (AAP) fue durante muchas años el estándar de cuidado para los tumores de recto bajo, y en la actualidad su indicación aún persiste vigente para lesiones avanzadas o suficientemente bajas como para impedir la preservación esfinteriana (80% de los tumores a menos de 5 cm del margen anal y recurrencias de carcinomas epidermoides anales).4
Desde la descripción de Ernest Miles en 1908, las tasas de recurrencia local y de supervivencia no experimentaron cambios equiparables a los encontrados en la resección anterior baja. El comportamiento y biología de la enfermedad es diferente en los candidatos a ambas técnicas por tratar de dos enfermedades distintas, esto también explicaría las diferentes respuestas a los nuevos regímenes de quimioradioterapia para cánceres de recto bajos.5 En función de estos hallazgos, en los últimos años Holmes y col., en 2007, postularon la obtención de mejores resultados a través de una mayor radicalidad que se obtiene mediante una resección cilíndrica en posición prona, con sección de los músculos elevadores del ano, de allí el nombre “Amputación Abdominoperineal Extraelevador” (AAPE).6
En nuestra opinión, al igual que la de Habr-Gama y cols., el término “extraelevador” no es del todo exacto debido a que en esta técnica la resección del músculo elevador no es completa sino parcial, con un manguito remanente de dicha estructura; en consecuencia creemos más apropiado el nombre de “Amputación Abdominoperineal Cilíndrica” (AAPC) para denominar a esta variación técnica.4 Este término ilustra más adecuadamente como dicha resección cilíndrica evita el fenómeno de afinamiento “en reloj de arena” vinculable a un potencial MRC positivo.
Aparte de los beneficios oncológicos anteriormente enunciados, la utilización de esta técnica permite una menor movilización en la pelvis menor por la vía abdominal, mejor exposición y visualización del periné, mayor asistencia por parte de los ayudantes y menor índice de perforación de la pieza.7 En detrimento, esta variante trae implícitos los riesgos de un mayor defecto perineal.8,9
El siguiente trabajo tiene por objetivo exponer los aspectos técnicos más relevantes y los resultados de la experiencia inicial con esta variante técnica.
DISEÑO
Serie de casos.
PACIENTES Y MÉTODOS
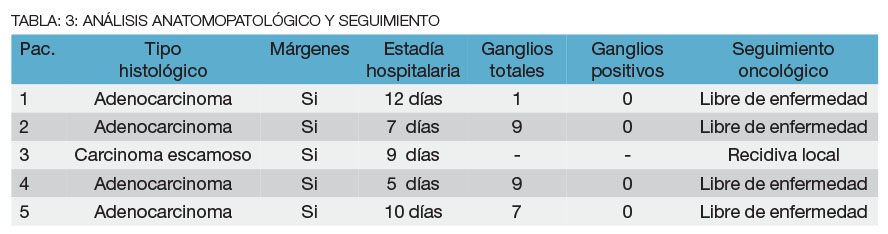
Se analizaron todos los pacientes sometidos a una AAPC por neoplasias anorrectales avanzadas en el Sanatorio Güemes, durante el período comprendido entre mayo 2011 y septiembre del 2013. Se analizaron variables: demográficas (edad, sexo, ASA, distancia del margen anal, estadificación), tratamiento complementario, tipo de abordaje, tiempo operatorio, morbimortalidad, características histopatológicas y estadía hospitalaria.
AAPC: Técnica Quirúrgica
El tiempo abdominal de la cirugía es realizada de acuerdo con los principios de la ETM por fuera de la fascia mesorrectal.
Una vez que el paciente se encuentra en una posición prona, el ano es suturado y el complejo esfinteriano disecado en su totalidad, se comienza realizando una línea circunferencial pasando aproximadamente por la mitad entre el ano y las tuberosidades isquiáticas bilaterales, y a nivel anterior del cuerpo perineal y justo en la región anterior del coxis.
La incisión se profundiza justo por fuera de la porción subcutánea del esfínter anal externo, alejándose de la grasa glútea, siempre teniendo en cuenta que la invasión tumoral del tejido isquioanal es un evento raro. El coxis no es removido rutinariamente, no obstante la desarticulación del mismo genera más espacio y facilita la maniobra para extraer la pieza quirúrgica. Los elevadores son seccionados cerca de su inserción lateral, de manera tal que un manguito muscular es fácilmente objetivable en la visión macroscópica del espécimen resecado.
Luego de la sección de los elevadores el recto es cuidadosamente retirado de la cavidad pelviana a través de la herida perineal, esta eversión de la pieza permite su movilización en las diferentes direcciones con la consiguiente exposición del plano entre la vagina o vesículas seminales y el recto, permitiendo la separación de las diferentes estructuras con seguridad. Finalmente la resección se completa con la división de los músculos anteriores del piso pelviano. La parte final del procedimiento es la reconstrucción del piso pelviano con el cierre del defecto residual en la herida perineal. Varias son las opciones en cuanto a la plástica de cierre. Algunos grupos optan por la confección de colgajos musculares, particularmente en pacientes irradiados. No obstante el cierre primario con o sin colgajo de epiplón continúa siendo una opción válida, así como también la utilización de mallas biológicas.
RESULTADOS
Se incluyeron para el análisis un total de 5 pacientes, 80% del sexo masculino. La media de edad fue de 61 (35-75) años, mientras que para el IMC fue de 29,8 (28,1-33,03). Las características demográficas se resumen en la tabla 1. Todos los pacientes de la serie recibieron radioterapia en el período preoperatorio. En 3 casos se realizó como esquema neoadyuvante de un adenocarcinoma de recto virgen de tratamiento. En los dos restantes la indicación fue posterior a una recurrencia local, en un caso por un paciente con un adenocarcinoma que había sido sometido a una resección anterior baja y el restante por un paciente con un carcinoma epidermoide que había recibido un esquema de Nigro (Tabla 1).
El abordaje fue convencional en la mayoría de los casos (80%). El tiempo operatorio promedio fue 266 (195-360) min. (Tabla 2).
Se evidenció un solo evento como complicación intraoperatoria que consistió en una efracción rectal generada en el tiempo perineal, debido a el compromiso del periostio isquiático, no advertido en el estudio tomográfico preoperatorio. La estadía hospitalaria promedio fue de 8,6 (5-12) días (Tabla 2).
En nuestra serie utilizamos colgajos en V-Y bilaterales en 2 oportunidades (Fig. 1). En un caso, asociamos el colgajo a la colocación de malla dérmica acelular porcina en un paciente con gran defecto perineal (Fig. 2).
Al evaluar las complicaciones postoperatorias identificamos 1 eventración de la incisión mediana y 2 dehiscencias parciales de colgajos perineales, que resolvieron favorablemente con tratamiento conservador. Un paciente evolucionó con una fístula urinaria secundaria a una lesión diatérmica uretral que resolvió con la colocación de sonda vesical por un período prolongado (Tabla 3).
Los resultados del estudio anatomopatológico de las piezas se resume en la tabla 3. Todas las piezas presentaron márgenes libres de lesión y 4 de los 5 pacientes están libres de enfermedad a la fecha con un seguimiento de 15 (8-24) meses. No se registró mortalidad en la serie.
Figura 1: Colgajo en V-Y bilateral.
Los pacientes con tumores de recto bajo tienen un pronóstico peor que aquellos pacientes con tumores más altos. Varios reportes10,11 informan resultados oncológicos superiores cuando se compara la resección anterior baja (RAB) con la AAP. Esto podría deberse a que frecuentemente la AAP se indica para tumores más avanzados localmente o más cercanos al margen anal.10 Adicionalmente la AAP presenta mayor tasa de perforación intraoperatoria, lo que se relaciona directamente con una mayor recurrencia local.10 Bulow y col.12 analizaron una serie de 1125 pacientes sometidos a AAP, informando que en el 10% se había generado una perforación durante el procedimiento quirúrgico una consecuente tasa de recurrencia local del 11%.
El trabajo presentado por Hiranyakas y col.13 compara 65 pacientes sometidos a AAP y 69 con RAB. Si bien el tamaño de la muestra es pequeño informan que 6 pacientes con AAP y 3 con RAB presentaron recurrencia local (p=0,002). Cuando se analizó la cantidad de piezas con mesorrecto incompleto se pudo objetivar que dicha característica de la histopatología se hallaba con mayor frecuencia cuando el paciente había sido sometido a AAP (9,8% vs. 2,9%). Conclusiones similares informaron Tilney y col.,11 en el 2006 quienes compararon 794 pacientes sometidos a RAB y 521 a AAP. La tasa de márgenes positivos fue de 6,7% y 17,6% respectivamente, siendo la AAP un factor predictivo independiente de positividad del margen circunferencial.
Los pobres resultados oncológicos de la AAP motivaron ciertos cambios en el procedimiento con el fin de disminuir la recurrencia local y de esta manera mejorar la sobrevida global.
Son varios los artículos publicados en los últimos años que comparan la AAP convencional con la AAPC.
Huang y col.2 realizaron un meta análisis, incluyendo 881 pacientes de 6 estudios. La tasa de márgenes circunferenciales positivos (30,3 vs. 14,6%), perforación intraoperatoria (16,2% vs. 5,8%) y recurrencia local (12,3% vs. 4%) fue inferior en aquellos pacientes sometidos a AAPC cuando se los comparó con la AAP. Resultados similares informaron Hui Chung Yu14 en 2014 y Stelzner15 en 2011 quienes en revisiones sistemáticas incluyeron 949 y 5244 pacientes, respectivamente.
En cuanto a sobrevida a largo plazo no existen muchas publicaciones debido a que la técnica fue descripta hace pocos años. Sin embargo Tayyab y col.16 comparó la tasa de recurrencia local a 5 años en 63 pacientes con AAP y 58 con AAPC, siendo de 23% y 5% respectivamente. Se incluyeron pacientes desde 1999 a 2008, presentando como limitante importante un periodo prolongado y un tamaño de muestra pequeño.
Por otro lado, existen autores como Krishna17 y Asplund8 quienes sugieren que la modificación en la posición del paciente no altera los resultados oncológicos, ya que la tasa de recurrencia local es similar entre ambas técnicas. Es esencial no confundir el posicionamiento con la técnica quirúrgica, la AAPC se puede aplicar independientemente de si se coloca al paciente en decúbito supino o prono. La posición no es crucial en sí, siempre y cuando cirujanos capacitados y entrenados adecuadamente realicen una disección meticulosa para proporcionar una perfecta resección.7
En el estudio realizado por Campos-Lobato y col. se compararon 81 pacientes con AAP en posición prona comparada con 87 pacientes con la misma operación en posición supina. Ninguna diferencia fue encontrada en cuanto a la recurrencia local ni a distancia o la sobrevida, por los que los investigadores concluyeron que la posición durante la parte perineal en la AAP no afectaría la morbilidad ni los resultados oncológicos.5 Sin embargo, la exposición del campo quirúrgico y las posibilidades para libertad de gestos del el cirujano y los asistentes son superiores.
El cierre primario de la herida perineal ha sido el método más común de reconstrucción después de una cirugía de este estirpe; sin embargo, existen varios autores8,9,18 que sugieren que la herida perineal mayor en la AAPC provocaría mayores complicaciones a ese nivel. La frecuente asociación entre esta técnica y la radioterapia preoperatoria alteraría la cicatrización por la escasa capacidad de curación del tejido irradiado. Pareciera ser que la alta tensión de los tejidos y la acumulación de secreciones en la pelvis son factores decisivos en las complicaciones de la herida perineal.19
El incremento de las infecciones de herida y la hernia perineal han sido consideradas la mayores desventajas de la AAPC.8
Las complicaciones de la herida perineal después de un cierre primario de una escisión abdominoperineal se reportan entre el 40 y el 66% en comparación con la reconstrucción con colgajo miocutáneo (22 y 52%).19 Hay una tendencia en la reducción de las complicaciones de herida cuando se usan colgajos musculares. Los colgajos miocutáneos utilizados con mayor frecuencia son: recto abdominal, gracilis y glúteo mayor. Otras técnicas de colgajos que pueden ser utilizadas para reducir el riesgo local de las complicaciones de herida como los colgajos en V-Y bilaterales.14
La introducción de las mallas biológicas (Surgisis, Biodesign TM) al mercado han sido utilizado como puente sin tensión en la reconstrucción de la región anal. El argumento para la utilización de esta malla es la adaptación del cuerpo, absorbiéndola dejando un tejido fuerte y vascularizado que potencialmente reduce complicaciones a largo plazo como son las fístulas.19 Recientemente el uso de la matriz dérmica acelular ha traído un gran interés en la reconstrucción de los defectos complejos de la pared abdominal. Este material tiene el potencial de proporcionar la misma duración que una malla sintética permanente pero con una mejorada biocompatibilidad tisular.20
Por otro lado, una revisión realizada por Foster y col. comparó la reconstrucción de la herida perineal con colgajos miocutáneos luego de una AAPC en 255 pacientes, con 85 pacientes a los cuales se les realizó una reconstrucción con malla biológica. No se encontró ninguna diferencia significativa en las tasas de complicaciones perineales o en la formación de eventraciones.21
Peacock y col.19 comparan los resultados de 5 pacientes con colgajos miocutáneo de recto anterior y 10 con malla protésica. La morbilidad de ambos procedimientos fue similar, siendo más costo efectiva la colocación de malla, debido a una menor estadía hospitalaria. El tipo de malla utilizada es similar a la que usamos en nuestra serie.
Butt y col.,22 presentaron una revisión sistemática analizando la reconstrucción perineal posterior a AAPC. En 149 pacientes se utilizó malla, en 201 colgajo miocutáneo y en 578 el cierre primario. La tasa de complicaciones mayores fue de 27,5%, 29,4% y 17,1%, respectivamente. Sin dudas se requieren trabajos randomizados que comparen las diferentes técnicas, teniendo en cuenta los factores de riesgo más importantes: IMC, diabetes, tabaquismo, estadio tumoral y exposición a la radioterapia.
Las ventajas de esta técnica quirúrgica que identificamos mas allá de las publicadas en la literatura, es que la posición prona pareciera ser técnicamente más sencilla, brinda una mejor exposición del campo quirúrgico tanto para el cirujano como para el ayudante. Los planos son mejor visualizados y consideramos que incluso es mejor para la enseñanza de cirujanos en formación.
Sin embargo, el tiempo operatorio aumenta debido al requerimiento de movilizar al paciente una vez finalizado el tiempo abdominal y a la imposibilidad de realizar ambos tiempos (abdominal y perineal) en simultáneo.
Las limitaciones que debemos tener en cuenta de este artículo son las siguientes: es un estudio descriptivo y no comparativo, por lo cual no se comparan los resultados con la AAP. Algunos pacientes no fueron sometidos a una correcta estatificación preoperatoria (RMN/ECO) debido a la falta de disponibilidad del método diagnóstico. Los informes de anatomía patológica no aclaran en forma exacta cuál fue el margen (circunferencial y distal) libre de lesión. Por último, dado que esta técnica se utilizó a partir del año 2011 el seguimiento oncológico de los pacientes fue corto.
CONCLUSIÓN
La amputación abdominoperineal extraelevador es sin duda una estrategia válida en el manejo de los pacientes con tumores de recto bajo o con invasión del esfínter anal.
BIBLIOGRAFÍA
- Cancer, I.n.d., Elaborado por SIVER/INC en base a los datos de Globocan 2012 Ministerio de salud, provincia de la nacion enero 2014.
- Huang, A., et al., Oncological superiority of extralevator abdominoperineal resection over conventional abdominoperineal resection: a meta-analysis. Int J Colorectal Dis, 2014. 29(3): p. 321-7.
- Rotholtz , N.B., M., Tratamiento multimodal del cancer de recto. Rev Arg de Cir, 2013: p. 139-157.
- Patricio B. Lynn, A.H.-G., Rodrigo O. Perez, Esteban Grzona, and J.J.G.-R. Charles Sabbagh, Cylindrical abdominoperineal resection rationale, technique and controversies. j coloproctol, 2013. 33(3): p. 167-173.
- de Campos-Lobato, L.F., et al., Prone or lithotomy positioning during an abdominoperineal resection for rectal cancer results in comparable oncologic outcomes. Dis Colon Rectum, 2011. 54(8): p. 939-46.
- Holm, T., et al., Extended abdominoperineal resection with gluteus maximus flap reconstruction of the pelvic floor for rectal cancer. Br J Surg, 2007. 94(2): p. 232-8.
- Holm, T., Controversies in abdominoperineal excision. Surg Oncol Clin N Am, 2014. 23(1): p. 93-111.
- Asplund, D., E. Haglind, and E. Angenete, Outcome of extralevator abdominoperineal excision compared with standard surgery: results from a single centre. Colorectal Dis, 2012. 14(10): p. 1191-6.
- West, N.P., et al., Multicentre experience with extralevator abdominoperineal excision for low rectal cancer. Br J Surg, 2010. 97(4): p. 588-99.
- Shihab, O.C., et al., Patients with low rectal cancer treated by abdominoperineal excision have worse tumors and higher involved margin rates compared with patients treated by anterior resection. Dis Colon Rectum, 2010. 53(1): p. 53-6.
- Tilney, H.S., et al., Factors affecting circumferential resection margin involvement after rectal cancer excision. Dis Colon Rectum, 2007. 50(1): p. 29-36.
- S. Bulow, I.J.C., Intra-operative perforation is an important predictor of local recurrence and impaired survival after abdominoperineal resection for rectal cancer. The Association of Coloproctology of Great Britain and Ireland., 2011. 13: p. 1256–1264.
- Hiranyakas, A., et al., Factors influencing circumferential resection margin in rectal cancer. Colorectal Dis, 2013. 15(3): p. 298-303.
- Yu, H.C., et al., Comparison of short- and long-term outcomes after extralevator abdominoperineal excision and standard abdominoperineal excision for rectal cancer: a systematic review and meta-analysis. Int J Colorectal Dis, 2014. 29(2): p. 183-91.
- Stelzner, S., et al., Extended abdominoperineal excision vs. standard abdominoperineal excision in rectal cancer--a systematic overview. Int J Colorectal Dis, 2011. 26(10): p. 1227-40.
- Tayyab, M., et al., Evaluation of the impact of implementing the prone jackknife position for the perineal phase of abdominoperineal excision of the rectum. Dis Colon Rectum, 2012. 55(3): p. 316-21.
- Krishna, A., et al., A comparison of published rates of resection margin involvement and intra-operative perforation between standard and ‘cylindrical’ abdominoperineal excision for low rectal cancer. Colorectal Dis, 2013. 15(1): p. 57-65.
- Welsch, T., et al., Results of extralevator abdominoperineal resection for low rectal cancer including quality of life and long-term wound complications. Int J Colorectal Dis, 2013. 28(4): p. 503-10.
- Peacock, O., et al., Outcomes after biological mesh reconstruction of the pelvic floor following extra-levator abdominoperineal excision of rectum (APER). Tech Coloproctol, 2014.
- Han, J.G., et al., Pelvic floor reconstruction using human acellular dermal matrix after cylindrical abdominoperineal resection. Dis Colon Rectum, 2010. 53(2): p. 219-23.
- Foster, J.D., et al., Reconstruction of the perineum following extralevator abdominoperineal excision for carcinoma of the lower rectum: a systematic review. Colorectal Dis, 2012. 14(9): p. 1052-9.
- Butt, H.Z., et al., Perineal reconstruction after extra-levator abdominoperineal excision (eLAPE): a systematic review. Int J Colorectal Dis, 2013. 28(11): p. 1459-68.
COMENTARIOS SESIÓN SACP 9 DE MAYO DE 2014
DISCUSIÓN
Dr. Alejandro Daniel Moreira Grecco: Realiza aporte mediante la presentación de 6 casos.
Dr. Sergio Hernán Labiano: Realiza aporte mediante la presentación de 24 casos.
Dr. Fernando Serra: Quiero felicitar a los autores, pero un 40% de dehiscencia en los colgajos es una cifra alta. Esta debería ser menor al 25%. Considero desafortunado no aprovechar la posición prona para realizar un colgajo del glúteo mayor. El colgajo utilizado (en V-Y) es un colgajo muy fino y largo. Por otro lado deseo aclarar que ante la necesidad de realizar un rescate por cáncer de ano, no debe realizarse la amputación abdominoperineal cilíndrica, sino en botella de oporto (debiendo llegar hasta las tuberosidades isquiáticas).
Dr. Juan Carlos Patrón Uriburu: Quería preguntar sobre los otros casos que no se mostraron, o yo no entendí cuáles eran las otras opciones de cierre que tenían o si cerraban siempre con colgajo V-Y. Nosotros estamos convencidos que siempre se debe realizar un colgajo debido a que no queda ningún músculo. El cerrar celular y piel no es suficiente, considero que uno tiene que llevar músculo y piel para completar el defecto. Nosotros trabajamos en equipo con los cirujanos de cirugía reconstructiva y principalmente usan el colgajo del músculo recto anterior de la pared abdominal. En algunos casos hemos usado los músculos de la pierna como el gracilis. Quería saber si ustedes tienen experiencia en estos colgajos y si el colgajo V-Y lo realizan ustedes y si trasladan músculo junto con la piel y el celular.
Cierre de la discusión
Dr. Juan Manolizi: En cuanto a si nosotros decidimos realizar un Miles previamente a la cirugía, todos nuestros pacientes son presentados en comité de tumores, donde decidimos si va a realizarse Miles o no, pero es una decisión flexible. Obviamente uno tiene que estar preparado para hacer una anastomosis en los pacientes dudosos, de ser necesario, pero en el caso de estos pacientes la decisión ya había sido tomada debido a la invasión esfinteriana.
En cuanto al alto índice de dehiscencia, fueron dos casos de dehiscencia de herida (ambas en forma parcial). Consideramos que es un porcentaje alto pero me parece que en una experiencia inicial de solamente 5 casos sacar un porcentaje es un poco apresurado. Creo que debemos esperar un poco para ver realmente si lo que estamos haciendo está bien o mal.
En cuanto a la técnica en botella de oporto estoy de acuerdo, la descripción en el trabajo de controversias de Jont presenta tres tipos de Miles cilíndricos: extraelevador, interesfinteriano (para trastornos esfinterianos) y cilíndrico puro (donde se reseca la grasa isquiorrectal). Nosotros tomamos los márgenes que nos parecieron suficientes y más externos.
Y por último, no tenemos experiencia con colgajos musculares, en tres casos llevamos a cabo cierre simple. El colgajo V-Y lo usamos en el caso que presentamos agregando una malla.