Tratamiento Quirúrgico de la...
REV ARGENT COLOPROCT | 2014 | VOL. 25, Nº 1 : 1-14
ARTÍCULO ORIGINAL
Tratamiento Quirúrgico de la Enfermedad Hemorroidaria
Estudio Comparativo Entre una Técnica Convencional y Dos de Reciente Aplicación
Angel M. Minetti, José I. Pitaco, Carlos A. Sarra, Paula Alé, Esteban Martinez
Sanatorio de la Trinidad Quilmes
Leído en Sesión SACP 12 de Octubre de 2012
Recibido 9 de marzo 2013
Corregido y aceptado para publicación 5 de junio 2013
Correspondencia:
José Ignacio Pitaco
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
RESUMEN
Antecedentes: la enfermedad hemorroidaria afecta al 4 a 5% de la población y ninguno de los tratamientos actuales han dado una solución definitiva. Su indicación se encuentra condicionada a factores como: experiencia del operador, deseos del paciente, acceso a nuevas tecnologías y grado de afección.
Objetivo: comparar resultados del tratamiento quirúrgico de la enfermedad hemorroidaria mediante dos técnicas recientes y una clásica.
Diseño: estudio prospectivo no randomizado, comparativo.
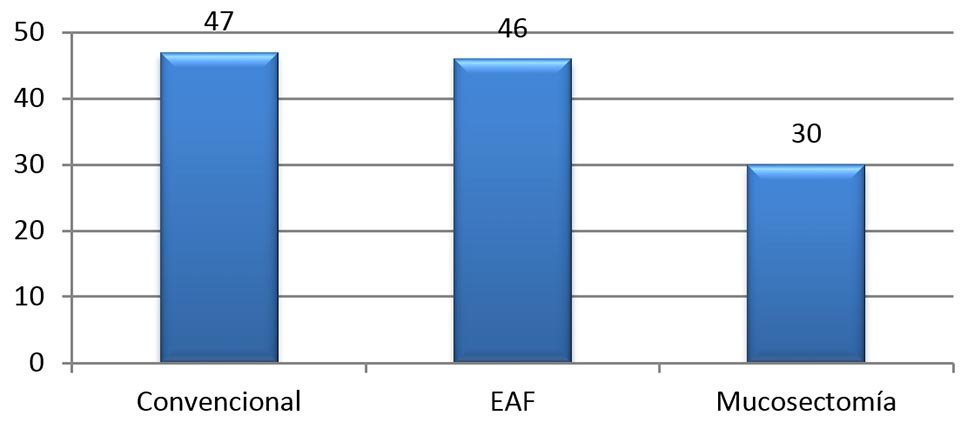
Pacientes y Métodos: análisis de 123 pacientes operados entre enero de 2006 y diciembre de 2010, distribuidos en tres grupos. Grupo I: Hemorroidectomia convencional (47); Grupo II, Resección con electrobisturí de alta frecuencia (46) y Grupo III, hemorroidopexia (30).
Control con un seguimiento mínimo de 18 meses.
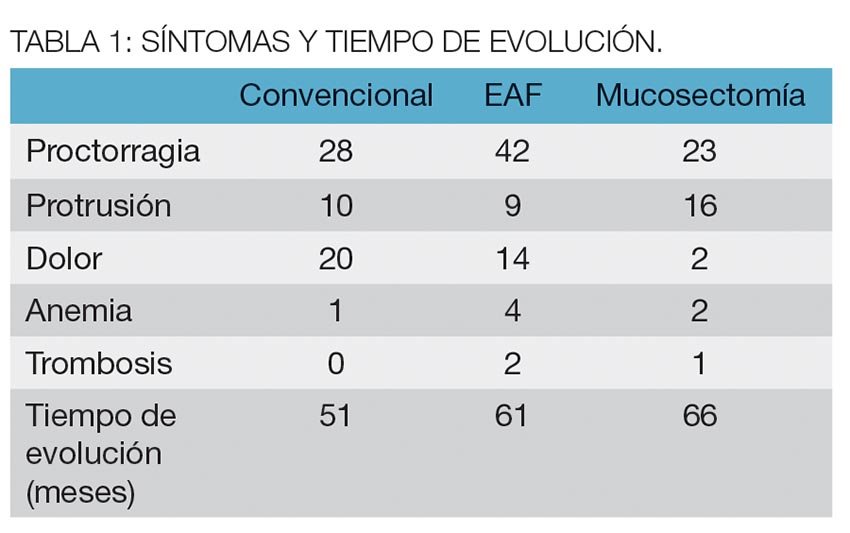
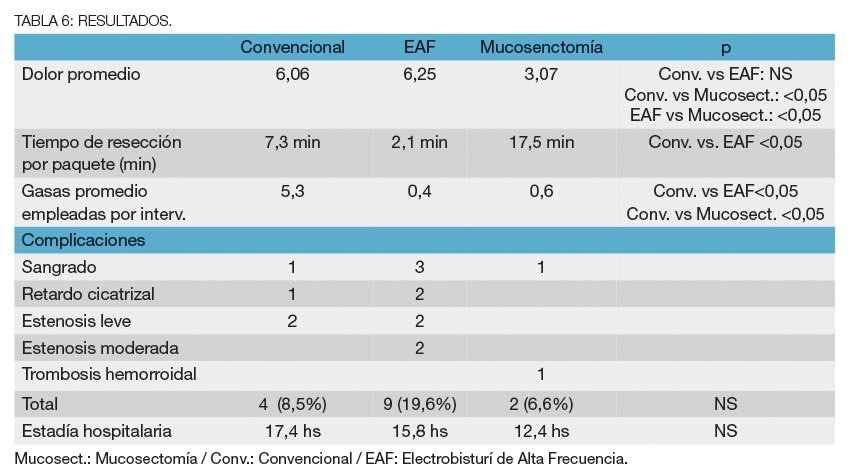
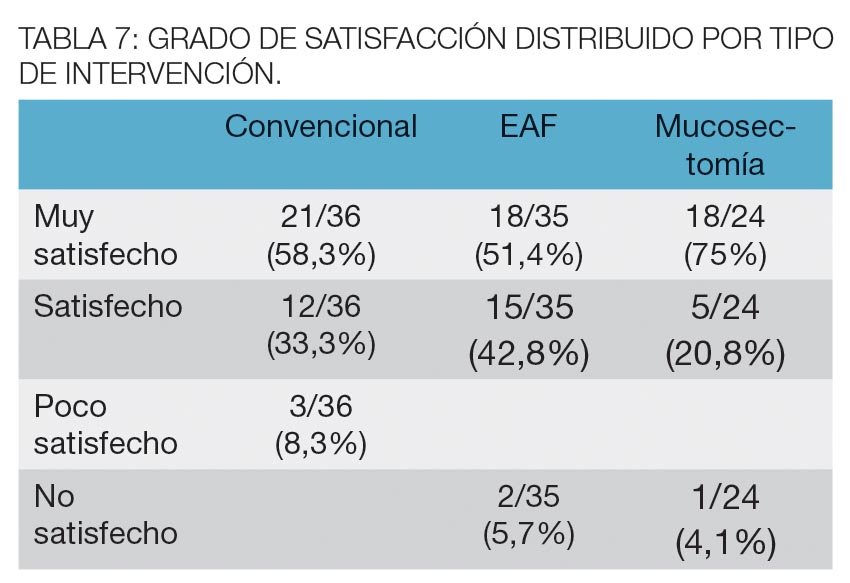
Resultados: no hubo diferencias en la distribución etaria, sexo, ASA, paquetes promedio resecados entre el Grupo I y II (2,39 versus 2,74), complicaciones (8,5%, 19,6% y 6,6%) y estadía hospitalaria (17,4 hs; 15,8 hs; 12,4 hs) respectivamente. Hubo menos dolor en el procedimiento de mucosectomía (3,06), en relación al convencional (6.06, p<0,05) y al de EAF (6,25, p<0,05). El tiempo operatorio promedio fue de 17,5 minutos; 7,3 y 2,1 (EAF vs convencional, p<0,05) y el sangrado 5,3; 0,4 y 0,6 (Convencional vs mucosectomia y EAF, p<0,05). Se constató una recidiva (3,3%) en el grupo mucosectomía, con alto grado de satisfacción en los 3 grupos, 91,6%, 94,2% y 95,8% respectivamente.
Conclusiones: el procedimiento de mucosectomía presenta menor dolor, la resección por alta frecuencia, menor tiempo operatorio y la resección convencional mayor sangrado.
Palabra clave: Hemorroides; Hemorroidectomía; Hemorroidopexia; Enfermedad Hemorroidal; Mucosectomía.
ABSTRACT
Background: the hemorrhoidal disease affects 4-5% of the population and none of the current treatments have a definitive solution. Its indication is conditional on factors such as operator experience, patient’s wishes, access to new technologies and degree of involvement.
Objective: compare the results of surgical treatment of hemorrhoidal disease by two recent techniques and a classic technique.
Design: prospective non randomized, comparative.
Patients and Methods: analysis of 123 patients operated between January 2006 and December 2010, divided into three groups. Group I: conventional hemorrhoidectomy, 47, Group II, electrocautery resection with high frequency (EHF), 46 and Group III, hemorrhoidopexy, 30. Control case with a minimum follow-up 18 months.
Results: there was no difference in the distribution sex, ASA, average of hemorroid resected between GroupI and II (2,39 versus 2,74), complications (8,5%, 19.6% and 6,6%) and hospital stay,17,4 hours, |5,8 hours and 12,4 hours respectively. There was less pain Mucosectomy procedure (3.06) compared to the conventional (6.06, p <0.05) and EHF (6.25, p <0.05). The average operative time was 17.5 minutes, 7.3 and 2.1 (vs conventional, p <0.05 EAF) and bleeding 5.3, 0.4 and 0.6 (Conventional vs mucosectomy and EAF, p <0.05).Recurrence was 3.3% in the mucosectomy group with a high level of satisfaction in three groups, 91.6%, 94.2% and 95.8% respectively.
Conclusions: the method presented mucosectomy less pain, resection by high frequency, shorter operating time and conventional resection increased bleeding.
Key words: haemorroidectomy; haemorroidopexy; haemorroid disease; mucosectomy
INTRODUCCIÓN
La enfermedad hemorroidal afecta aproximadamente al 4-5% de la población y corresponde al 50% de las consultas coloproctológicas. Aqueja predominantemente al sexo masculino y en la etapa de mayor producción laboral de la vida. El tratamiento quirúrgico clásico, mantiene en la actualidad, problemas no resueltos tales como el dolor postoperatorio, prolongada convalecencia y consecuente incapacidad con un costo laboral considerable, recidivas y complicaciones y secuelas postoperatorias, algunas de ellas graves.1
El desarrollo de nuevos conceptos fisiopatológicos de la enfermedad basados en que la causa de la ingurgitación y aumento de los plexos venosos, estaría directamente relacionada con la alteración del tejido conectivo de sostén y su consecuencia, la alteración en los shunts arteriovenosos presentes ha llevado al perfeccionamiento de técnicas ambulatorias menos cruentas y dolorosas como la terapia mediante láser, fotocoagulación infrarroja y ligadura mediante uso de bandas elásticas; y otras quirúrgicas como especialmente la mucosectomía con sutura mecánica y la oclusión arterial bajo control doppler, cambiando el concepto de la eliminación de los paquetes por el de la corrección anatómica con el consecuente alivio de los síntomas.2,3
Los procedimientos no quirúrgicos han significado un importante progreso, al hacer posible un tratamiento en el consultorio sin necesidad de anestesia, con escaso o nulo dolor y sin convalecencia postoperatoria. Sin embargo, los mejores resultados han sido encontrados en los grados menores e intermedios de la evolución de la enfermedad, aunque con un número no despreciable de recidivas.
El tratamiento convencional mediante la resección de los paquetes hemorroidarios, con todas sus variantes, es una práctica bien establecida y un procedimiento efectivo. Sin embargo, a pesar de conllevar un mínimo trauma, la operación tiene como consecuencia un fuerte dolor postoperatorio, que deriva en una prolongada convalecencia. Todo ello ha sido un gran estímulo para continuar con los esfuerzos en desarrollar nuevas técnicas y modificaciones, con las perspectivas de obtener un curso postoperatorio menos tormentoso y por ende, una recuperación más rápida.4
En los últimos años se han publicado múltiples experiencias con la aplicación de estas nuevas técnicas, con resultados disímiles y poco concluyentes.
El objetivo del presente trabajo es el de analizar los resultados obtenidos en una serie prospectiva de pacientes tratados mediante resección con electrobisturí bipolar de alta frecuencia (EAF), hemorroidopexia mediante sutura mecánica y resección de paquetes en forma convencional, mediante técnica de Milligan y Morgan.
DISEÑO
Estudio prospectivo no randomizado comparativo.
MATERIAL Y MÉTODOS
En el período comprendido entre enero de 2006 y diciembre de 2010, fueron operados en una misma institución, en forma prospectiva, 123 pacientes afectados de enfermedad hemorroidal; que fueron distribuídos en 3 grupos: Grupo I: Hemorroidectomía convencional (47); Grupo II, Hemorroidectomía mediante empleo de electrobisturí de alta frecuencia (EAF) (46) y Grupo III, mucosectomía con hemorroidopexia (30) (Gráfico 1).
Gráfico 1: Distribución por tipo de cirugía.
El control post operatorio mínimo fue de 18 meses, máximo de 78, promedio 51 meses.
El estadío de la afección se definió mediante la clasificación propuesta por Goligher.5
A los enfermos con hemorroides grados III y IV indistintamente, se les propuso cirugía convencional, resección por paquetes con electrobisturí bipolar de alta frecuencia (EAF) o hemorroidopexia mediante sutura mecánica. Las variables aplicadas para la selección de la técnica fueron: explicación al paciente de las ventajas y desventajas, y disponibilidad del instrumental correspondiente.
Los criterios de exclusión fueron: complicaciones agudas de la enfermedad (trombosis, fluxión, hemorragia aguda), enfermedades asociadas (fístula, fisura, enfermedad inflamatoria), embarazadas y factores generales que pudieran contraindicar la cirugía.
A todos se les realizó estudio rectocolónico (rectosigmoideoscopía o videocolonoscopía) de acuerdo a estándares de consenso de pesquisa en cáncer colorrectal.
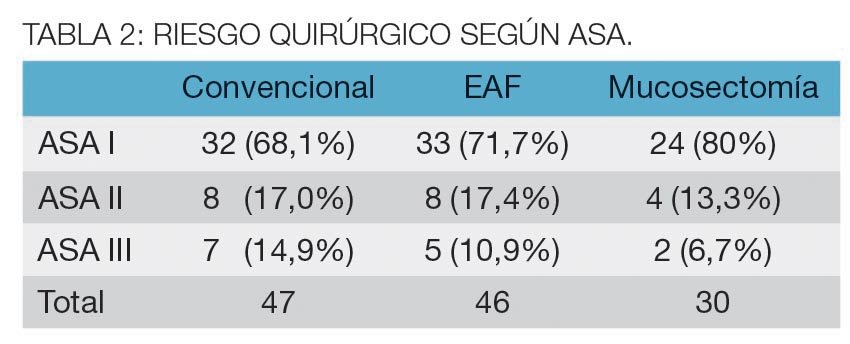
El riesgo quirúrgico se estableció mediante la clasificación de la American Society of Anesthesiology.6
En el procedimiento de hemorridopexia se indicó el día anterior dieta líquida y preparación intestinal con fosfato monosódico 48 gr. y disódico 18 gr., distribuído en 2 tomas, a las 16 y 20 horas.
Se indicó profilaxis antibiótica en la inducción anestésica con Ciprofloxacina 400 mg y Metronidazol 500 mg.
Las intervenciones se realizaron en posición de litotomía, con posición de Trendelenburg de 30°.
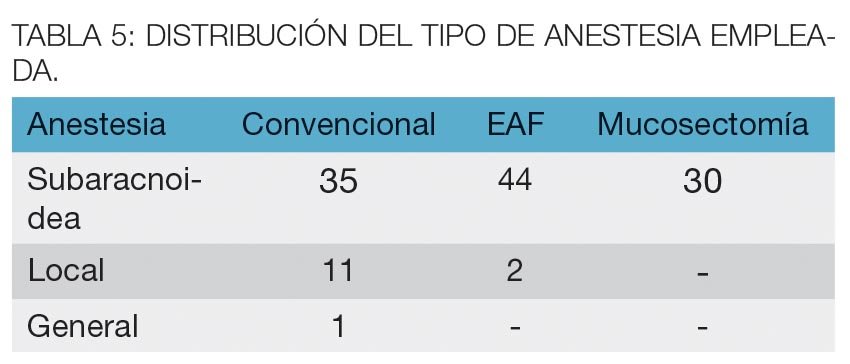
La anestesia empleada fue indistintamente local con sedación, o subaracnoidea. En la primera utilizando 60 cc de lidocaína al 0,5% con epinefrina mediante infiltración romboidal de la dermis perianal y posterior infiltración profunda en los 4 cuadrantes, con control digital intrarrectal para involucrar en los segmentos posteriores a los nervios pudendos y evitar la perforación mucosa. La sedación se realizó mediante inyección endovenosa de propofol y fentanilo o inhalatoria con sevofluorano. La anestesia subaracnoidea se realizó con 10 mgr de Bupivacaína.
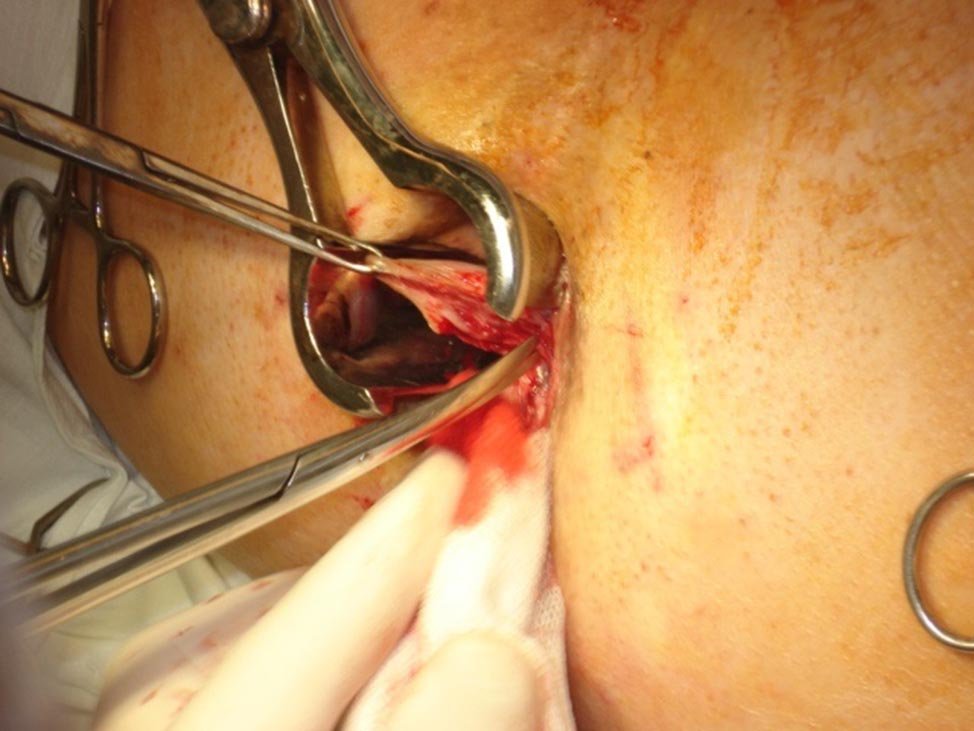
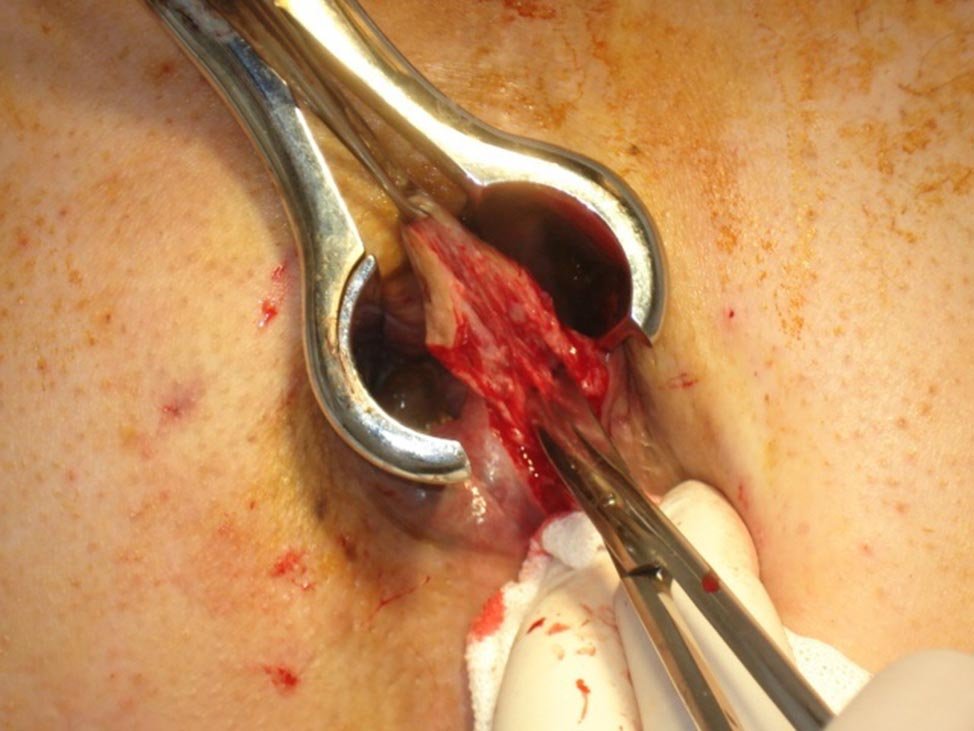
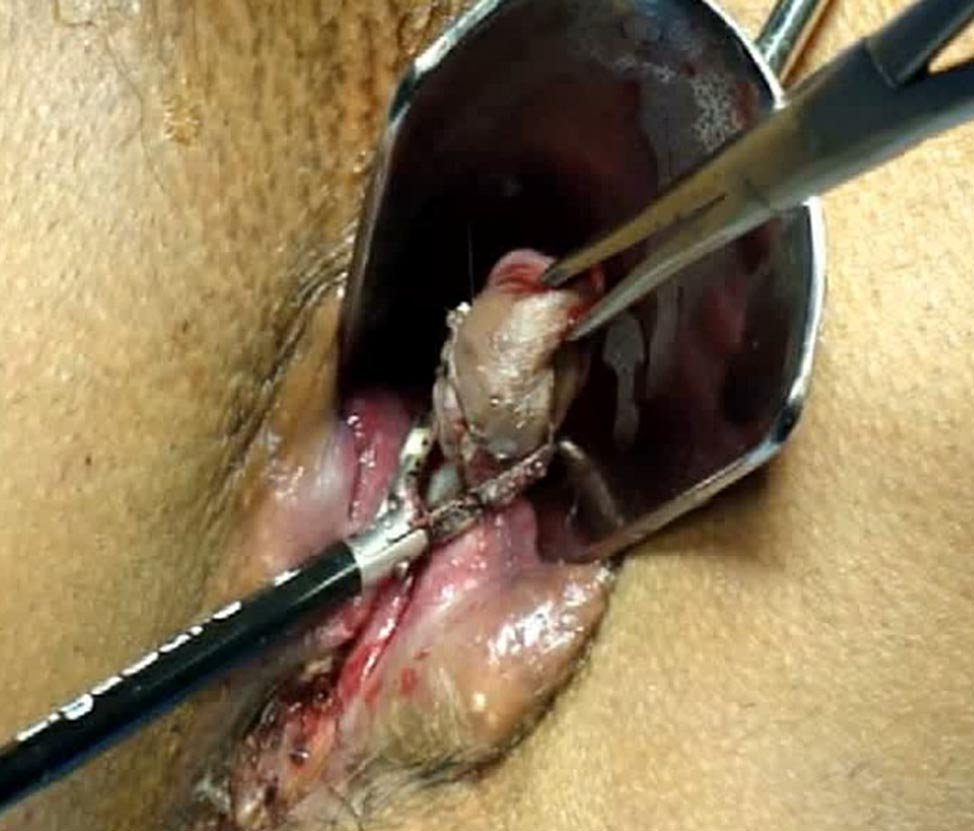
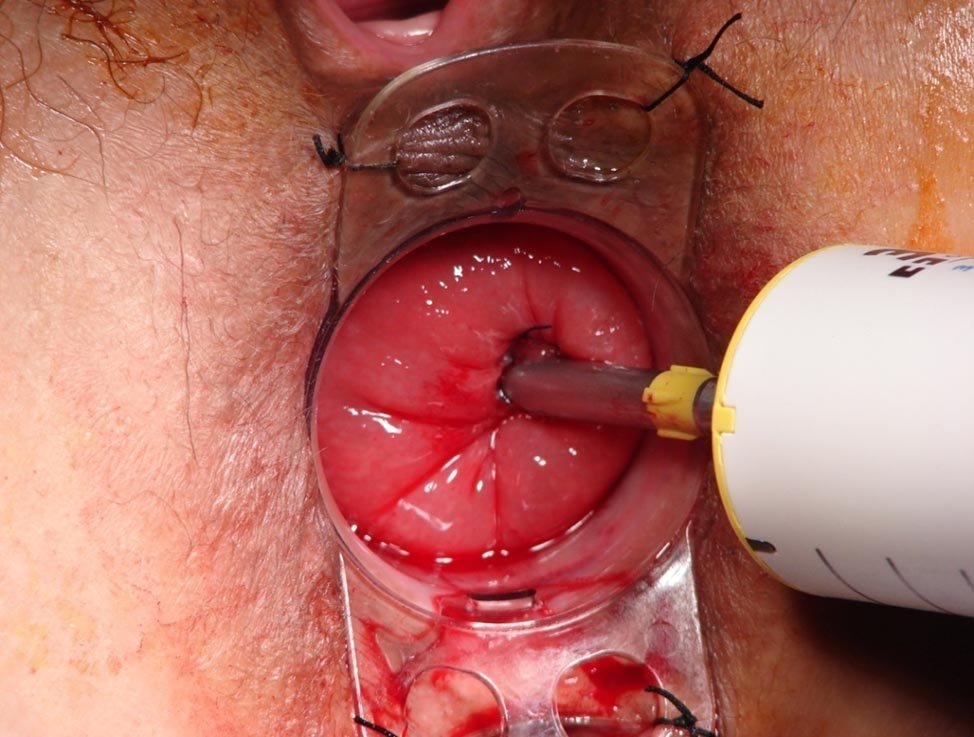
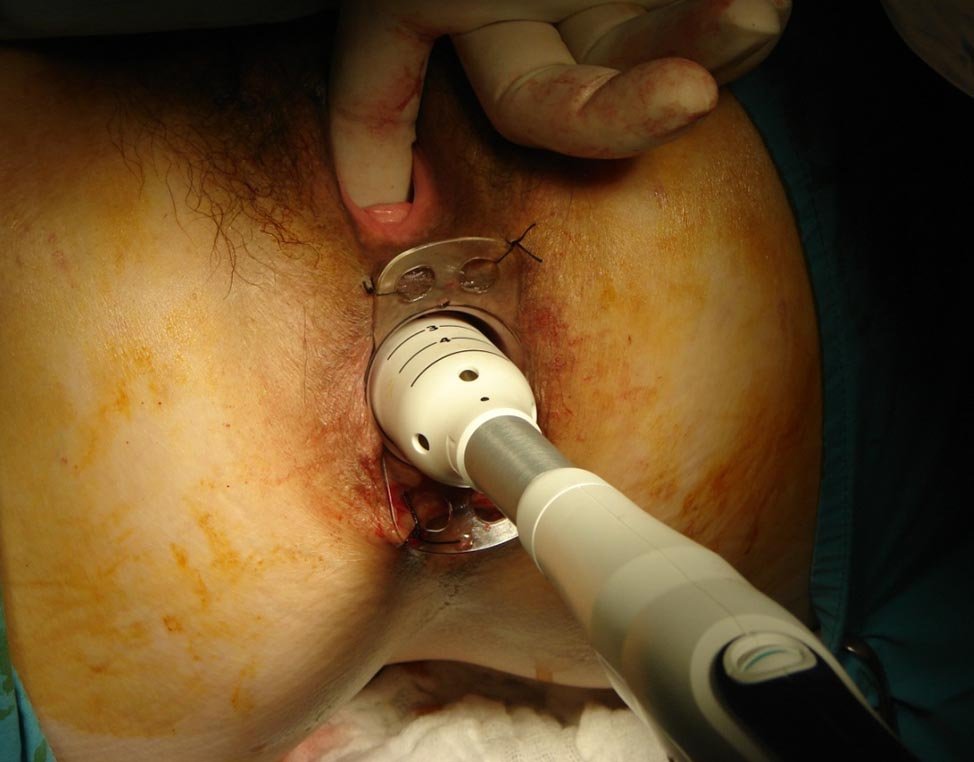
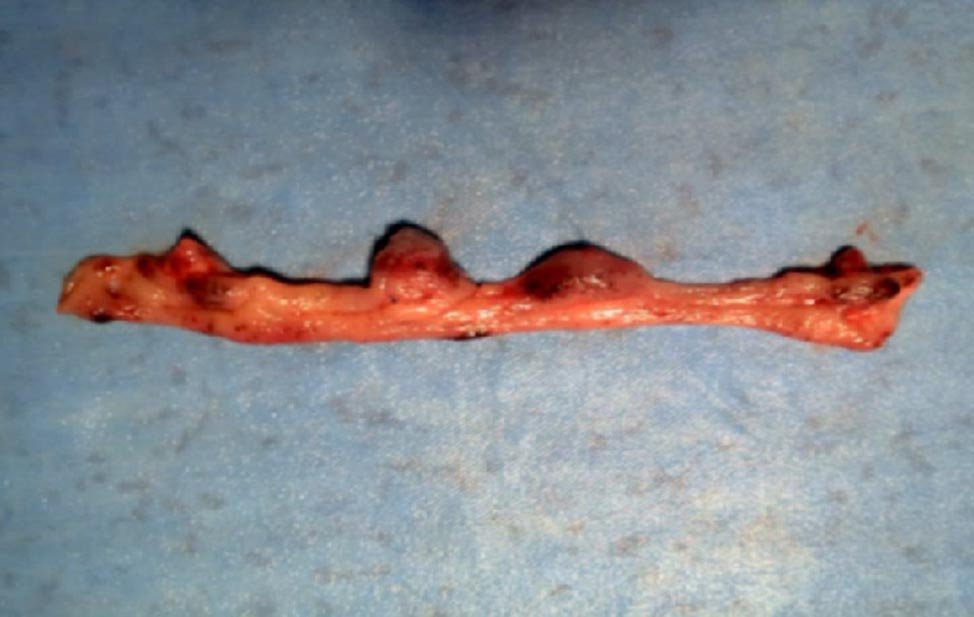
El procedimiento denominado convencional consistió en la resección de los paquetes dominantes dejando el lecho abierto (Milligan y Morgan). En un grupo se realizó mediante disección clásica y hemostasia con electrobisturí y puntos con material de reabsorción rápida (Catgut) (Figs. 1 y 2), y en otro mediante el empleo de Electrobisturí de alta frecuencia (EEA) (Figs. 3 a 6). Para el procedimiento de hemorroideopexia y mucosectomía se empleó un sutura mecánica circular de 34 mm montada con agrafes de 4,8 mm. La sutura en bolsa de tabaco se implantó a 2 cm por arriba de la línea pectínea, de modo tal que luego de la resección mucosa la línea de agrafes quedara ubicada a 5 mm de la misma. Esta variante se realizó con la intención de obtener una desarterialización circunferencial de los paquetes simultáneamente con la elevación y fijación de los paquetes hemorroidarios (Figs. 7 a 12).
El sangrado intraoperatorio fue calculado en base al número de gasas de 8 x 8 cm., empleadas durante la cirugía.
El dolor postoperatorio fue controlado, a la semana del postoperatorio mediante escala visual del 0 a 10.
El control postoperatorio inmediato se realizó mediante control clínico e interrogatorio. El alejado mediante control clínico y/o interrogatorio telefónico, con una encuesta diseñada para tal fin.
Todos los procedimientos fueron realizados o ayudados por especialistas en coloproctología. Los 3 primeros casos de mucosectomía fueron asistidos por un cirujano entrenado en el procedimiento.
Se consideró complicación inmediata aquella que ocurrió dentro de los 30 días.
La hemorragia postoperatoria fue definida como aquella que requirió internación y/o reintervención.
La complicación estenosis de acuerdo al calibre se clasificó en: leve (16 a 20 mm.), moderada (11 a 15 mm.) y grave (menor o igual a 10 mm.).7
Figura 1: Hemorroidectomía convencional.
Figura 2: Hemorroidectomía convencional.
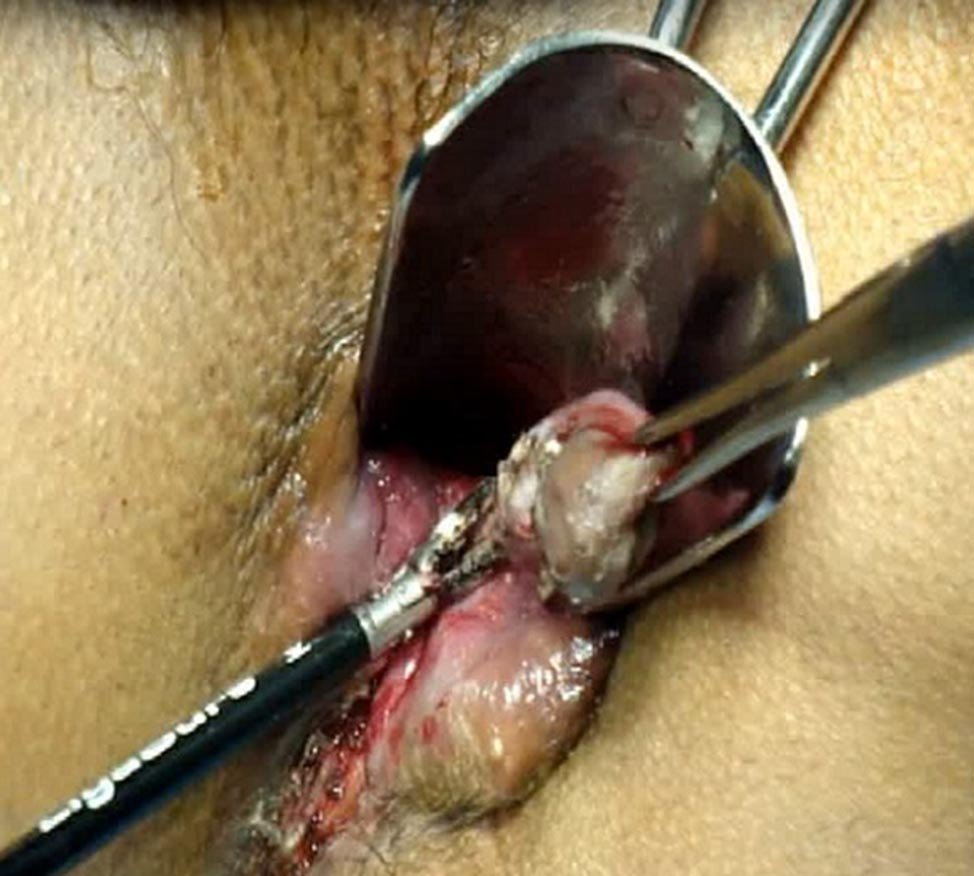
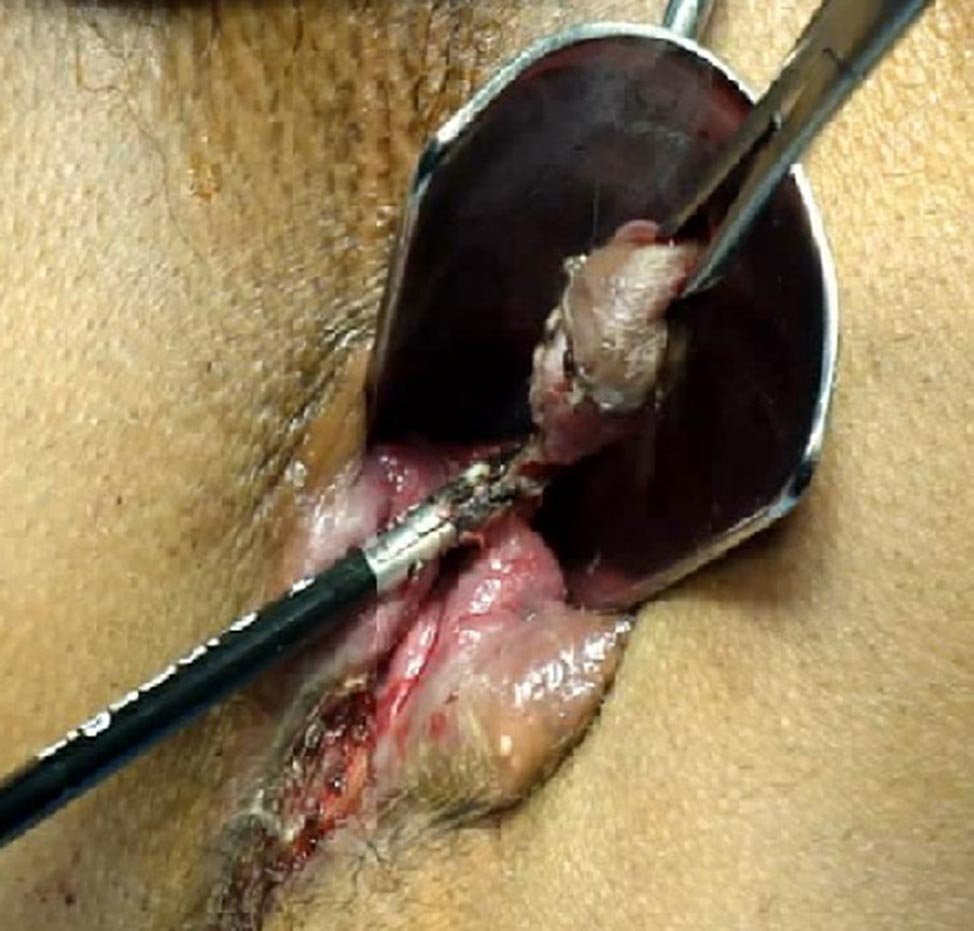
Figura 3: Hemorroidectomía con electrobisturí de alta frecuencia. Secuencia 1.
Figura 4: Hemorroidectomía con electrobisturí de alta frecuencia. Secuencia 2.
Figura 5: Hemorroidectomía con electrobisturí de alta frecuencia. Secuencia 3.
Figura 6: Hemorroidectomía con electrobisturí de alta frecuencia. Secuencia 4.
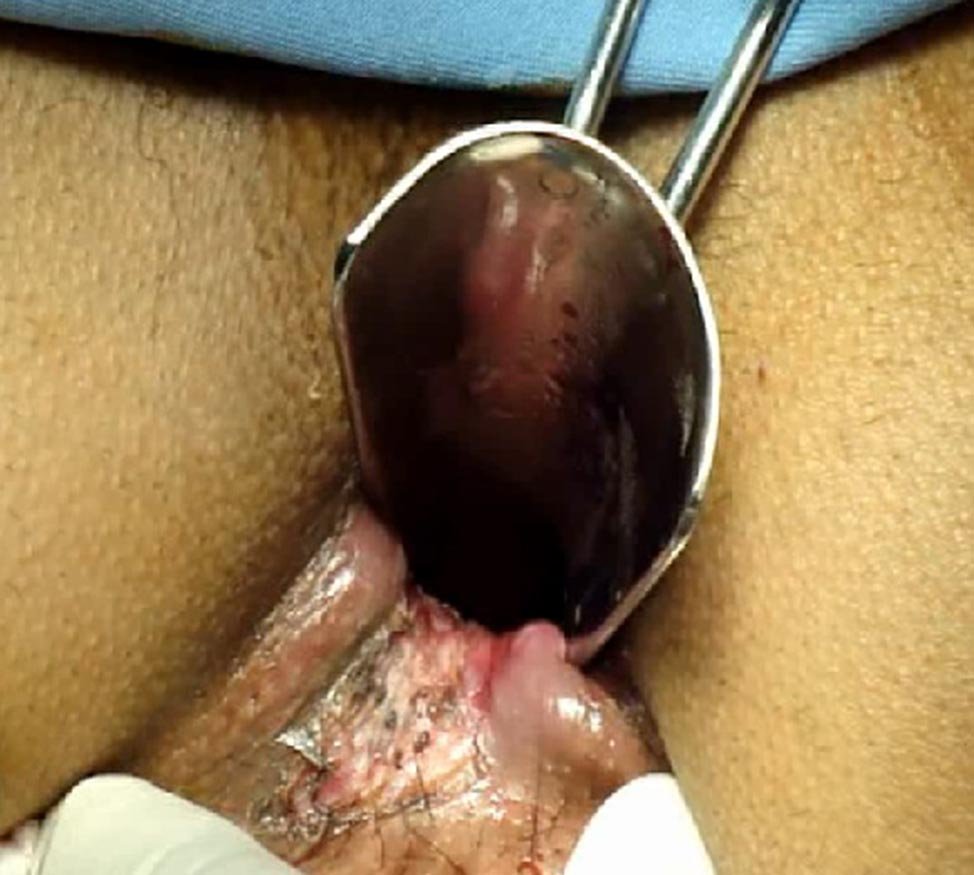
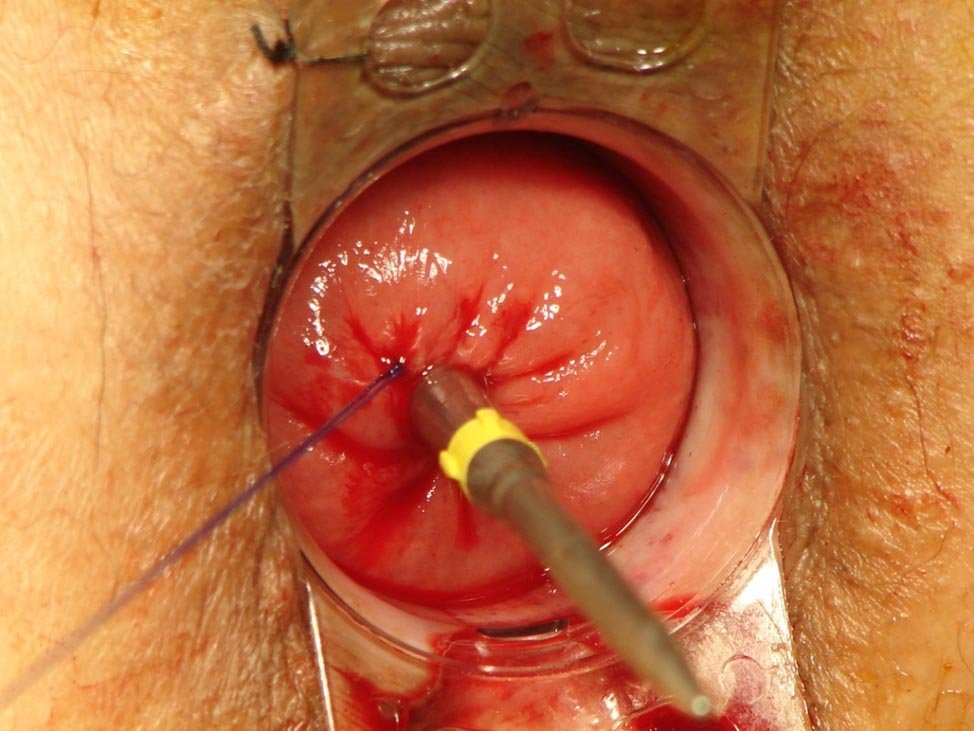
Figura 7: Hemorroideopexia. Jaretta invaginante.
Figura 8: Hemorroideopexia. Unión de yunque y sutura mecánica
Figura 9: Hemorroideopexia. Tacto vaginal. Prueba de seguridad.
Figura 10: Hemorroideopexia. Pieza quirúrgica.
RESULTADOS
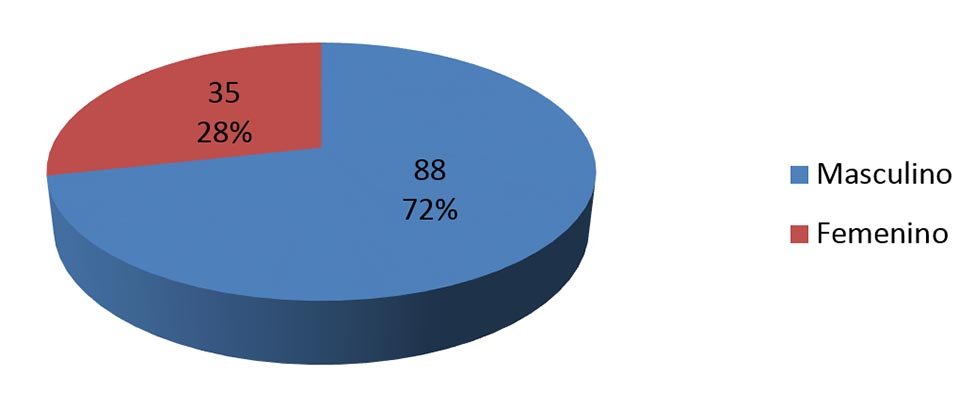
Correspondieron al sexo masculino 88 pacientes (71,5%) y al femenino 35 (28,5%); con edades que oscilaron entre los 18 y 73 años y un promedio de 45 (Gráficos 2 y 3).
Gráfico 2: Distribución por sexo.
Gráfico 3: Distribución de la edad Promedio en años.
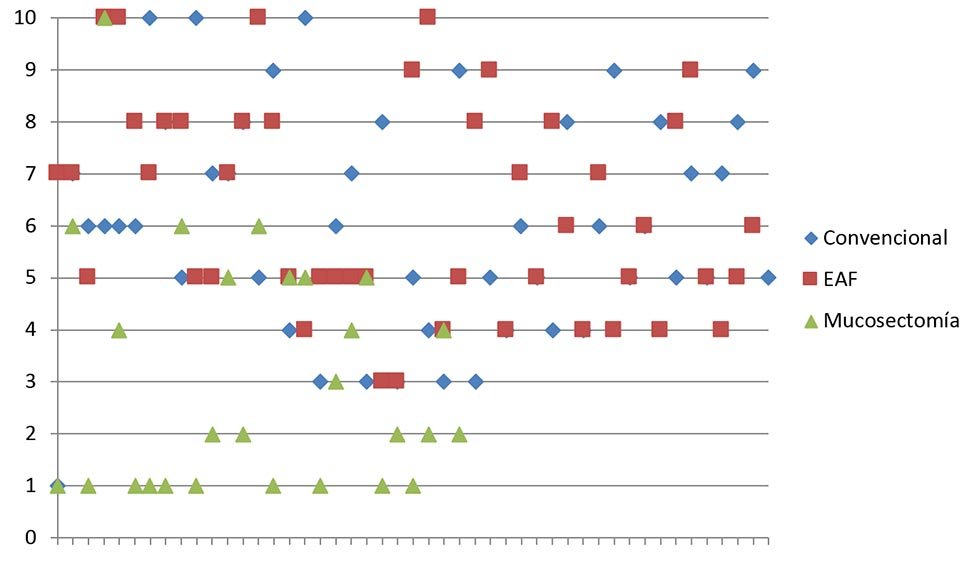
Gráfico 4: Distribución del dolor.
Los síntomas que motivaron la consulta y el tiempo de evolución promedio en meses, se pueden observar en la tabla 1.
El riesgo quirúrgico se distribuyó de acuerdo a la tabla 2.
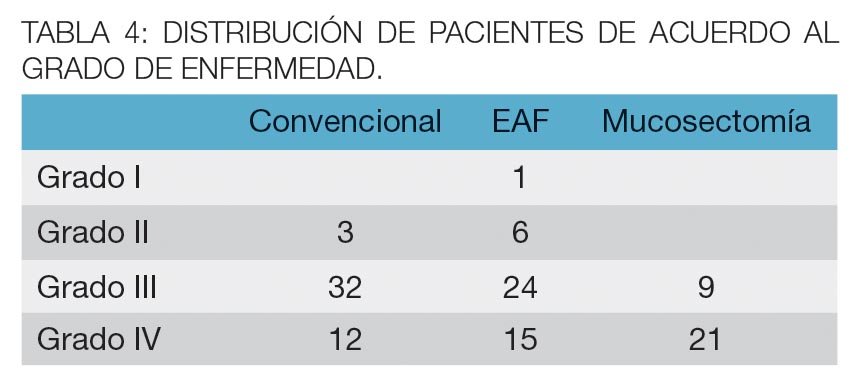
Se constató antecedente de tratamiento no médico de la enfermedad hemorroidal mediante diversos procedimientos en 11 enfermos, distribuidos como se muestra en la tabla 3. El grado de afección de enfermedad hallado fue: Grado I 1, Grado II 9, Grado III 65 y Grado IV 48 (Tabla 4).
El tipo de anestesia empleada se distribuyó como se muestra en la tabla 5.
El número de paquetes resecados por paciente en cirugía convencional osciló entre 1 y 4 con un promedio de 2,39; para la diatermia bipolar osciló entre 2 y 4 con un promedio de 2,74 (p= N.S.).
El dolor postoperatorio se distribuyó de acuerdo a lo observado en el Gráfico 4. Los resultados en cuanto a dolor promedio, tiempo operatorio, sangrado, complicaciones y estadía hospitalaria se muestran en la tabla 6.
En el control alejado se constató una recidiva en el grupo de mucosectomía, a los 2 meses de la cirugía. Se trataba de un paciente con prolapso mucoso y hemorroides externas prominentes con síntomas de hemorragia persistente, que fue resuelta mediante hemorroidectomía por paquetes.
De acuerdo a los datos de la encuesta se obtuvo un alto grado de satisfacción en los 3 grupos (91,6%, 94,2% y 95,8% respectivamente) (Tabla 7).
DISCUSIÓN
La incidencia exacta de la enfermedad hemorroidaria es poco conocida y difícil de definir, ya que un gran número de individuos padece distintos grados de dolor, proctorragia, prolapso, etc., se tratan sin consultar con productos y medicaciones de los más diversos, sean estos de origen farmacéutico, naturista, homeopático, etc.8
Varios estudios que han evaluado la epidemiología de la enfermedad hemorroidaria, estiman que en Estados Unidos, 10 millones de personas reportan síntomas, con una prevalencia que alterna de acuerdo a la metodología y definición empleada, entre el 4,4% y 24,5% de la población.1,2,8-10 Se calcula que alrededor de un tercio de la población consulta alguna vez por síntomas anales, que equivalen aproximadamente al 50% de las consultas proctológicas, las que se estima, generan alrededor de 1,5 millones de recetas al año para su tratamiento sintomático.1,2
Afecta más frecuentemente al sexo masculino y la edad pico se encuentra en ambos sexos entre los 45 y 65 años. Es raro, que la consulta se realice por debajo de los 20 años. Es más común en ciudadanos de raza caucásica que en aquellos afro-americanos.8,9,11
El riesgo de padecer enfermedad hemorroidaria en el hombre aumenta hasta los 60 años, para luego declinar progresivamente. En la mujer, los síntomas principales aparecen luego de los embarazos, en una edad media de 45 años.12
Si bien se cree que hay una mayor tasa de afectados en el sexo masculino, algunos estudios han reportado cifras similares en ambos sexos, y aún más bajas en hombres. En Inglaterra, en el año 2004/2005, la media de edad de las personas sometidas a hemorroidectomía fue de 53 años, y el 53% de los ingresos fueron hombres.8
En esta serie de pacientes operados, la edad promedio fue de 45 años, con un franco predominio del sexo masculino (71,5%).
El procedimiento quirúrgico ideal para el tratamiento de la enfermedad hemorroidaria debiera incluir como premisas, la cura radical, de modo tal que no hubiere recidivas; tener un bajo o nulo dolor postoperatorio, limitante principal de consulta de la mayoría de los pacientes; y por ende una corta estadía hospitalaria y rápida recuperación laboral; todo ello, en lo posible a un bajo costo.
En la actualidad existe cierta uniformidad de criterio para la selección de la técnica a emplear; y ella se encuentra relacionada en particular con el grado de afección a tratar. Es así como se prefieren los tratamientos alternativos o ambulatorios en los Grados I y II sintomáticos, y otros más radicales o quirúrgicos en los Grados III y IV. A pesar de ello, los resultados que se obtienen son disímiles y probablemente se hallen influenciados porque en la selección del método ejerce una gran influencia la experiencia y preferencias del cirujano, los deseos del enfermo en obtener una cura más radical u otra menos dolorosa y las dificultades propias para definir en forma global el grado de afección hemorroidaria en un mismo enfermo.
En este sentido, es necesario aceptar que en un mismo caso se encuentran distintas gradaciones. De la experiencia clínica cotidiana se desprende que es corriente observar enfermos que llegan a la consulta con síntomas de sangrado o anemia, en cuyo examen proctológico se encuentran grandes paquetes hemorroidarios en corona, y que del interrogatorio y examen se desprende que no padecen prolapso o protrusión; en rigor de la clasificación actual, se trata de un Grado II de afección, en la indicación de una cura radical, probablemente el mejor no sea uno ambulatorio.
La permanente búsqueda de evitar el desagradable postoperatorio de la cirugía clásica, y el aporte de nuevos recursos tecnológicos, han permitido desarrollar progresivamente una serie de procedimientos locales denominados ambulatorios o de consultorio, tales como las inyecciones esclerosantes, coagulación bipolar, criocirugía, ligadura por banda elástica, fotocoagulación, tratamiento con láser; algunas en desuso y otras de dudosos resultados, abandonadas. De ellas las más empleadas en la actualidad son la ligadura por bandas elásticas, la fotocoagulación y el tratamiento mediante láser. Todos ellos han demostrado efectividad en los estadios sintomáticos más tempranos. La importancia del empleo de estos procedimientos, radica en que han permitido disminuir notablemente la cantidad de pacientes que deben ser llevados a la cirugía; y por ende también la de los costos globales. Es así como en Estados Unidos, con la difusión de estas técnicas se ha podido disminuir en un 60% el número de pacientes operados en una década.2,10
El porcentaje de éxito de estos procedimientos oscila entre el 60 y 80%, y se encuentra relacionado con el número y tamaño de los paquetes a tratar y experiencia del operador, y las mayores ventajas son la posibilidad de ser realizadas en forma ambulatoria, con escaso dolor y a un bajo costo.10
De los procedimientos ambulatorios, el más aceptado y difundido entre los especialistas es el de Barron, que consiste en la ligadura de los paquetes hemorroidarios internos por medio de bandas elásticas. Tiene un bajo índice de complicaciones, rápida recuperación y escaso dolor, con un bajo costo; por el contrario sus desventajas son la necesidad de ser efectuada mediante varias sesiones, con un 30% de fracasos antes de los 2 años, y poca chance de curación en el segundo intento.1,10,13-15 Una encuesta realizada por Amarillo, a especialistas argentinos, con motivo del relato oficial del XXIV Congreso Argentino de Coloproctología de 1999, en referencia a que tipo de tratamiento alternativo preferían para tratar la enfermedad hemorroidaria, la mayoría se inclinó por la ligadura elástica y la coagulación infrarroja. En relación al porcentaje de recidiva, la respuesta fue de valores que oscilaron entre el 0,5% y el 35%.16
Esta gran variación se encuentra relacionada fundamentalmente con una correcta selección del paciente para la indicación del tratamiento, el tamaño y número de paquetes y la imposibilidad de poder tratar en forma más radical la enfermedad, cuando la valoración de los deseos del paciente manifiestan que pretende un alivio de los síntomas en forma transitoria hasta una ocasión más conveniente para obtener esa cura más radical.
Sin embargo, una tasa de éxito de tratamiento de alrededor del 70%, no es despreciable y su difusión entre los especialistas, ha logrado que un número menor de pacientes deban ser tratados mediante cirugía; con las consecuentes ventajas que ello implica, en cuanto a costos y aceptación y calidad de vida. Según estimaciones hechas por autores de Estados Unidos, en el año 1974, el número de hemorroidectomías por cada 100.000 habitantes fue de 117, a partir de allí con el implemento de este procedimiento el número de estas operaciones descendió en 1987 a 37.2
El tratamiento más efectivo en los grados más avanzados de la enfermedad es el quirúrgico. Históricamente autores como Bouie, Fansler, Ferguson, Milligan, Morgan, Parks, Salmon y Whitehead han descripto y empleado procedimientos que con alguna variante, mantienen como propósito común el de resecar los paquetes hemorroidarios, sin tener en cuenta el sustrato fisiopatológico que los origina; a pesar de ello, el mecanismo de acción de estas intervenciones no estaría solamente relacionado con la eliminación de las venas dilatadas sino más bien al resultado de fijación y eliminación parcial de la mucosa y de los shunts arteriovenosos.17-21
Este tipo de operaciones tienen una gran aceptación por parte de los cirujanos por su fácil ejecución, la posibilidad de resecar simultáneamente los paquetes externos y aparentes buenos resultados inmediatos y alejados; pero en general no lo es por parte de los pacientes que habitualmente llegan a la consulta con el temor y el pedido de evitar el intenso dolor espontáneo y de las primeras evacuaciones y la prolongada recuperación para el retorno laboral. A ello se agregan los molestos tactos postoperatorios que aún se indican con el fin de evitar la tan temida estenosis anal.10,22
A pesar de ser consideradas técnicas simples, no es despreciable el número de complicaciones inmediatas y alejadas que oscila alrededor del 10% (sangrado, infección, fisura, absceso, fístula, incontinencia, retardo cicatrizal), un dolor postoperatorio calculado por escala análoga visual por arriba de 8 y niveles de estenosis en sus diversos grados de alrededor del 30%. Modificaciones de la técnica (Ferguson – diatermia) no han aportado ventajas significativas.10
La resección por paquetes debe, necesariamente, dejar puentes mucosos a fin de facilitar la restitución del epitelio del conducto y prevenir la estenosis postoperatoria. El número de paquetes resecados varía de acuerdo a la severidad de la enfermedad, oscilando en series numerosas, en un promedio 2,5 a 3 paquetes por operación. En nuestro estudio, si bien no ha sido significativo, hay una tendencia a resecar un mayor número de paquetes con el EAF. Tan et al. sugieren que se debe a la mayor precisión en la disección con el EAF, preservando puentes mucosos.23-25
En todas estas intervenciones, la recidiva tiene lugar sobre los puentes mucosos y son el motivo principal de síntomas recurrentes que luego del año oscila entre un 10 y 15%. Si bien la mayor parte de las veces estas recidivas pueden ser tratadas con éxito mediante procedimientos ambulatorios, Hayssen relata una incidencia de reoperaciones del 2%.18,19
Corrientemente llegan a la consulta pacientes con un importante grado de afección hemorroidal, en los que se encuentra una corona de paquetes, sin ningún sector sano dentro del conducto anal. La aplicación como tratamiento de este tipo de técnicas, redunda en la necesidad de dejar puentes mucosos afectados, fuente del mayor número de recidivas, o por el contrario, cuando se intenta una resección más amplia, promover el riesgo de una mayor superficie cicactrizal con la consecuente secuela manifiesta en distintos grados de estenosis del conducto.
Esto hechos, llevaron a diversos autores a emplear distintas variantes técnicas basadas en el reemplazo del tejido resecado mediante colgajos mucosos por deslizamiento; como el descripto por Whitehead en 1882, u otros como los colgajos cutáneos por deslizamiento, que si bien en el marco teórico resultaron atrayentes, en la práctica han quedado en desuso debido a las graves complicaciones y secuelas postoperatorias que generaban (hemorragia intra y postoperatoria, mucorrea, ectropión mucoso, estenosis e incontinencia).11,21,26
Otra alternativa, fue la propuesta por Ferguson y Heaton, en 1952, quienes agregaron el concepto del cierre primario del lecho quirúrgico, al que atribuyeron como resultado post operatorio, un menor dolor y una mejor y más rápida cicatrización, en comparación con el procedimiento abierto. Sin embargo, las controversias generadas han sido a que por un lado favorecería la formación de abscesos por debajo de la sutura, y por otra la frecuente dehiscencia de la sutura provocada por la dilatación del conducto en el momento del paso de la materia fecal por el conducto durante las primeras evacuaciones.10,11,20,23
Guenin y col. publican en 2005 los resultados obtenidos en operados con la técnica de Ferguson. En 403 pacientes controlados, con un seguimiento de 4,7 años, y un promedio de 4 días de internación, halló que un 5,4% se encontraba disconforme por no haber mejorado o empeorado los síntomas; con un índice de incontinencia entre moderado y severo del 6,2%.18
You y col., en un estudio prospectivo y randomizado entre procedimiento de Milligan y Morgan versus Ferguson, encuentran que en este último hubo menos dolor postoperatorio y más rápida cicatrización, con un tiempo de estadía hospitalaria similar en los 2 grupos (mediana de 2 días).23
En la serie presentada, el procedimiento de resección por paquetes mediante cirugía convencional, tuvo un 8,5 % de complicaciones inmediatas y alejadas, similar a la mucosectomía (10%) y menor que la diatermia (19,6%). Un promedio de horas de internación similar en los 3 grupos.
El desarrollo y difusión de nuevos equipos de hemostasia de tejidos, como el EAF o el electrobisturí ultrasónico, han llevado recientemente a su empleo para el tratamiento de la enfermedad hemorroidaria. Básicamente se utilizan para realizar técnicas de resección por paquetes, con una mejor hemostasia intraoperatoria, mayor precisión de resección y por ende, la posibilidad de ampliar el número de paquetes a extirpar.4,24,27-29
El procedimiento se realiza mediante la tripsia y fulguración del paquete hemorroidario; el único paso a ejecutar consiste en tomar con la pinza el paquete en su base, la cual desliza sobre el tejido submucoso, impidiendo involucrar el musculo esfintérico que quedará debajo. El método simplifica enormemente la técnica, mantiene un campo quirúrgico exangüe, obteniendo como resultado una intervención más simple, y menos operador dependiente. Esto hace que sea posible obtener una curva de aprendizaje más acelerada en la enseñanza de la técnica operatoria
Estudios recientemente publicados han mostrado que la resección mediante EAF o con electrobisturí ultrasónico, causa menos dolor que la resección clásica hemorroidal, acortamiento del período de cicatrización y rápida recuperación postoperatoria. A pesar de ello, estos resultados resultan controvertidos ya que no tendrían una explicación justificada, debido a que la resección es básicamente idéntica en magnitud y calidad a la de la cirugía clásica.24,27,28
Un metaanálisis publicado por Nienhuijs SW, de Hingh IH, en el que se analizan 12 trabajos, 1142 pacientes, concluyen que la hemorroidectomía con diatermia bipolar es, respecto de la convencional, menos dolorosa en el post operatorio inmediato, con menos tiempo operatorio e iguales complicaciones y estadía hospitalaria similar.30
En la presente serie, si bien el mayor dolor postoperatorio fue observado, en los intervenidos mediante resección de paquetes con diatermia bipolar de alta frecuencia, no hubo significación estadística en comparación con la hemorroidectomía convencional.
Tan y col., en un estudio prospectivo y randomizado, demostraron que la hemorroidectomia con diatermia bipolar tiene, respecto de la realizada con diatermia convencional, menos tiempo y sangrado intraoperatorio y más rápida cicatrización con similar dolor postoperatorio, complicaciones y sangrado tardío. A similares conclusiones llegan Muzi y col. y Milito y col. en un metaanálisis publicado recientemente.24,31,32
En esta serie, la resección mediante técnica con diatermia bipolar, demostró que pudo ser realizada, en relación a la cirugía convencional, con un mejor control del sangrado intraoperatorio, siendo similar en relación al procedimiento de mucosectomía. El tiempo quirúrgico promedio fue menor con el empleo de la diatermia. Todos datos coincidentes con los trabajos antes mencionados.
Otro hecho que se pudo constatar es un mayor número de estenosis, en relación a las otras dos técnicas estudiadas; este hecho ha sido interpretado en relación a una mayor tendencia por parte del cirujano a resecar un mayor número de paquetes hemorroidarios y/o al efecto de la lesión térmica residual sobre los bordes de resección.
En 1975, Thomson y posteriormente Haas, desarrollaron los modernos conceptos acerca de la patogénesis por medio de la cual se desencadenan los mecanismos que originan la enfermedad hemorroidaria. Basados en estudios anatómicos y anatomopatológicos de la región anal, pudieron demostrar la presencia de shunts arterio-venosos en el rico plexo submucoso, el que se encuentra fijo y sostenido por una red de tejido conectivo (ligamento de Parks) y por el músculo de Treitz, extensión de las fibras longitudinales del recto. A este complejo lo denominaron almohadillas hemorroidarias. El debilitamiento de estos tejidos de sostén provocaría el prolapso de las almohadillas y un consecuente aumento del volumen, elongación y tortuosidad de los vasos hemorroidarios.3,10,11,33
El aumento del flujo, y por ende de una mayor apertura de los shunts arterio-venosos, también estaría relacionado con el espasmo del músculo esfinteriano; sin embargo, no está demostrado si ello es causa o consecuencia de la enfermedad.10-12
Alper y col., en un estudio prospectivo, demostraron que pacientes tratados con hemorroides sintomáticas, tenían una presión esfinteriana mayor que un grupo control asintomático, pero menor que aquellos que padecían fisura anal. La esfinterotomía mejoraba la hipertonía, pero al año aún seguía siendo más alta que el grupo control.34 Las almohadillas hemorroidarias participan en el drenaje venoso del canal anal y normalmente contribuirían a mantener una correcta continencia fecal, ya que generarían un 15 a 20% de la presión anal de reposo. Durante el acto evacuatorio, mediante maniobra de Valsalva o aumento de la presión intraabdominal, las almohadillas se ingurgitan y contribuyen a mantener cerrado el conducto, una disminución rápida del tono muscular del esfínter provoca el colapso venoso contribuyendo rápidamente al evacuado del contenido rectal.11,12
El grado de enfermedad en el prolapso mucoso es hoy motivo de permanente polémica. Algunos cirujanos consideran que es un factor que forma parte de la enfermedad hemorroidaria, mientras que otros lo consideran una consecuencia totalmente independiente.12,35
El dolor postoperatorio se encuentra originado en las terminales nerviosas del anodermo, por lo tanto en los procedimientos que se realizan por arriba de la línea pectínea, sobre la mucosa de transición o cilíndrica, el dolor será nulo o mínimo.11
En los últimos 15 años, basados en estos conceptos, se han ido desarrollando sin resultados concluyentes a la fecha, dos nuevas técnicas que pretenden realizar un tratamiento más estructural, actuando no ya sobre la eliminación de los paquetes, sino sobre estos mecanismos fisiopatológicos que los originan. Por un lado se encuentra la hemorroidopexia y mucosectomía mediante sutura mecánica, desarrollada y descripta en 1995 por Allegra y popularizada más tarde por Longo; y por el otro, la ligadura arterial selectiva guiada mediante doppler, introducida por Morinaga en ese mismo año.4,36-39
Estas nuevas técnicas encuentran una seducción para su utilización por parte del cirujano y una aceptación del paciente, en especial porque pretenden cumplir con algunas premisas del tratamiento ideal mencionado por Amarillo en su relato en cuanto a: ejecución simple, ocasionar mínimo dolor, no dejar cicatrización en el canal anal, evitar alteraciones del mecanismo esfinteriano, mantener un orificio anal elástico y de calibre suficiente con pocas complicaciones postoperatorias, precoz restablecimiento de la defecación, rápido reintegro laboral, posibilidad de ser ambulatoria; aunque tiene en la actualidad la contra del costo y los disimiles resultados alejados obtenidos.16,40
Otra potencial ventaja de la hemorroideopexia es la posibilidad del tratamiento radical de la afección en relación a las técnicas resectivas convencionales que siempre deben dejar puentes mucosos con paquetes menores, fuente de recurrencia de síntomas a largo plazo.4
Aunque la mucosectomía se difunde más como método de tratamiento del prolapso mucoso, el lugar que ocupa para su indicación precisa aún es poco claro. En el marco teórico el objetivo sería la resección de la mucosa rectal con la intención de restaurar la relación entre el esfínter y la anatomía de las almohadillas hemorroidarias; como contrapartida se han mencionado en este grado de afección, la mayor parte de los fracasos. Por lo tanto, uno de los interrogantes que se plantea es definir cuáles serían los enfermos que más se benefician con esta técnica.40-42 Otro de los inconvenientes planteados es que no actúa sobre la patología asociada que se encuentra en la piel perianal. Como solución a este problema, han sido propuestos diversos tratamientos complementarios para los plicomas, deformidades dérmicas, hemorroides externas prominentes y prolapso mucoso residual, tales como la resección directa, o la resección y deslizamiento de un colgajo mucoso. Ese tipo de variante, puede resultar útil, cuando el prolapso se circunscribe a una lengüeta, que no supera la mitad de la circunferencia anal, no siendo posible cuando es necesario tratar grandes hemorroides prolapsadas alrededor de todo el margen anal.43-45
En esta serie, la mayor parte de los pacientes operados mediante hemorroidopexia (75%), padecían un Grado IV de enfermedad, y el prolapso, pudo ser reducido cumpliendo el objetivo de la técnica. En ningún paciente se realizó tratamiento complementario alguno, ya que se considera que las lesiones asociadas dérmicas no generan ningún tipo de síntoma, por lo cual su extirpación tendría un objetivo meramente estético.
Las ventajas que son atribuidas a esta técnica, están relacionados al menor dolor postoperatorio que manifiesta el paciente, la escasa analgesia empleada, una estadía hospitalaria corta, y una recuperación laboral más rápida.
Un metaanálisis de Nisar y col., de 2004, en una revisión de publicaciones randomizadas comparando operados mediante hemorroidopexia y cirugía convencional, analiza 15 publicaciones con 1077 pacientes, con un seguimiento ente 6 semanas y 37 meses. Muestran que el procedimiento mediante hemorroidopexia mantuvo una menor internación, menor tiempo operatorio y más rápido retorno a las actividades. Aunque también mostró un mayor número de pacientes que sufrieron síntomas de recidiva.40
En esta serie, el dolor postoperatorio resultó significativamente menor que con las otras dos técnicas. En el seguimiento postoperatorio, se ha comprobó una sola recidiva y el 72,2 % se manifestó con un alto grado de satisfacción con los resultados obtenidos.
Esta técnica requiere un apropiado entrenamiento a fin de evitar graves complicaciones (dolor postoperatorio persistente, sepsis pélvica y retroperitoneal, perforación rectal, fístulas rectovaginales, recto en reloj de arena, hemoperitoneo) que han sido reportados en experiencias iniciales.7,46
Si bien no se ha determinado el número de procedimientos necesarios para una óptima curva de aprendizaje de la técnica para un correcto empleo del procedimiento han sido mencionados un rango entre 5 y 30 operaciones.40
El resultado de tratamiento mediante mucosectomía se halla relacionado con una adecuada superficie de mucosa resecada, una correcta resección de tejido que permita una desvascularización completa, y esto se halla directamente relacionado con la correcta confección, simetría y altura en relación a la línea dentada de la sutura a implantar.47
Referente a detalles técnicos, aún no está aclarado totalmente cual es la altura ideal a la que debe quedar la sutura. Es necesario considerar que la misma debe quedar paralela y simétrica a la línea dentada, ya que defectos en la distancia actuarían sobre recidivas parciales en algún cuadrante, habiendo sido aconsejado ubicarla entre los 4 a 6 cm. de la línea dentada, mientras que otros prefieren ubicarla entre los 2 y 4 cm.7,10,27,41,42,48
La altura en la que es ubicada la línea de agrafes parece ser el gesto más importante en relación a los resultados; una sutura ubicada en la mucosa rectal alta, no genera la fijación hemorroidal pretendida ni la interrupción de los shunts arteriovenosos; por el contrario una sutura muy cercana a la línea pectínea, puede realizar una hemorroidectomía interna completa, pero a costa de un mayor dolor postoperatorio, y riesgo de lesión esfinteriana. En esta serie la línea de la sutura en bolsa de tabaco para fijar el yunque del aparato de sutura se ubicó a 2 cm de la línea dentada, quedando la sutura mecánica final inmediatamente debajo de las papilas y las criptas de la misma.42,48
Plocek y col. sugieren que la altura de la línea de sutura se encuentra directamente relacionada al dolor postoperatorio y al tiempo de retorno laboral y sin relación a las complicaciones. Es así como demuestran que a más altura menos dolor y más rápido retorno laboral. Este trabajo no analiza la tasa de recidiva de enfermedad sintomática en relación a la altura de la sutura.49
White y col. han publicado recientemente una corta serie de 12 pacientes con síntomas de recidiva luego de hemorroidopexia, y reoperados mediante la misma técnica. Los autores en 4 pacientes atribuyen la causa de recidiva, a la ubicación alta de la sutura, y en uno a la resección incompleta del anillo. Las reintervenciones se realizaron mediante una sutura baja cercana a los 2 cm, constatando en el postoperatorio un mayor dolor (p= 0,01) y más necesidad de analgesia postoperatoria (p=0,001), en relación a los pacientes operados por primera vez, resultados que atribuyen al implante bajo de los agrafes.42
Williams y col. muestran un mayor riesgo de sangrado alejado y recidiva, cuando la línea de sutura es realizada por arriba de los 4 cm.50
Diversos estudios de las piezas operatorias obtenidas luego del empleo de sutura mecánica, corroboran que la resección no involucra solamente a la mucosa y la submucosa sino que también involucra una cantidad no determinada de tejido muscular y mucosa plano estratificada en otros. Este tejido, si la altura de la resección ha sido correcta, corresponde a músculo liso del recto inferior, por lo que no ha sido demostrado que provoque alteraciones funcionales de ningún tipo; y que han sido corroboradas en la presente serie a través del interrogatorio de satisfacción realizado para el control alejado.49
En nuestro trabajo, realizando la sutura a 2 cm, se constató una sola recidiva (1/30) una recidiva del 3,3%.
También ha sido mencionado que la ubicación a nivel bajo de la sutura puede provocar potencialmente la lesión del esfínter anal interno; sin embargo, dos estudios que han realizado control ecográfico del esfínter anal, luego de cirugía mediante hemorroidopexia y cirugía convencional, no hallaron diferencias en cuanto al volumen y espesor del mismo en ambos grupos.45,51
En relación a la complicación hemorrágica postoperatoria diversos autores citan la conveniencia de mantener el cierre de la sutura durante 45 segundos,6 variante técnica que no ha sido empleada en esta serie en la que el disparo se realizó directamente y el sangrado postoperatorio como complicación no fue evidenciado. Nisar y col. en un metaanálisis de 1077 pacientes en 15 trabajos prospectivos y randomizados, registraron en 2 de ellos, con un seguimiento mínimo de 15,9 meses, un promedio de recurrencia de 11,8% para la técnica de hemorroidopexia y de 0% para la resección por paquetes en grado 3, y 50% vs 0% en grado 4. Complicaciones menores como retención urinaria, trombosis hemorroidaria, curación de la herida a las 2 semanas, estenosis anal y fisuras no mostraron diferencias. A favor de la mucosectomía se constató menor tiempo quirúrgico, menor estadía hospitalaria y menos dolor. Cita también mayor incidencia de hemorragia postoperatoria en el mucosectomía 9,6% vs convencional 4,2%, aunque sin significancia estadística.40
A similares conclusiones llegan Jayaraman y col. y Ortiz y col.41,52
Chung y col. demuestran en un prospectivo randomizado entre mucosectomía y resección por paquetes mediante bisturí harmónico, diferencias significativas a favor de la hemorroidopexia en cuanto a menor dolor, más rápido retorno laboral y mayor índice de satisfacción. En el control alejado a 6 meses presentan resultados similares con rápida recuperación laboral y a un costo razonable.29
Ceci y col., en una serie de 291 pacientes con hemorroides grado III (57,4%) y grado IV (42,6%), con un seguimiento de 73 meses, hallaron una recurrencia del 18,2% de ellos, requirieron reoperación 21 pacientes, 4 en el grado III y 17 en el grado IV.53
Es posible que con los distintos procedimientos utilizados, en la actualidad, se obtengan buenos resultados; sin embargo, todos presentan ventajas y desventajas, por lo que no existe consenso para el empleo de alguno en particular y la elección de la técnica estará, en gran medida, influenciada con la preferencia y experiencia personal, fracaso de otros tratamientos y grado de afección de la enfermedad. En relación a esto último es necesario puntualizar que los límites de los distintos grados de afección no se encuentran netamente demarcados y a su vez, en un mismo enfermo, los paquetes presentes pueden ser de distinta gradación.
CONCLUSIÓN
El tratamiento quirúrgico de la enfermedad hemorroidaria mediante el procedimiento de Milligan y Morgan, resección con electrobisturí de alta frecuencia y mucosectomía con hemorroidopexia, tienen un alto índice de satisfacción por parte de los pacientes.
El procedimiento de Milligan y Morgan y resección por electrobisturi de alta frecuencia, tienen un dolor postoperatorio, recuperación y complicaciones similares; teniendo este último menos sangrado y tiempo operatorio.
El procedimiento de mucosectomía tiene menor dolor postoperatorio en relación a los anteriores. La altura de la línea de sutura tendría una íntima relación con el dolor y las recidivas. Son necesarias nuevas investigaciones para tener mayores conclusiones.
COMENTARIOS SESIÓN SACP 14 DE JUNIO DE 2013
DISCUSIÓN
Dr. Héctor Oscar Baistrocchi: Quiero felicitarlo al Dr. Minetti por el trabajo y considero que realizaron un buen análisis. Quienes tenemos muchos año en la práctica de la coloproctología hemos visto el desarrollo de las diferentes técnicas. Whitehead y Buie, en sus tiempos tenían el concepto del PPH, solo que lo realizaban manualmente. Luego surgieron otras técnicas, como Milligan y Morgan, con el fin de evitar estenosis postoperatorias dejando el concepto de dejar puentes cutáneo-mucosos. Todo este desarrollo se fundamentó a reducir las complicaciones postoperatorias del tratamiento de hemorroides conservando la tasa de éxito. Las técnicas fueron variando para disminuir el dolor postoperatorio que fue el fantasma del tratamiento. Considero que la mucosectomía es una técnica compleja para resolver un problema pequeño. Nuestro grupo, con la macroligadura de Reis Neto, ha tenido muy buenos resultados. Con respecto a la estadía postoperatoria, tenemos un centro de cirugía ambulatoria donde los pacientes permanecen dos horas luego de la cirugía como máximo, ya que combinamos anestesia local con neuroleptoanalgesia.
Dr. Gustavo Leandro Rossi: Felicito a los autores por el trabajo. Cuando deseamos comparar diferentes técnicas existen ciertos sesgos en cuanto a la elección del procedimiento. ¿Qué les llevó a ustedes a elegir cada método para cada paciente? Por otro lado, me llamó la atención los síntomas que motivaron la cirugía. A pesar que existían pacientes con hemorroides grado IV, no existía el prolapso como síntoma que motivo la cirugía. ¿Tienen alguna consideración respecto a este punto? Considerando la experiencia del grupo, ¿cuál es la recomendación para indicar cada cirugía?
Dr. Fernando Bugallo: Deseo preguntar, ¿cómo realizaron la selección del método? Por otro lado, observé que tuvieron una recidiva con la técnica PPH. ¿A qué grupo pertenecía este paciente? Nosotros en el año 2002 realizamos un trabajo similar comparando la técnica cerrada, abierta y con sutura mecánica. Para realizar la comparación todos los pacientes pertenecían al mismo grupo de grado de enfermedad, lo cual es fundamental para obtener alguna conclusión clara. Felicito al Dr. Minetti por el trabajo que ha traído.
Dr. Diego Hernán Barletta: En mi experiencia he realizado hemorroidectomía con Sellador vascular en una serie de pacientes utilizando la pinza metálica, con la cual considero más fácil llevar a cabo el procedimiento. He notado diferencias en cuanto al dolor, llamando la atención que en la segunda semana de postoperatorio estos pacientes no tienen dolor. Deseo preguntar: ¿Analizaron el dolor postoperatorio en cada grupo? Por otro lado, deseo comentar que yo he modificado la técnica con el correr del tiempo. La parte externa la realizo con electrobisturí y la parte interna con el sellador, de esta forma evito la contracción esfinteriana que observaba al resecar la parte externa con el sellador. ¿Su grupo observó también este fenómeno al accionar el dispositivo?
Dr. Sergio Hernán Labiano: Felicito a los autores. Deseo preguntar qué hacen con el componente externo en las hemorroideopexias.
Dr. Alfredo Graziano: Deseo realizar algunos comentarios y preguntas. ¿Por qué realizan la jareta durante la técnica PPH tan baja? Considero que aumenta el riesgo de dolor postoperatorio. Por otro lado, deseo aclarar que la mucosectomía no trata los plexos externos. En el año 2004 un alemán estudio las conexiones entre las hemorroidales superiores e inferiores por fuera de la submucosa, determinando que la transección que realiza la técnica no altera el aporte vascular. Los casos que he operado, al analizar la anatomía patológica, observé la presencia de fibras musculares en abundancia. Esto no es por la profundidad de la jareta, sino por la tracción que se realiza a ciegas, terminando con una anastomosis termino-terminal. La comparación del dolor es un poco diferente. Por un lado está la mucosectomía, que teóricamente debe ser indolora, y por otro, el Milligan y Morgan o la resección con Ligasure® que trabaja sobre la parte externa, con lo cual el dolor debe ser forzosamente mayor en estas últimas técnicas. Me perdí el seguimiento de los pacientes operados. Por otro lado, la mayoría de los trabajos que analizan el PPH son trabajos retrospectivos, aunque existe un trabajo de “Diseases of the Colon and Rectum” del año 2007 donde comparan 224 casos con técnica de Ferguson contra 248 con técnica PPH con un año de seguimiento y encuentran que con la técnica de PPH tuvieron 24 casos de recidiva, mientras que con Milligan y Morgan tenían 4 casos de recidiva. Deseo remarcar que es óptimo mejorar el dolor postoperatorio, pero debemos utilizar una técnica que solucione el problema. Deseo saber cuál es el tiempo de seguimiento que tienen sus pacientes. Además quiero aclarar que hoy en día yo no realizo PPH, pero recibo pacientes con complicaciones de esta técnica (estenosis puntiforme, recidivas de enfermedad, dolor postoperatorio prolongado). Por otro lado, el componente externo no lo trata esta técnica, solo lo succiona dentro del ano.
CIERRE DE LA DISCUSIÓN
Dr. Angel Miguel Minetti: Gracias Dr. Baistrocchi, reconozco que los costos con la técnica PPH son diferentes. Pero hay pacientes en donde el componente circunferencial dificulta la realización de técnicas resectivas. En estas situaciones la técnica de Whitehead podría ser la solución, pero sabemos que este tipo de cirugía tiene grandes problemas. La indicación de PPH es en aquellos pacientes donde los paquetes son grandes y circunferenciales, situación donde indicaríamos antiguamente un Whitehead. Por otro lado, aquellos pacientes con paquetes de un solo lado indicamos tratamientos resectivos (muy frecuente en mujeres). Respecto a la macroligadura, no entiendo esta técnica. La cantidad de tejido que se introduce dentro del tambor está dada por la envergadura del prolapso de la mucosa y no por el tamaño del anillo. Yo utilizo un ligador que tiene forma de alianza fina y tomo lo que el prolapso de la mucosa me permite logrando hongos muy buenos. Sabemos que esta técnica es de utilidad en hemorroides grado III o II sintomáticas con un 30% de fracaso. Hoy en día no realizamos nuevas ligaduras ante el fracaso inicial de la técnica dado que se observa un 70% de fracaso. Agradezco el comentario del Dr. Rossi. Con respecto a la selección de los pacientes, no pudimos realizar un estudio prospectivo randomizado. A todos los pacientes se les explico las ventajas y desventajas de cada procedimiento. Así como también influyó si el prepago podía cubrir el set PPH o el sellador. Debo aclarar que con respecto al bisturí de alta frecuencia, hemos utilizado instrumental reutilizable. El objetivo del trabajo fue evaluar síntomas postoperatorios como dolor. El nivel de complicaciones fue muy parecido, como así también el número de recidivas. El seguimiento promedio fue de 18 meses. El síntoma más frecuente de consulta fue la protrusión. Respecto a la experiencia con electrobisturí y con bisturí de alta frecuencia, los resultados son similares. Aunque la utilización del Ligasure®, hace extremadamente simple la cirugía y torna muy difícil dañar el esfínter. Además transforma la cirugía en extremadamente rápida y sin sangrado, aunque hemos visto sangrados al décimo día. Respecto a la técnica PPH, no resecamos el componente externo dado que rara vez generan síntomas o molestias. Nosotros creemos, al igual que algunas publicaciones existentes, que la altura de la sutura es crucial para prevenir la recidiva. Existe un trabajo israelita que muestra como en las recidivas de las hemorroideopexias, en el 60% de los casos la altura de la sutura era demasiado alta. Es por eso que creemos que la sutura debe estar lo suficientemente baja para generar una adecuada tracción y lo suficientemente alta como para no generar dolor. Para esto podemos utilizar la referencia de donde colocamos las bandas elásticas. Respecto a los estudios comparativos hasta el año 2007 – 2008, son estudios difíciles de evaluar dado que se utilizaron diferentes equipos de sutura, se observaron curvas de aprendizaje muy cortas y no hubo puesta a punto de la técnica; lo que genera resultados muy variables. Debemos trabajar más sobre esto y sobre la altura de la línea de sutura. Coincido con lo expresado previamente en que se realiza una anastomosis termino-terminal y que se incluyen algunas fibras musculares. Nuestro grupo comenzó a utilizar tardíamente esta técnica y nos parece que ocupa un lugar en el tratamiento de la enfermedad hemorroidal.
BIBLIOGRAFÍA
- El Nakeeb A, Fikry A, Omar W, Fouda E, El Metwally T, Ghazy H, Badr S, Abu Elkhar M, Elawady S, Abd Elmoniam H,
- Khafagy W, Morshed M, El Lithy R, Farid M. Rubber band ligation for 750 cases of symptomatic hemorrhoids out of 2200 cases World J Gastroenterol. 2008;14:6525-30.
- Johanson J, Sonnenberg A. Temporal changes in the occurrence of Hemorrhoids in the United States and England. Dis Colon Rectum 1991;34:585–93
- Haas P, Fox T Jr, Haas G. The pathogenesis of hemorrhoids. Dis Colon Rectum 1984;27:442–50.
- Kraemer M, Parulava T, Roblick M, Duschka L, Müller-Lobeck H. Prospective, Randomized Study: Proximate® PPH Stapler vs. LigaSure™ for Hemorrhoidal Surgery. Dis Colon Rectum 2005;48:1517–22.
- Cataldo P, Ellis C, Gregorcyk S. Practice parameters for the management of hemorrhoids. Dis Colon Rectum 2005;48:189–94.
- Dripps R. New classification of physical status. Anesthesiol.1963;24:111.
- Grigoropoulos P, Kalles V, Papapanagiotou I, Mekras A, Argyrou A, Papageorgiou K, Derian A. Early and late complications of stapled haemorrhoidopexy: a 6-year experience form a single surgical clinic. Tech Coloproctol. 2011;1:79-81.
- Burch J, Epstein D, Baba-Akbari A, Weatherly H, Fox D, Golder S, Jayne D, Drummond M, Woolacott N. Stapled haemorrhoidectomy (haemorrhoidopexy) for the treatment of haemorrhoids: a systematic review and economic evaluation. Health Technology Assessment 2008;12:1-228.
- Johanson J, Sonnenberg A. The prevalence of hemorrhoids and chronic constipation. An epidemiologic study. Gastroenterology 1990;98:380–6.
- Sardinha T, Corman M. Hemorrhoids. Surg Clin N Am 2002;82:1153–67.
- Kaidar-Person O, Person B, Wexner S. Hemorrhoidal Disease: A Comprehensive Review. J Am Coll Surg 2007;1:102-17.
- Brisinda G. How to treat haemorrhoids. Prevention is best; haemorrhoidectomy needs skilled operators. BMJ 2000;321:582–3.
- Sneider E, Maykel J. Diagnosis and Management of Symptomatic Hemorrhoids. Surg. Clin of North. Am. 2010;90:17-32.
- Barron J. Office Ligation of Internal Hemorrhoids. Am J Surg 1963;105:563-70
- Barron J, Fallis L. Non-Operative Treatment of Internal Hemorrhoids. Canad. Med. Ass. J. 1964;90:910-4.
- Amarillo H. Actualización de la enfermedad hemorroidaria. Rev. Argent. Coloproct. 1999;10:93-160.
- Milligan E, Morgan C, Jones L, Officer R. Surgical anatomy of the anal canal and the operative treatment of haemorrhoids. Lancet 1937;2:1119–24.
- Guenin M, Rosenthal R, Kern B, Peterli R, Von Flüe M, Ackermann C. Ferguson Hemorrhoidectomy: Long-Term Results and Patient Satisfaction After Ferguson’s Hemorrhoidectomy. Dis Colon Rectum 2005;48:1523–7.
- Hayssen T, Luchtefeld M, Senagore A. Limited hemorrhoidectomy: results and long-term follow-up. Dis Colon Rectum 1999;42:909–14.
- Ferguson J, Heaton J. Closed hemorrhoidectomy. Dis Colon Rectum 1959;2:176–9.
- Whitehead W. The surgical treatment of hemorrhoids. Br Med J 1882;1:148–150.
- Farid M, Youssef M, El Nakeeb A, Fikry A, El Awady S, Morshed M. Comparative Study of the House Advancement Flap, Rhomboid Flap and Y-V Anoplasty in Treatment of Anal Stenosis: A Prospective Randomized Study. Dis Colon Rectum 2010;53:790–7.
- You S, Kim S, Chung C, Lee D. Open vs. Closed Hemorrhoidectomy. Dis Colon Rectum 2005;48:108-13.
- Tan K, Zin T, Sim H, Poon P, Cheng A, Mak K. Randomized clinical trial comparing LigaSure haemorrhoidectomy with open diathermy haemorrhoidectomy. Tech Coloproctol 2008;12:93-7.
- Jiang M, Aba B, Huang H, Wen R, Kai F, Hui C, Ai E, Mai-Mai T, Wang Y, Hao W. How we can improve patients’ comfort after Milligan Morgan open haemorrhoidectomy. World J Gastroenterol 2011;17:1448-56.
- Whitehead W. Three Hundred Consecutive Cases of Haemorrhoids Cured by Excision. Br Med J. 1887;1:449-51.
- Chung Y, Wu H. Clinical experience of sutureless closed hemorrhoidectomy with LigaSure. Dis Colon Rectum 2003;46:87–92.
- Franklin E, Seetharam S, Lowney J, Horgan P. Randomized, clinical trial of Ligasure vs. conventional diathermy in hemorrhoidectomy. Dis Colon Rectum 2003;46:1380–3.
- Chung C, Cheung H, Chan E, Kwok S, Li M. Stapled Hemorrhoidopexy vs. Harmonic Scalpel™ Hemorrhoidectomy: A Randomized Trial. Dis Colon Rectum 2005; 48:1213–9.
- Nienhuijs S, de Hingh I. Conventional versus LigaSure hemorrhoidectomy for patients with symptomatic Hemorrhoids. Cochrane Database Syst Rev. 2009;(1):CD006761.
- Milito G, Cadeddu F, Muzi M, Nigro C, Farinon A. Haemorrhoidectomy with Ligasure vs conventional excisional techniques: meta-analysis of randomized controlled trials. Colorectal Dis. 2010;12:85-93.
- Muzi M, Milito G, Nigro C, Cadeddu F, Andreoli F, Amabile D, Farinon A. Randomized clinical trial of LigaSure and conventional diathermy haemorrhoidectomy. Br J Surg. 2007;94:937-42.
-
Thomson W. The Nature of haemorrhoids. Br J Surg. 1975 Jul;62(7):542-52.
Alper D, Ram E, Stein G, Dreznik Z. Resting Anal Pressure Following Hemorrhoidectomy and Lateral Sphincterotomy. Dis Colon Rectum 2005;48:2080–4. - Gaj F, Trecca A. Hemorrhoids and rectal internal mucosal prolapse: one or two conditions? A national survey. Tech Coloproctol 2005;9:163–5.
- Morinaga K, Hasuda K, Ikeda T. A novel therapy for internal hemorrhoids: ligation of the hemorrhoidal artery with a newly devised instrument (Moricorn) in conjunction with a Doppler flowmeter. Am J Gastroenterol 1995;90:610–3.
- Felice G, Privitera A, Ellul E, Klaumann M. Doppler-Guided Hemorrhoidal Artery Ligation: An Alternative to Hemorrhoidectomy. Dis Colon Rectum 2005;48:2090–3.
- Allegra G. Experiences with mechanical staplers: hemorrhoidectomy using a circular stapler. G Chir 1990;11:95–7.
- Longo A. Treatment of hemorrhoidal disease by reduction of mucosa and hemorrhoidal prolapse with a circular suturing device: a new procedure. Sixth World Congress of Endoscopic Surgery, Rome, Italy. Bologna: Monduzzi Publishing Co, 1998;777–84.
- Nisar P, Acheson A, Neal K, Scholefield J. Stapled Hemorrhoidopexy Compared With Conventional Hemorrhoidectomy: Systematic Review of Randomized, Controlled Trials. Dis Colon Rectum 2004;47:1837–45
- Ortiz H, Marzo J, Armendáriz P, De Miguel M. Stapled Hemorrhoidopexy vs.Diathermy Excision for Fourth-Degree Hemorrhoids: A Randomized, Clinical Trial and Review of the Literature. Dis Colon Rectum 2005;48:809–15.
- White I, Avital S, Greenberg R. Outcome of repeated stapler haemorrhoidopexy for recurrent prolapsing haemorrhoids. Colorectal Disease 2011;13:1048–51.
- Poh-Koon K, Seow-Choen F. Mucosal Flap Excision for Treatment of Remnant Prolapsed Hemorrhoids or Skin Tags After Stapled Hemorrhoidopexy. Dis Colon Rectum 2005;48:1660–2.
- Seow-Choen F. Stapled haemorrhoidectomy: pain or gain. Br J Surg 2001;88:1–3.
- Brown SR, Ballan K, Ho E, Ho Fams YH, Seow-Choen F. Stapled mucosectomy for acute thrombosed circumferentially prolapsed piles: a prospective randomized comparison with conventional haemorrhoidectomy. Colorect Dis 2001;3:175–8.
- van Wensen R, van Leuken M, Bosscha K. Pelvic sepsis after stapled hemorrhoidopexy. World J Gastroenterol. 2008;14:5924-6.
- Hoffman G. Stapled Hemorrhoidopexy: A New Device and Method of Performance Without Using A Pursestring Suture. Dis Colon Rectum 2005;49:135–142.
- Raahave D, Jepsen LV, Pedersen IK. Primary and repeated stapled hemorrhoidopexy for prolapsing hemorrhoids: follow-up to five years. Dis Colon Rectum 2008;51:334–41.
- Plocek, Kondylis L, Duhan-Floyd N, Reilly J, Geisler P, Kondylis P. Hemorrhoidopexy Staple Line Height Predicts Return to Work. Dis Colon Rectum 2006;49:1905–9.
- Williams R, Kondylis L, Geisler D, Kondylis P. Stapled hemorrhoidopexy height as outcome indicator. Am J Surg 2007;193:336–9.
- Ho YH, Cheong WK, Tsang C, et al. Stapled hemorrhoidectomy–cost and effectiveness. Randomized, controlled trial including incontinence scoring, anorectal manometry, and endoanal ultrasound assessments at up to three months. Dis Colon Rectum 2000;43:1666–75.
- Jayaraman S, Colquhoun P, Malthaner R. Stapled Hemorrhoidopexy Is Associated with a Higher Long-Term Recurrence Rate of Internal Hemorrhoids Compared with Conventional Excisional Hemorrhoid Surgery. Dis Colon Rectum 2007;50:1297–305.
- Ceci F, Picchio M, Palimento D, Cali B, Corelli S, Spaziani E. Long-term Outcome of Stapled Hemorrhoidopexy for Grade III and Grade IV Hemorrhoids. Diseases Colon Rectum 2008;51:1107–12.